Del 2
Retning for rusmiddelfeltet
Innledning
Det er et overordnet mål for regjeringen å utjevne sosiale forskjeller og sosial ulikhet i helse. Avhengighet og skadelig bruk av rusmidler, dopingmidler og avhengighetsskapende legemidler rammer befolkningen ulikt, bidrar til ulikhet i helse og forsterker sosial og økonomisk ulikhet i samfunnet som helhet.
For å redusere denne ulikheten og for å opprettholde en bærekraftig helse- og omsorgstjeneste, må det forebygges mer og bedre, og mennesker med rusmiddelproblemer må ha tilgang til likeverdige helse- og omsorgtjenester.
Regjeringen legger her fram retningen for rusmiddelfeltet ved å gjennomføre forebyggings- og behandlingsreformens del I med tiltak på følgende seks innsatsområder:
fremme likebehandling og retten til helse
forsterket innsats mot overdoser
fremme kunnskapsbasert forebyggende innsats
fremme bruker- og familieperspektivet
videreutvikle behandlings- og oppfølgingstilbud
kunnskap og kompetanseutvikling
3 Fremme likebehandling og oppfylle retten til god helse og livskvalitet
3.1 Bakgrunn
Likebehandling, likeverdige og tilgjengelige tjenestetilbud er grunnleggende i norsk helsepolitikk. Dette verdigrunnlaget gjenspeiles i to av regjeringens overordnede mål for helse og omsorgspolitikken om god helse og mestring i befolkningen, uavhengig av sosial bakgrunn, og gode pasientforløp og rask tilgang til tjenester i hele landet (103). Overdødeligheten blant mennesker med rusmiddelproblemer og kunnskapen om levekårsutfordringene for gruppen som helhet, tilsier at denne pasientgruppen av ulike grunner ikke får tilsvarende tilgang til de samme tjenestene eller til tjenester av samme kvalitet som andre grupper. Det er behov for skjerpet innsats for å innfri disse overordnede målene også for denne pasientgruppen.
I FNs konvensjon om økonomiske, sosiale og kulturelle rettigheter (ØSK) artikkel 12 (2) heter det at:
«Retten til høyeste oppnåelige helsestandard etter artikkel 12, innebærer en rett til tilstrekkelig tilbud av helse- og omsorgstjenester. Tilbudet skal være tilgjengelig for alle uten diskriminering, være av god kvalitet, basert på vitenskapelige og medisinske krav, respektere medisinsk etikk og være tilpasset kultur, bakgrunn, kjønn og livssyklus.»
Personer med rusmiddelproblemer omfattes av de samme rettigheter til helse- og omsorgstjenester som den generelle befolkningen. Regjeringen mener det er nødvendig å legge bedre til rette for at tjenestene oppfyller retten til helse for målgruppen.
Boks 3.1 Resultatmål
mennesker med rusmiddelproblemer opplever likebehandling i helse- og omsorgstjenestene
forskjellen i levealder mellom personer med alvorlige rusmiddelproblemer og den generelle befolkningen er redusert
mennesker med rusmiddelproblemer har økt tilgang til skadereduserende tjenestetilbud
3.1.1 Helsetap og redusert levealder
Bruk av alkohol, avhengighetsskapende legemidler og ulovlige rusmidler er blant de viktigste risikofaktorene i Norge for å dø før fylte 70 år, og resultater fra det globale sykdomsbyrdeprosjektet viser at rusmiddellidelser bidrar betydelig til helsetap (sykelighet) og tapte leveår både globalt og i den norske befolkningen (104). Alkoholbruk er den viktigste risikofaktoren for dødsfall blant menn i aldersgruppen 20–49 år (67). Personer med rusmiddellidelser har større helsetap og redusert levealder (mellom 15 og 20 år) sammenliknet med den generelle befolkningen, og rusmiddelavhengighet i kombinasjon med alvorlig psykisk lidelse øker risikoen for tidlig død (105). Den økte dødeligheten skyldes en kombinasjon av dårlige levekår, rusmidlenes påvirkning på kroppen og påfølgende økt sårbarhet for sykdom, ulykker, vold og plutselig død, inkludert overdosedød og selvmord. For seks av ti pasienter skyldes den høye dødeligheten somatisk sykdom (105). Manglende kunnskap og kompetanse om rusmiddellidelser i tjenestene kan også ha betydning for behandlingen som gis, og med det utgjøre noe av bakgrunnen for forskjellene i forventet levealder.
Forekomsten av alvorlige psykiske lidelser er betydelig høyere blant personer med rusmiddellidelser enn i resten av befolkningen, og selvmedisinering er utbredt. Opptil 90 prosent av pasientene som får behandling for en rusmiddellidelse, har én eller flere psykiske lidelser, samtidig som rusmiddelproblemer er svært utbredt blant pasienter med psykiske lidelser (3). Personer med alvorlig psykisk lidelse eller rusmiddelavhengighet har høyere forekomst av somatiske sykdommer og opplever derfor betydelig tap av arbeidsevne og kortere forventet levealder enn befolkningen ellers.
Helsetilsynets landsomfattende tilsyn med tjenester til personer med psykiske lidelser og samtidig rusmiddelproblemer omfattet både spesialisthelsetjenester og kommunale tjenester (106). Tilsynet viste blant annet at tjenesteytingen var tilfeldig, lite planlagt og samordnet, og at det var lite oppmerksomhet om brukernes somatiske helsesituasjon, både manglende diagnostisering og underbehandling. Samtidig er det også flere med psykisk lidelse og/eller rusmiddelproblem som selv ikke oppsøker helsehjelp, og som er ukjente for helsetjenestene.
Selv om Norge har godt utviklede helsetilbud til befolkningen, er det fortsatt behov for tiltak som understøtter en likeverdig tilgang til behandlings- og oppfølgingstjenester for personer med rusmiddelproblemer. Behandling av pasienter med rusmiddelproblemer og -lidelser har tradisjonelt og til dels hatt avhold fra rusmidler eller betydelig redusert rusmiddelbruk som et mål. Det må imidlertid også legges vekt på å forbedre livssituasjonen til personer med rusmiddelproblemer, herunder gi behandling for psykiske og somatiske lidelser, uten krav eller forventning om at pasienten skal behandles for, eller avslutte sin rusmiddelbruk. Personer med rusmiddelproblemer skal ha mulighet til en bedringsprosess som tar utgangspunkt i deres rettigheter, ressurser, kompetanse og vekstpotensial (107).
Også i opptrappingsplanen for psykisk helse er det et resultatmål at mennesker med alvorlige psykiske lidelser og rusmiddelproblemer har økt levealder, og at forskjellen i levealder mellom denne pasientgruppen og den generelle befolkningen er redusert. Dette forutsetter en systematisk og planmessig innsats. Helsedirektoratet har i 2024 fått i oppdrag å utarbeide et utkast til en helhetlig plan for å heve levealderen i målgruppene samt etablere en indikator for tidlig død av ikke-smittsomme sykdommer blant personer med alvorlig psykisk lidelse og rusmiddelproblem.
3.1.2 Sosial ulikhet i helse
Det er vedvarende ulikheter i forventet levealder og dødelighet i Norge målt etter utdanningsnivå, yrke og inntekt. Personer med lav sosioøkonomisk status strever med flere livsbelastninger, dårligere levekår og dårligere helse, og de lever betydelig kortere enn de med høyere status (108). Fattigdom og lavinntekt har en negativ innflytelse på barn og unges livskvalitet, atferd og helse. Grupper i befolkningen som er marginalisert på andre levekårsområder, er også mer sårbare og utsatte for rusmiddelrelaterte problemer. I en studie er det sett nærmere på mønstre i bruk av alkohol, cannabis og kokain blant ungdommer i ulike deler av Oslo, og betydningen av sosioøkonomisk status, med utgangspunkt i data fra Ung i Oslo 2023 (109). Forskerne fant at Oslo er en delt by med hensyn til ungdoms bruk av alkohol, og i de mer velstående vestlige bydelene er det en høyere andel som har drukket seg beruset. Bruk av cannabis var høyest i bydelene i sentrum øst og i sentrum vest, mens kokain var mest brukt i bydelene i sentrum vest og i de vestlige bydelene. Studien tyder på at unge oftere eksponeres for og bruker alkohol og kokain i de mer velstående bydelene, men også at sosiale ungdommer har høyere sannsynlighet for bruk. I tillegg var svak oppfølging fra foreldrene og alkoholliberale normer i hjemmet assosiert med risiko for bruk av både alkohol, cannabis og kokain. Dette er kunnskap som er viktig i det rusmiddelforebyggende arbeidet, og viser et behov for innsats i de mer velstående bydelene, samt å adressere flerbruk av rusmidler.
De fleste personer med opioidbrukslidelser står uten arbeid og mottar oftere sosialhjelp enn pasienter med andre rusmiddellidelser. Brukere av kokain derimot har ofte lengre utdanning, høyere inntekt og er oftere i arbeid enn andre grupper med en rusmiddellidelse (3). Bruk av sterke smertestillende og beroligende midler/sovemidler forskrevet av lege, er også vanligere i grupper med lav sosioøkonomisk status (110, 111). Risikofylt bruk av rusmidler øker risikoen for sosiale problemer og kan dermed bidra til å øke de sosiale helseforskjellene.
3.1.3 Regjeringen vil
tydeliggjøre at behandling og oppfølging av rusmiddelproblematikk skal følge de samme prinsipper som for andre helse- og omsorgstjenester
utarbeide en plan for systematisk å motvirke stigmatisering og fordommer knyttet til personer med rusmiddelproblemer og etterstrebe et ikke-stigmatiserende språk på rusmiddelfeltet, herunder følge opp anbefalingene fra Norges institusjon for menneskerettigheter om vern mot diskriminering
vurdere nærmere hvordan pasienter med tidligere diagnostisert og ubehandlet hepatitt C kan tilbys behandling
utrede tiltak for å tilrettelegge for at det gjennomføres årskontroll hos fastlege for personer med rusmiddellidelser
utrede effekt og konsekvenser av å gi fritak for egenandeler for alle helsetjenester som ytes av allmennlegetjenesten for personer med rusmiddellidelser
igangsette forsøk med nærklinikker som tilbyr både spesialisert behandling for rusmiddellidelser og kommunale tjenester for personer med sammensatte tjenestebehov og multiavhengighetsproblematikk
foreslå endringer i brukerromslov og -forskrift som tar sikte på å gjøre det lettere for kommuner å etablere brukerrom ved behov
3.2 Språk og stigma
Selv om kunnskapen om rusmidler og forståelsen av rusmiddelproblemer har endret seg over tid, jf. boks 3.2, er det fremdeles slik at debatten om avhengighet eller omfattende bruk av rusmidler er preget av verdier, moral og til dels moralisme. I samfunnet er det en forventing om at den enkeltes bruk av rusmidler skal foregå kontrollert og innenfor aksepterte sosiale rammer. Gjennom avvik fra disse normene merkes vedkommende som normbryter, og en følge av det er ofte sosial utstøting og utenforskap. For brukere av ulovlige rusmidler er ofte all bruk forbundet med normbrudd og potensiell stigmatisering og med påfølgende risiko for sosial utstøtning, utenforskap og at personer med rusmiddelutfordringer ikke oppsøker helsetjenester.
Boks 3.2 Resepthåndboken av 1968
«Eufomani har ofte sitt grunnlag i en personlighetsdefekt, som kan være av forskjellig art, men som hyppigst viser seg ved individets mangel på evne til å tilpasse seg livets realiteter og krav.» (115)
Personer med rusmiddelproblemer opplever utenforskap, og rusmiddeldiagnoser er fremdeles blant de mest stigmatiserte helsetilstandene i samfunnet (112). Negative holdninger til personer med rusmiddelproblemer finnes både i befolkningen generelt og blant personell i helse- og omsorgstjenestene, og holdningene reflekteres i språk og praksis (112). Personer med rusmiddellidelser skal ha behandling for sine somatiske og psykiske lidelser, uavhengig av om de bruker rusmidler eller ønsker behandling for sin rusmiddellidelse. Bevisste og ubevisste holdninger hos personellet kan imidlertid bidra til at personer med rusmiddellidelser ikke får nødvendige undersøkelser og helsehjelp for somatiske og psykiske lidelser (113, 114).
Samfunnets syn på en gruppe kan prege den enkeltes selvfølelse. Gjennom ytre stigmatisering, sosial kritikk og gruppetenking kan negative stereotyper internaliseres hos den enkelte. Slik selvstigmatisering påvirker med stor sannsynlighet både den psykiske og fysiske helsen til den enkelte. I tillegg vil terskelen for å oppsøke hjelp kunne bli høyere og dermed forringe den enkeltes muligheter for gode leveår og et langt liv.
Språk er normativt. Det uttrykker holdninger, det legitimerer og det stigmatiserer. De språklige utrykkene vi bruker for å beskrive personer med rusmiddelproblemer, og ofte også psykiske lidelser, kan påvirke sannsynligheten for at folk vil søke hjelp, og kan ha betydning for kvaliteten på hjelpen som ytes. Forskning indikerer at stigma, negative holdninger til mennesker basert på karakteristiske kjennetegn og stereotypier, på flere måter kan bidra til dårligere helse og effekt av behandling (112).
Språklig bevissthet og valg av ord og uttrykk som beskriver personer med rusmiddelproblemer, er helt sentralt for å tydeliggjøre verdigrunnlag og retning for rusmiddelpolitikken. Helsedirektoratet, i samarbeid med flere brukerorganisasjoner, utarbeidet i 2015 forslag til normering av enkelte uttrykk og begreper som en del av nasjonal faglige retningslinje om behandling og rehabilitering av rusmiddelproblemer og avhengighet (116).
Uttrykk som «rus» og «rusfeltet» er upresise da de i praksis omfatter rusmidler både som en lovlig og ulovlig vare og all bruk av rusmidler, uavhengig av om bruken er risikopreget og skadelig eller ikke. I tillegg faller bruk av avhengighetsskapende legemidler, bruk av dopingmidler og avhengighet til pengespill inn under rusmiddelpolitikkens område.
Uttrykket rus viser til en endret bevissthetstilstand forårsaket av psykoaktive stoffer, og en betydelig andel av befolkningen søker slike opplevelser, oftest gjennom bruk av alkohol. Det er imidlertid når bruken av psykoaktive stoffer er risikofull eller påfører skade, at det kan være behov for helsetjenester. I den sammenhengen er det viktig at det ikke nødvendigvis er ønsket om å oppnå ruseffekt som fører til problemer for den enkelte. Rus brukt som prefiks er innarbeidet i det norske språket, men regjeringen vil likevel etterstrebe et mer presist og mindre stigmatiserende språk.
Boks 3.3 Språklige uttrykk
Følgende begreper vil være i tråd med moderniseringen av språket:
rusmiddelfeltet i stedet for rusfeltet
i stedet for rusmisbruker, ruspasient eller rusavhengig: Personer/pasienter med
rusmiddelproblemer
skadelig bruk av rusmidler
rusmiddelavhengighet
rusmiddellidelser
personer berørt av annens bruk av rusmidler: Ved omtale av tredjepart, bør benevnelser som rusbarn, rushjem, rusfamilier, russkadd m.m. unngås. De bør omtales som barn/pårørende til personer med et rusmiddelproblem
medikamentell behandling av rusmiddellidelse til erstatning for substitusjonsbehandling
Regjeringen har forståelse for at uttrykket ettervern kan ha uheldige konnotasjoner og at det kan koples til oppfatningen om rusmiddelfeltet som en særomsorg, da uttrykket ikke brukes overfor andre pasientgrupper. Samtidig er det slik at begrepet ettervern er så innarbeidet i språket på rusmiddelfeltet, at regjeringen velger å tydeliggjøre hva integrert ettervern skal innebære innen tverrfaglig spesialisert rusbehandling. Se nærmere omtale i kapittel 9.4.3.
Boks 3.4 Forvern og ettervern
Begrepene forvern og ettervern ble innført i Norge gjennom lov om psykisk helsevern av 1961, idet de psykiatriske sykehusene ble pålagt å yte for- og ettervern for sine pasienter. Det er imidlertid særlig på rusmiddelfeltet, og knyttet til døgnbehandling, at ettervern har festet seg som begrep. Loven fra 1961, ga ingen definisjon av begrepene, og de har heller ingen klar definisjon i dag. Se omtale av integrert ettervern slik det er hensiktsmessig å bruke uttrykket i dag, i kapittel 9.4.3.
Canada trekkes ofte fram som eksempel for sitt arbeid mot stigmatisering av personer med rusmiddelproblemer. Canadiske helsemyndigheter har arbeidet systematisk over mange år med denne tematikken. På den canadiske regjeringens hjemmeside pekes det på at stigmatisering av personer med rusmiddellidelser bidrar til at færre søker hjelp, flere skjuler sin lidelse og at kvaliteten på helsehjelpen som tilbys ofte ikke god nok (117). Canadas tilnærming til stigmatisering anses å ha solid faglig fundament som det vil ses hen til i regjeringens videre innsats mot stigmatisering.
3.3 Diskrimineringsvern
I tråd med stigmaproblematikken, negative holdninger og ulikhet i helse er det forhold som tyder på at mennesker med rusmiddelproblemer kan ha behov for en særlig oppmerksomhet knyttet til vern mot diskriminering. Formålet med diskrimineringsvernet er å hindre usaklig forskjellsbehandling av utsatte grupper i samfunnet.
Blant annet stiller brukerorganisasjonene spørsmål ved hvorvidt personer med rusmiddelproblemer i tilstrekkelig grad får sine rettigheter ivaretatt (118).Også Norges institusjon for menneskerettigheter (NIM) og Gatejuristen vurderer at personer med rusmiddelproblemer i mange sammenhenger blir stigmatisert, og vil kunne ha behov for et bedre diskrimineringsvern (119, 120).
Diskrimineringslovutvalget, som leverte forslag til ny diskrimineringslov i 2009, fant i sin tid at personer med rusmiddelavhengighet er en av flere grupper som er vanskelig stilt, sosialt sårbare og utsatt for forskjellsbehandling (121). Utvalget viste blant annet til at personer med rusmiddelavhengighet opplever avvisning og dårligere behandling i helsevesenet.
NIM har vurdert hvordan menneskerettighetene for personer med rusmiddelproblemer blir ivaretatt i Norge. En gjennomgående tilbakemelding til NIM er at personer med rusmiddelproblematikk møter forskjellsbehandling, stigmatisering og negative holdninger i ulike deler av samfunnet. NIM konkluderer med at mennesker med rusmiddelproblemer i praksis ofte opplever å få sine rettigheter satt under press, og at de får mindre helsehjelp enn andre (119).
NIM har også vurdert om diskrimineringsvernet for personer med rusmiddelproblemer er godt nok ivaretatt. Gjennomgangen viser at personer med denne problematikken har et visst vern mot diskriminering, men NIM stiller likevel spørsmål ved om dagens diskrimineringsvern er effektivt nok (119).
NIM har også gjennomført en kvalitativ studie som et bidrag til å vurdere hvorvidt stigmatisering og forskjellsbehandling av personer med rusmiddelavhengighet er et problem i Norge (122). NIM har intervjuet 17 personer blant annet om deres opplevelse med helse- og omsorgstjenester på ulike nivåer. Mange forteller om gode opplevelser og erfaringer med helsevesenet, men det er også mange erfaringer som beskrives som negative, stigmatiserende eller diskriminerende. Særlig innenfor somatikken har mange blitt møtt med negative holdninger og at de ikke får nødvendig helsehjelp. Det handler blant annet om avvisning fra fastlege, opplevelsen av å bli utskrevet for tidlig fra sykehusopphold og ikke få tilbud om rehabilitering. De opplever at kunnskapen om rusmiddelavhengighet er lav innenfor somatikken. Mange formidler en merkbar kontrast i holdninger og kroppsspråk når helsepersonell har satt diagnosen «rusavhengig» i pasientjournalen. De opplever en holdningsendring hos personell når de ser at pasienten har en rusmiddeldiagnose, og at dette fører til et dårligere helsetilbud (122).
Det er i mange tilfeller medisinskfaglige vurderinger som ligger til grunn for valg av behandling, for eksempel knyttet til smertebehandling. Det er likevel grunn til å anta at holdninger til personer med rusmiddelproblemer også påvirker valg av behandling. En del personer med rusmiddelproblemer oppgir for eksempel at de ikke har fått god nok smertelindring i forbindelse med sykehusopphold og etter kirurgiske inngrep, men utelukkende har mottatt mildere smertelindring med henvisning til rusmiddelavhengigheten (122).
Funnene i fokusintervjuer, blant annet med brukerorganisasjoner og helsepersonell, reflekterer i stor grad funnene i dybdeintervjuer (122). NIM vurderer at personer med denne problematikken gjennomgående blir behandlet dårligere enn andre på bakgrunn av gruppetilhørighet. Årsakene oppgis å være forbuds- og straffepolitikken og negativ vinkling i medieomtaler av rusmiddelavhengighet. Personellet som ble intervjuet, trakk fram at de kan vurdere medisinsk forsvarlighet på en annen måte enn pasientgruppen, og at det kan føre til en begrensing av medisinsk behandling. I tillegg vurderer de at det er en generell mangel på kunnskap om rusmiddelavhengighet som bidrar til dårligere helsehjelp (122).
NIM konkluderer med at stigmatisering og diskriminering av personer med rusmiddelavhengighet er en utfordring i Norge, og kan utgjøre brudd på forbudet mot diskriminering. Forskjellsbehandling er lovlig dersom den er saklig begrunnet, nødvendig og forholdsmessig. Mange av informantenes erfaringer, for eksempel å ha blitt avvist fra helsetjenesten eller andre offentlige tjenester umiddelbart etter at det blir kjent at de har en rusmiddelavhengighet, kan imidlertid kunne rammes av forbudet mot diskriminering. Regjeringen finner at det er gode grunner til å følge opp NIMs anbefalinger om å tydeliggjøre personer med rusmiddelproblemers menneskerettslige vern mot diskriminering.
3.4 Økt oppmerksomhet om rusmiddel- og avhengighetsproblematikk
Både fra et faglig og et verdimessig perspektiv er det viktig å tydeliggjøre at mennesker med rusmiddelproblemer har en selvfølgelig rett til de samme tjenestene som den øvrige befolkningen innenfor de samme strukturer, uten diskriminering. Det legges til grunn at tilbud i det ordinære tjenesteapparatet er bedre enn særtiltak, ikke minst fordi personer med rusmiddelproblemer ofte har sammensatte problemer.
Regjeringen etterstreber en retning for rusmiddelfeltet der rusmiddellidelser prinsipielt betraktes og behandles på samme måte som andre lidelser. Formålet er å forebygge uønsket forskjellsbehandling og bidra til mer likeverdige og tilgjengelige tjenestetilbud til personer med rusmiddelproblemer.
Med utgangspunkt i et slikt normaliseringsperspektiv, bør alle relevante tjenesteområder så langt som mulig ivareta sine pasienter og brukeres hjelpebehov, også der det foreligger et samtidig rusmiddelproblem. Det er derfor et behov for økt oppmerksomhet om rusmiddel- og avhengighetsproblematikk i de samlede helse- og omsorgstjenestene og andre relevante sektorer, som arbeids- og velferdsforvaltningen (NAV), barnevern og utdanningssektoren.
Dette er særlig viktig fordi vi vet at de fleste som har et behandlingstrengende rusmiddelproblem eller avhengighet av legemidler, ikke kommer i kontakt med rustjeneste i kommunen eller tverrfaglig spesialisert rusbehandling (TSB) i spesialisthelsetjenesten. Derimot er de i kontakt med sin fastlege, mottar tjenester i hjemmet, eller følges opp av somatiske sykehusavdelinger. Én av fem pasienter innlagt til intensivbehandling på to norske sykehus hadde skader som følge av alkohol eller bruk av ulovlige rusmidler (123). For å sikre tilgjengelige og likeverdige tjenester bør somatiske sykehusavdelinger kunne identifisere rusmiddelproblemer, og TSB må gjøres mer tilgjengelig enn i dag for pasienter innlagt i somatiske avdelinger og i psykisk helsevern.
Dette er en retning som er i samsvar med rusreformen av 2004 (9, 10) og Meld. St. 30 (2011–2012) Se meg! (21), bort fra en særomsorg og over til en ordinær plass i helse- og omsorgstjenesten. Dette er ikke til hinder for særlig omsorg der det er behov for det.
Flere undersøkelser, blant annet SAMINOR1, viser at den samiske befolkningen bruker mindre alkohol enn den generelle befolkningen, og har mer psykiske plager (124). Samtidig er det kjent at det er kulturelle forskjeller i hvordan den samiske befolkningen håndterer psykiske plager og rusmiddelproblematikk, noe som kan medføre at det kan være vanskelig å identifisere og gi god hjelp for rusmiddelproblemer (125).
De samme barrierene for å søke hjelp for rusmiddelproblemer kan gjøre seg gjeldende for noen grupper med innvandringsbakgrunn (126).
Problemstillingen forutsetter både en kultursensitiv tilnærming og oppmerksomhet om rusmiddelbruk i tjenestene.
3.5 Brukernære tilbud og skadereduksjon
Regjeringen understreker betydningen av lavterskeltilbud og hjelp som når bredt ut til mange. Lavterskeltilbud er en måte å innrette tjenestene på som skal være lett tilgjengelig, og som det framgår av navnet skal det være en lav terskel for brukerne til å oppsøke det. Det kan for eksempel innebære at det ikke er behov for henvising for å kunne benytte seg av et lavterskeltilbud. Tilbudene kan være både stasjonære og ambulante. Utredning av fordeler og ulemper ved ulike alternativer for å bidra til likeverdige kommunale kunnskapsbaserte lavterskeltilbud innen psykisk helse og rus for alle aldre, inkludert lovfesting, er et av tiltakene i opptrappingsplan for psykisk helse (49) som også er av betydning for forebyggings- og behandlingsreformen. Det kommunale handlingsrommet ivaretas ved at kommunene tilpasser tilbudene ut ifra lokale rammer og forutsetninger.
Lavterskeltilbud er ikke definert i helselovgivningen og kan ha ulik betydning og definisjon avhengig av målgruppe og område. På rusmiddelfeltet har uttrykket lavterskeltilbud ofte vært forbundet med gatenær helsehjelp, som feltpleie, og har hatt et klart skadereduserende formål. Tjenestene som ytes kan for eksempel være sårstell og oppfølging av infeksjoner og smittevern som omfatter tilbud om vaksinasjon og utdeling av brukerutstyr (127). Flere kommuner har etablert gatenære lavterskel helsetilbud, som gir skadereduserende helse- og omsorgstjenester og smittevernhjelp for rusmiddelavhengige. Disse tilbudene kan være en effektiv måte å sikre tilgang til nødvendig og forsvarlig helsehjelp på til personer med alvorlige rusmiddelproblemer, og de kan være en inngang til øvrige hjelpetilbud.
Gjennom ulike former for lavterskeltilbud kan flere få hjelp på et tidlig tidspunkt. Rask tilgang til hjelp og behandling vil kunne ha stor betydning for enkeltmenneskers livskvalitet og mestringsevne. Det kan også bidra til å redusere pågangen etter tilbud i spesialisthelsetjenesten. Ved å bruke mestringskurs, psykoedukative intervensjoner og gruppeterapi i større grad vil man kunne klare å gi hjelp til flere uten å øke arbeidsbyrden for de ansatte. Digitale tilbud og tjenester har potensial til å nå store deler av befolkningen. Slike tilbud kan inkludere både selvhjelps- og mestringsverktøy, internettbehandling og digitale konsultasjoner.
3.5.1 Brukerrom og utdeling av brukerutstyr
Brukerromsordningen er et av flere tiltak som bidrar til mer verdighet og til å forebygge skader av narkotikabruk, ved å tilby trygge omgivelser for inntak av narkotika, sterilt brukerutstyr og veiledning om mindre skadelige bruksmåter. Brukerrom gir også tilbud om enklere helsehjelp, som sårstell i tillegg til å kunne sette brukerne i kontakt med andre helsetjenestetilbud. Brukerrom utgjør et viktig skadereduserende tilbud der de finnes. Brukerrom er en måte å tilgjengeliggjøre tjenstetilbud på, men kommunene har et ansvar for å yte nødvendig og forsvarlig helsehjelp til denne gruppen, uavhengig av tilbud om brukerrom.
Å forebygge skade er et gode i seg selv, men også viktig i framtidige rehabiliteringsløp. Det finnes to brukerrom i Norge i dag, henholdsvis i Oslo og Bergen. Regjeringen vurderer at flere kommuner har brukere som kunne ha nytte av brukerrom, men krav i regelverket oppgis å utgjøre en barriere for etablering av flere brukerrom i Norge.
For å ha lovlig adgang til brukerrom i dag, må personen være registrert som bruker av ordningen, være over 18 år og med langvarig narkotikaavhengighet og helseskadelig injeksjonspraksis (128). Flere brukerrom som gir mulighet for flere brukere til å registrere seg, kan også bidra til at tjenestene kan komme i posisjon overfor flere med tanke på å gi videre hjelp og oppfølging. Regjeringen har derfor satt i gang et arbeid med endringer i brukerromsloven og -forskriften som tar sikte på å gjøre det lettere for kommuner med behov å etablere slike ordninger for personer som har lovlig adgang til brukerrom.
Det mangler oppdatert kunnskap om brukerromsordningen. Siste og eneste evaluering er fra 2007, da Statens institutt for rusmiddelforskning (SIRUS) evaluerte prøveordningen med sprøyterom (129). Senter for rusmiddelforskning (SERAF) skal nå på oppdrag fra Helsedirektoratet, evaluere brukerrommene i Oslo og Bergen. Plan for evalueringen er under utarbeidelse.
Utdeling av brukerutstyr til personer med rusmiddelproblemer er også et effektivt tiltak for å redusere skader knyttet til rusmiddelbruk som infeksjoner (abscesser) og smittsomme sykdommer som hepatitt og hiv (130). Tilgang til rent brukerutstyr i kommunene har vært sentrale tiltak i overdosearbeidet (27, 28, 30). Dette kan igjen bidra til reduksjon i overdosetilfeller fordi dårlig somatisk helse antas å øke faren for overdose. Utdeling av brukerutstyr kan også bidra til at brukere kommer i kontakt med hjelpeapparatet. Dette kan ha andre positive effekter som at terskelen for å oppsøke andre hjelpetiltak blir lavere (131). Etter lov om vern mot smittsomme sykdommer § 7-1 er kommunene pliktige til å ha tiltak som forebygger smitte av blodbårne sykdommer (132). Dette innebærer at kommunene skal ha ordninger for utdeling av rent utstyr, røykefolie, kokekar mv.
3.5.2 Nærklinikk for behandling av alvorlig rusmiddellidelse
I 2023 mottok 8 467 pasienter legemiddelassistert rehabilitering (LAR) i Norge (133). For nærmere beskrivelse av pasientpopulasjonen vises det til årlige statusrapporter for LAR fra Senter for rus- og avhengighetsforskning ved Universitetet i Oslo (SERAF). Selv om LAR i Norge vurderes til å ha god dekning, er det anslått at en del personer i målgruppen ikke mottar eller ønsker å motta LAR-behandling på tross av mulig nytte av slik behandling (134). LAR kan særlig oppleves utilgjengelig for personer som er såkalt «hard to reach», som brukere med opioidavhengighet som lever ustabile liv, og til dels med alvorlige psykiske og somatiske lidelser. Mange av disse oppholder seg primært i større byer og kommuner.
Det har vært gjort forsøk på å etablere såkalt lavterskel LAR, som er en betegnelse på modeller eller prosjekter hvor målsettingen er å forenkle inntaket i LAR. Det er usikkert om slike modeller er tilstrekkelig for å inkludere alle som kunne ha nytte av medikamentell behandling.
Per i dag har heller ikke kommunale lavterskel skadereduserende tiltak tilgang til alle medisinske behandlinger som pasientene kan ha behov for. En tilgjengelig nærklinikk som yter spesialisert behandling i et samarbeid mellom kommunen og spesialisthelsetjenesten, kan legge til rette for at en større gruppe personer med alvorlige rusmiddellidelser kan motta nødvendig helsehjelp fra begge nivåer (integrerte tjenester). En nærklinikk kan inkludere medikamentell behandling for rusmiddellidelser for stabilisering og opprettholdelse av en best mulig livssituasjon. I tillegg kan de gi bedre oppfølging av somatiske og psykiske helseproblemer.
Forsøk med nærklinikk for spesialisert behandling av personer med omfattende rusmiddelproblematikk og/eller med samtidige psykiske lidelser (ROP) er et tiltak som er mest nærliggende å ha i større byer og kommuner. For mindre kommuner kan gode alternativer være brukerrom og andre lavterskel og gjerne oppsøkende helsetjenester (feltpleie, hjemmetjenesten mv.). God samhandling mellom kommunal helse- og omsorgstjeneste og en utadrettet spesialisthelsetjeneste er viktig i denne sammenhengen. ACT-, FACT-team eller andre former for spesialisert og ambulant behandling, kan supplere nærklinikker og lavterskeltilbud med skadereduserende formål. Se boks om ACT, FACT og integrert behandling av ROP-lidelser (IDDT) under kapittel 7.4 Ambulant og tverrsektoriell innsats.
3.6 Oppfølging av hepatitt C
To hovedmål i Nasjonal strategi mot hepatitter (2018–2023) var å redusere forekomsten av hepatitt C med 90 prosent innen utgangen av 2023 og at ingen i Norge skulle dø eller bli alvorlig syke forårsaket av hepatitt C-virus (135).
Personer som injiserer rusmidler, har vært den viktigste risikogruppen for å utvikle kronisk hepatitt C. Prevalens for kronisk hepatitt C i denne gruppen var perioden 2002 – 2017 på 40 – 60 prosent (136). De siste årene har behandlingsmulighetene for Hepatitt C blitt mye bedre enn før. Alle med nyoppdaget sykdom får tilbud om behandling. Både nysmitte og prevalensen av kronisk smitte blant personer som injiserer rusmidler er betydelig redusert (136). Regjeringen ønsker også å se nærmere på mulighetene for å tilby helsehjelp til de som er diagnostisert tilbake i tid og ikke er under behandling. Helse- og omsorgsdepartement vil vurdere nærmere hvordan dette kan følges opp.
Boks 3.5 Vestlandet i front i arbeidet med å utrydde hepatitt C
En randomisert kontrollert multisenterstudie ledet av Avdeling for rusmedisin i Helse Bergen har medvirket til at integrert behandling av hepatitt C hos personer med rusmiddelavhengighet nå er standard behandling i en stadig større del av verden. Studien testet ut integrert behandling av hepatitt C og viste at oppstart av behandling mot hepatitt C økte fra 77 til 98 prosent, og at det var en parallell økning i virusfrihet fra hepatitt C.
Kilde: Helse Vest
3.7 Årskontroll
Den viktigste årsaken til tapte leveår hos personer med alvorlige psykiske lidelser og rusmiddelproblemer er somatisk sykdom (105). Utredning og oppfølging av somatisk helse er derfor en viktig del av fastlegens oppfølging av personer med rusmiddellidelser.
En del personer med psykisk lidelse og/eller rusmiddelproblem oppsøker ikke selv helsehjelp for disse problemene. Noen av dem er ukjente for helsetjenestene, mens mange er i kontakt med tjenestene for andre tilstander. Uten en proaktiv tilnærming er det en fare for at sterkt hjelpetrengende pasienter blir stående uten tjenestetilbud, hvis de takker nei eller har vansker med å ta imot helsehjelp. Bedre tjenester til innbyggere med store behov er et sentralt mål for regjeringens arbeid med allm<ennlegetjenesten. De fleste innbyggere er i kontakt med fastlegen sin i løpet av et år, men personer med rusmiddellidelser kan være mindre tilbøyelige til å benytte helsetjenestene, særlig for oppfølging av somatiske lidelser. Som for andre grupper med kroniske og sammensatte problemer vil personer med rusmiddellidelser ofte ha behov for regelmessig oppfølging. Årskontroll ved fastlegekontoret kan være et godt redskap for å ivareta somatisk helse hos pasienter med alvorlige rusmiddellidelser og bidra til bedre systematikk og kvalitet i oppfølgingen. Et bredt, tverrfaglig tilbud hos fastlegen der flere personellgrupper samarbeider, kan bidra til å bedre oppfølgingen av personer med psykiske lidelser og rusmiddelavhengighet.
Legeforeningen har også selv tatt til orde for at årskontroll kan være en måte å bedre tilgang til fastlegetjenester på for pasienter med rusmiddellidelser (114). Regjeringen mener det kan være formålstjenlig å utrede tiltak for å legge til rette for en proaktiv oppfølging av pasienter med rusmiddellidelser hos fastlege, blant annet i form av årskontroll. Økonomiske og personellmessige konsekvenser må vurderes nærmere.
3.8 Unntak for egenandel
Mange pasienter med alvorlige rusmiddelproblemer eller psykiske lidelser kan ha dårlig økonomi. For å sikre reell tilgjengelighet til helsetjenester for en gruppe med høy komorbiditet er det viktig med tiltak for å motvirke at økonomi blir et hinder for god helsehjelp. Egenandeler i helse- og omsorgstjenesten har over mange år vært betraktet som en viktig barriere for å søke helsehjelp (114).
3.8.1 Egenandeler i spesialisthelsetjenesten
Regjeringen jobber systematisk for å bryte ned barrierer for nødvendig behandling i spesialisthelsetjenesten. I 2023 ga regjeringen fritak for egenandelskravet for poliklinisk behandling for pasienter i LAR, og har i budsjettet for 2025 foreslått å gi fritak for egenandelen for pasienter til og med 25 år for behandling i psykisk helsevern. Hensikten er å bidra til å senke terskelen for psykisk helsehjelp. Forslaget omfatter også egenandeler for TSB i poliklinikk og vil gi egenandelsfritak for unge pasienter med psykiske lidelser og/eller rusmiddellidelser.
3.8.2 Egenandel hos fastlege
Sammen med årskontroll er fritak for egenandeler hos fastleger mulige grep for å øke tilgangen til helsehjelp for reformens målgrupper. Et slik grep vil også være viktig for en aldrende og til dels sykdomsbelastet pasientgruppe i LAR med dårlig økonomi. Regjeringen mener derfor at det bør utredes hvilke effekter et slikt egenandelsfritak vil ha og de samlede administrative og økonomiske konsekvensene av dette.
4 Forsterket innsats mot overdoser
4.1 Bakgrunn
I Norge døde 363 personer som følge av overdose i 2023.2 Dette er det høyeste antallet overdosedødsfall siden 2021 (137). Antall årlige overdosedødsfall har variert rundt et snitt på om lag 280 personer per år siden 2012 (137). I verdensmålestokk har Norge en nokså høy aldersjustert rate for overdosedødsfall på 6,6 per 100 000 innbyggere i 2023 (137, 138). I Europa har Skottland den høyeste raten med 25 dødsfall per 100 000 innbyggere i 2021 (139), mens Sverige hadde 9 dødsfall per 100 000 samme år (140). Flere europeiske land har hatt en økende trend de siste årene (141).
I 2023 ble det registrert det høyeste antall dødsfall som følge av syntetiske opioider siden Dødsårsaksregisteret begynte registrering av narkotikautløste dødsfall. Syntetiske opioider inkluderer blant annet protonitazen, buprenorfin, fentanyl og petidin (137).
Det er grunn til bekymring for at høypotente rusmidler kan få en større andel av det norske illegale markedet, ikke minst dersom tilgangen på heroin blir mindre (142). I og med at mange av de mest overdoseutsatte brukerne av illegale rusmidler også bruker et bredt spekter av til enhver tid tilgjengelige stoffer, kan dette medføre ytterligere økt overdosedødelighet. Dette aktualiserer behovet for tilgang til adekvate behandlingstilbud, skadereduserende tiltak og løpende monitorering av rusmiddelsituasjonen.
Ifølge Dødsårsaksregisteret var det 450 alkoholutløste dødsfall i 2023, det høyeste antallet i Dødsårsaksregisterets statistikk siden 1996 (66). Av disse dødsfallene var 42 forgiftningsulykker.
Boks 4.1 Resultatmål
Redusert antall overdosedødsfall
Selv om opioider fortsatt er hyppigste dødsårsak, skyldes hovedandelen av overdosedødsfall inntak av flere stoffer (143). En gjennomgang av opioidrelaterte dødsfall mellom 2000 og 2017 fant en økning fra 46 til 72 prosent i andelen dødsfall hvor det også ble påvist bruk av benzodiapiner (144). Det er mer vanlig å påvise benzodiazepiner blant kvinner og blant dem som var yngre enn 25 år. Allerede i 2013 ble det dokumentert at de som dør av en overdose, er en heterogen gruppe hvor det er behov for sammensatte tiltak (143).
Personer som injiserer opioider, særlig heroin, har tradisjonelt utgjort den største andelen av de som dør av overdose, men fra 2016 er ikke heroin lenger hyppigste dødsårsak ved overdose. Overdosedødsfall som skyldes reseptpliktige avhengighetsskapende legemidler rekvirert på resept og/eller skaffet ulovlig, er økende (137), og det er nå andre opioider som fører til flest overdosedødsfall.
Ny kunnskap viser at personer med vedvarende bruk av reseptpliktige opioider for langvarige smertetilstander som ikke skyldes aktiv eller tiltagende kreftsykdom, er en ny risikogruppe for overdosedød. En høy andel av disse personene har samtidig bruk av benzodiazepiner og/eller benzodiazepinliknende legemidler, psykisk lidelse, alkohollidelse og/eller annen rusmiddeldiagnose (75, 145). Dette er faktorer som øker risikoen for avhengighet, overdoser og overdosedødsfall. Det foreligger imidlertid begrenset kunnskap om sammenhengen mellom medisinsk bruk av avhengighetsskapende legemidler og omfanget av overdosedødsfall. Det er behov for å utvikle statistikk og analyse for å kunne øke kunnskapen og forståelsen om hva som forårsaker død som følge av overdose, og å utvikle mer treffsikre tiltak.
Økningen i overdosedødsfall som følge av reseptpliktige opioider har skjedd samtidig med endringer i rekvireringspraksis. Det har vært en økning av personer som får sterke smertestillende på blå resept. Dette er trender som sammenfaller i tid, men det er ikke kjent om det er en sammenheng mellom økning i slike overdosedødsfall og endringer i rekvireringspraksis. For å kunne si noe om en slik sammenheng behøves mer forskning.
Gjennomsnittsalderen ved død av narkotikautløste årsaker er økende, og i 2023 var snittalderen 44 år mot 41 år i 2013. Det har også vært et økende antall kvinner. I 2013 døde 58 kvinner, mot 115 i 2023 (137).
Dette gjenspeiler en aldringstrend blant høyrisikobrukere av rusmidler. Ofte er overdosedødsfallene knyttet til bruk av høye doser av reseptbelagte opioider, særlig blant kvinner. Hovedandelen er kvinner rundt 50 år og de har oftere høyere utdanning. De har i mindre grad fengselsdommer eller mottatt behandling for rusmiddellidelser siste år før dødsfallet sammenlignet med de som dør av heroin (146). De har oftere hentet ut opioider på resept (147). En betydelig andel av disse er i kontakt med helsetjenesten og apotek i forkant av overdosedødsfallet. Det kan tyde på at noen av de som dør i overdoser av reseptbelagte opioider, utgjør en annen gruppe enn den gruppen som overdosearbeidet tradisjonelt har rettet seg mot.
En registerstudie fra 2022 viser at de fleste som døde av narkotikautløste årsaker mellom 2010 og 2019, hadde vært i kontakt med en eller flere helse- og omsorgstjenester siste leveår. Kun 3 prosent hadde ikke hatt slik kontakt (146). Siste leveår hadde de fleste som døde av overdose benyttet fastlege (93 prosent), legevakt (62 prosent) og/eller somatiske helsetjenester i sykehus (75 prosent).
Der er en betydelig forhøyet risiko for overdosedødsfall i forbindelse med utskriving fra institusjon, eller som følge av avbrudd i behandling og løslatelse fra fengsel mv. Under gjennomføringen av Pasientsikkerhetsprogrammet «I trygge hender 24-7» (2014–2018) ble det pilotert tiltak for forebygging av overdose etter utskriving fra behandling og løslatelse fra fengsel. Tiltakspakken er innført som prosedyre i spesialisthelsetjenesten og følges også opp i kriminalomsorgen. Sårbare overganger er også sentralt i de nasjonale rådene for overdoseforebygging lansert av Helsedirektoratet (148).
Det er av stor betydning at personer som overlever overdoser får nødvendig oppfølging for å forebygge ny overdose. En nylig publisert studie fra Ambulansetjenesten i Oslo viser at de som har overlevd en alvorlig overdose ikke får god nok hjelp til å forebygge neste overdose (149). Det er særlig høy risiko for å dø av en ny overdose den samme uken. Studien konkluderer med at akuttbehandlingen er god, men at hver overdose blir sett på som en isolert hendelse, ikke en akutt forverring av en kronisk sykdom. Også tidligere forskning viser at pasienter som behandles for rusmiddelrelaterte forgiftninger har en økt risiko for nye forgiftingsepisoder, annen sykdom og for tidlig død (150–152). Dette understreker behovet for å gå vekk fra særomsorg og viser at det er nødvendig å sikre videre oppfølging og behandling av pasienter som behandles for rusmiddelrelaterte forgiftninger.
4.1.1 Regjeringen vil:
Iverksette en ikke tidsavgrenset og dynamisk handlingsplan mot overdoser
4.2 Oppfølging av overdosestrategien og videreføring av tiltak
Arbeidet mot overdoser har siden 2014 vært organisert gjennom en nasjonal overdosestrategi, først for perioden 2014–2017, deretter i revidert form for 2019–2022. Tiltakene er senere revidert og videreført. I 2022 lanserte Helsedirektoratet «akuttbehandling og oppfølging etter rusmiddeloverdose» som eget kapittel i Nasjonalt pasientforløp for tverrfaglig spesialisert rusbehandling (TSB) (153).
Regjeringen har videreført og forsterket tiltak og satsinger fra den nasjonale overdosestrategien, herunder tiltak for å forebygge overdoser der reseptbelagte legemidler er primærårsak. Helsedirektoratet har et stående oppdrag om å iverksette de tiltakene direktoratet til enhver tid finner mest hensiktsmessig for å redusere antall overdoser, basert på kunnskapsgrunnlaget og utfordringsbildet som foreligger.
Dagens system for varsling av økt overdosefare når særlige potente eller forurensede stoffer er i omløp, fungerer ikke godt nok. Helsedirektoratet har satt i gang et arbeid med å utrede mer effektive varslingssystemer. En av løsningene som er under utarbeidelse, er en app som raskt skal varsle og gi brukere og relevante tjenester informasjon, slik at de kan ta nødvendige forholdsregler.
I 2023 utviklet Helsedirektoratet sammen med de regionale kompetansesentrene på rusområdet (KORUS), brukerorganisasjoner og kommuner en pakke med overdoseforebyggende tiltak rettet mot kommunene. Pakken bygger på nasjonale faglige råd om lokalt overdoseforebyggende arbeid (148). Det er et mål at alle kommuner skal være godt kjent med innholdet, og kunne ta i bruk kunnskapsbasert metodikk i overdosearbeidet.
Fra 2024 er det også etablert regionale overdosekoordinatorer ved de regionale kompetansesentrene på rusområdet (KORUS). Formålet er å bidra til at overdoseforebyggende kompetanse og virkemidler blir mer tilgjengelig og anvendt for flere kommuner enn i dag. Overdosekoordinatorene skal også bidra til å implementere den kommunale overdoseforebyggingspakken.
Nalokson
Nalokson er et legemiddel som har blitt brukt som opioidmotgift i flere tiår. Det er ofte personer som selv bruker opioider, som oftest også er vitner til andres overdoser. Det er derfor viktig å sørge for utdeling av nalokson til viktige målgrupper. Med nalokson i nesesprayform kan lekpersoner uten helsefaglig kompetanse gi motgift til folk som tar overdose (154). Tilgjengeliggjøring og opplæring i bruk av nalokson hos både brukere og personell som er i tett kontakt med brukere, har vært og er fremdeles et viktig grep i overdosearbeidet. Det samme gjelder SWITCH-kampanjen som tar sikte på å motivere til mindre skadelig inntak av rusmidler, og overgang fra injisering til inhalering (148).
På bakgrunn av økning i overdosedødsfall knyttet til reseptbelagte, avhengighetsskapende legemidler fikk Helsedirektoratet i 2023 et eget oppdrag om å legge særlig vekt på tiltak for å forebygge overdoser der reseptbelagte legemidler er primærårsak. Helsedirektoratet har utredet tiltak for å redusere overdosedødsfall som skyldes avhengighetsskapende legemidler. Utredningen har en rekke anbefalinger til tiltak for å redusere antallet pasienter med problematisk opioidbruk ved langvarige smerter og som er i risiko for overdosedødsfall.
Som akuttgrep knyttet til de høye overdosetallene har Helse- og omsorgsdepartementet bedt Helsedirektoratet om å oppdatere og spre informasjon om nalokson, samt vurdere tiltak som gir bedre tilgang til nalokson for pasienter som bruker avhengighetsskapende legemidler (opioider) med risiko for overdose. Helsedirektoratet har oppdatert Nasjonal veileder for avhengighetsskapende legemidler (75) og tilhørende pasientinformasjon slik at leger bes vurdere rekvirering av nalokson på blå resept til pasienter som bruker avhengighetsskapende legemidler, og har høy overdoserisiko.
4.3 Ny handlingsplan mot overdoser
Til tross for en betydelig innsats over flere år har det ikke lykkes å redusere overdosedødsfall, og regjeringen ser at det er behov for en ny innretning på arbeidet mot overdoser.
Kunnskapen om risikogrupper for overdoser viser at målgruppen for det overdoseforbyggende arbeidet må være bredere enn det tidligere strategier har rettet seg mot. I tråd med det nye kapittelet om akuttbehandling og oppfølging etter rusmiddeloverdose i Nasjonalt pasientforløp for rusbehandling (TSB), kan det være et potensial for å forebygge framtidig helsetap og for tidlig død ved å gi tettere oppfølging også ved alkoholoverdoser. I den sammenheng vises det til prosjekt «Ungdom og rus» (2011) ved Oslo legevakt som ga et oppfølgingstilbud til ungdom som ble innlagt med rusmiddelintoksikasjon, der alkoholforgiftning var dominerende (155).
Situasjonen på rusmiddelfeltet kan endre seg raskt, jf. omtalen av nye stoffer og nye risikogrupper. Selv om arbeidet mot overdoser må ha et langsiktig perspektiv, må en ny innretning av overdosearbeidet være dynamisk slik at innsatser og tiltak raskt kan omstilles for å møte et skiftende utfordringsbilde.
Helse- og omsorgsdepartementet har derfor i 2024 gitt Helsedirektoratet i oppdrag å ferdigstille og iverksette en dynamisk, ikke tidsavgrenset, handlingsplan mot overdoser med følgende innsatsområder:
fortsatt forebygging av overdosedødsfall som skyldes illegale rusmidler
forebygge overdosedødsfall som skyldes reseptbelagte legemidler
forebygge alkoholrelaterte dødsfall
Utredningen av tiltak for å redusere overdosedødsfall som skyldes avhengighetsskapende legemidler danner utgangspunkt for en egen tiltaksplan på dette innsatsområdet spesielt. Det kan være aktuelt å utarbeide tiltaksplaner også for illegale rusmidler og alkohol dersom Helsedirektoratet finner det formålstjenlig under utarbeidelse av handlingsplanen.
Det er sentralt at planen inneholder et system for løpende vurdering av utviklingen slik at det kan legges til rette for rask endring av innsats når ny kunnskap tilsier det. Helsedirektoratet vil fortsatt ha et stående oppdrag om til enhver tid å igangsette de tiltak de mener er hensiktsmessige for å forebygge overdoser, innenfor gjeldende budsjettrammer.
Denne nye innretningen av arbeidet mot overdoser er nært knyttet til forslaget om et system for helhetlig monitorering av rusmiddelsituasjonen og innføring av beredskapstenkning på rusmiddelområdet, se nærmere omtale i kapittel 10.6.1.
Forebygging av overdoser og selvmord
I perioden 2009–2017 var det 480 selvmord som skjedde under eller etter behandling i tverrfaglig spesialisert rusbehandling (TSB) (156). Det vi si at 9,3 prosent av de som døde i selvmord i Norge i perioden, hadde vært i kontakt med TSB siste leveår. Svært mange av de som døde i denne gruppen hadde et komplekst problembilde med samtidige rusmiddellidelser og psykiske lidelser (ROP) i tillegg til andre psykososiale belastninger. Over 60 prosent av de som døde i selvmord i perioden hadde hatt kontakt med psykisk helsevern.
Andelen selvmord i pasientgruppen med rusmiddellidelser viser at det er nødvendig å ha høy oppmerksomhet på forebygging av selvmord blant pasienter i TSB. Helsedirektoratet anbefaler derfor at forebygging av overdoser og selvmord ses i sammenheng (157). Tallene understreker behovet for gode samhandlings- og kommunikasjonsrutiner om pasienter med selvmord- eller overdoserisiko for oppfølging for eksempel etter døgnopphold i spesialisthelsetjenesten.
5 Fremme kunnskapsbasert forebyggende innsats
5.1 Bakgrunn
Helsefremmende og forebyggende arbeid er viktig både av hensyn til enkeltpersoner og av hensyn til kostnader for tredjepart og samfunnet. Rusmiddelforebyggende innsatser skal bidra til å redusere rusmiddelproblemer ved å regulere tilgang til og begrense etterspørsel og bruk av alle typer rusmidler i befolkningen. Barn og unge skal beskyttes mot ulovlig bruk, salg og produksjon av narkotika, i tråd med FNs barnekonvensjon. Det er et mål for regjeringen at ingen barn og unge begynner å bruke narkotika.
Forebygging og tidlig innsats kan bidra til at problemer ikke utvikler seg og blir langvarige eller kroniske, med behov for kostnadskrevende behandling og langvarig oppfølging. Det er høyere risiko for skade jo tidligere debut på bruk av rusmidler. Utsatt debutalder for alkohol er et selvstendig mål, men vil også bidra til å forebygge bruk av ulovlige rusmidler blant unge.
I Norge har myndighetene lagt totalkonsummodellen til grunn for alkoholpolitikken. Totalkonsummodellen baserer seg på at det er en nær sammenheng mellom totalkonsumet av alkohol i en befolkning og skadeomfanget. Når totalkonsumet går opp, vil også andelen med skadelig forbruk øke. Tilgjengelighetsbegrensende tiltak som treffer hele befolkningen, vil derfor også treffe de personene som har et risikofylt forbruk.
Det er god empirisk støtte for totalkonsummodellen når det gjelder alkohol, og modellen synes også å være gyldig på andre avhengighetsområder som bruk av avhengighetsskapende legemidler og pengespill (158).
Forebygging er spesielt viktig i en tid hvor vi står overfor store demografiske, økonomiske og miljømessige utfordringer. Befolkningen er aldrende og om lag 20 prosent er enten innvandrere eller norskfødte med innvandrerforeldre (159). Forebyggende innsatser må derfor tilpasses behovene i en sammensatt befolkning, og det er behov for å ta kultursensitive hensyn i utforming og gjennomføring av tiltak.
Regjeringen er opptatt av å forebygge utenforskap blant barn, unge og unge voksne. Utrygge levekår, lavinntekt, uhelse, ikke fullført utdanningsløp eller manglende tilknytning til arbeidslivet er risikofaktorer for problemfylt bruk av rusmidler. Spesielt er gutter og unge menn utsatt, og undersøkelser viser at de har et gjennomgående høyere forbruk av rusmidler enn jenter. Stoltenbergutvalget beskriver tydelige kjønnsforskjeller i skoleprestasjoner og utdanningsløp på alle nivåer i utdanningssystemet, der jenter gjør det gjennomgående bedre enn gutter og unge menn (160). Kjønnsforskjellene kan få konsekvenser senere i livsløpet og kan ha betydning for kriminalitet og rusmiddelbruk. Dette blir løftet fram i regjeringens stortingsmelding om sosial utjevning og mobilitet og i likestillingsstrategien, men er også viktig kunnskap å hensynta i det rusforebyggende arbeidet.
Boks 5.1 Resultatmål
Forebyggende innsatser er kunnskapsbaserte
bedre tilgang til oppsøkende tjenester for risikoutsatte barn og unge
utsatt debutalder for bruk av alkohol
redusert bruk av rusmidler, avhengighetsskapende legemidler og dopingmidler
redusert bruk av rusmidler hos barn og unge
Det er dokumentert at hver krone som blir brukt på tidlig og kunnskapsbasert forebygging, sparer samfunnet for flere kroner i senere behandling, rehabilitering og kriminalitetsforebygging. Tidlig forebygging og tidlig innsats har også positive ringvirkninger for andre sektorer, som utdannings-, sosial-, og arbeidslivssektoren og politi-, og justissektoren. Dette gjenspeiles imidlertid ikke alltid i faktiske prioriteringer. Forebyggende innsatser gir sjelden umiddelbare resultater, og effekt som kommer langt fram i tid, kan være vanskelig å dokumentere og prioritere. Det er heller ikke nødvendigvis den sektoren som bærer kostnaden ved forbyggende innsats, som tar ut gevinsten. Forebygging må derfor være en tverrsektoriell forankret oppgave og gjenspeiles i prioriteringer på statlig så vel som kommunalt nivå.
Regulatoriske virkemidler er godt dokumentert med hensyn til effekt. Men det har i liten grad vært et systematisk arbeid for å vurdere effekt av forebyggende innsatser med formål om å prioritere kunnskapsbaserte tiltak. Det finnes et stort antall forebyggende tiltak på rusmiddelfeltet, og mange forebyggende tiltak iverksettes og blir videreført over tid, uten at det foreligger studier som har vist at de har effekt på bruk eller skader av rusmiddelbruk. Samtidig er det også godt dokumenterte tiltak som tas i bruk i begrenset grad, som for eksempel tiltak innenfor tidlig intervensjon.
Rusmiddelforebyggende tiltak som skal anvendes skal være kunnskapsbasert,3 kvalitetssikret og kunne dokumentere effekt. Tiltak som ikke har eller kan dokumentere effekt, skal fases ut. Dette gjelder både helsefremmende og universelle tiltak og spesifikke forebyggingstiltak som retter seg mot risikogrupper og risikoutsatte enkeltpersoner, som tidlig identifisering og tidlig intervensjon.
Det er en forutsetning for kunnskapsbasert praksis at det finnes forskningsmiljøer som bidrar med ny forskning, og som fortløpende formidler publisert forskning til praksisfeltet. Videre må det finnes miljøer med kompetanse til å vurdere ulike tiltak og virkemidler for å kunne si noe om effekt, og som kan bidra til å implementere ny kunnskapsbasert metodikk og praksis. Programmer og metoder som skal implementeres, må følges av evalueringer.
Boks 5.2 Forebyggingsnivåer
Forebyggende innsatser foregår på fire nivåer: miljørettede forebyggingsstrategier, universell, selektiv og indisert forebygging der hvert nivå har ulike formål og målgrupper.
Miljørettede forebyggingsstrategier rettes mot sosiale, kulturelle, fysiske og økonomiske påvirkningsfaktorer. Målet er å oppnå endringer i de sosiale strukturene og forbedringer i nærmiljøene, og å påvirke det sosiale miljøet til mindre bruk av rusmidler. I denne meldingen dekkes dette av universelle tiltak.
Universell forebygging er strategier og tiltak som retter seg mot alle, uten å skille mellom grupper eller individer. Regulatoriske virkemidler som forbud mot reklame på alkohol, aldersgrenser og monopolordningen er eksempler på universell forebygging. Andre eksempler er holdnings- og informasjonskampanjer, skoleoppgaver og foreldreveiledning.
Selektiv forebygging er strategier og tiltak som rettes mot risikosituasjoner og risikogrupper som er mer utsatt enn andre for å utvikle en risikofull bruk av rusmidler og på sikt kanskje et rusmiddelproblem.
Indisert forebygging er strategier eller tiltak som rettes mot enkeltindivider hvor risikofaktorer eller rusmiddelproblemer allerede er observert eller opplevd.
Universelle tiltak som retter seg mot hele befolkningen antas å ha størst effekt, men er ikke tilstrekkelige. Enkelte personer og grupper er mer utsatte enn andre, og mer målrettede tiltak er nødvendige overfor risikogrupper. Målrettet forebygging forutsetter kunnskap om disse gruppene, hvem de er, hvorfor de er utsatte og hvilke tiltak som kan redusere risiko.
I de senere årene har mye av den rusmiddelspesifikke forebyggingen foregått innenfor rammene av folkehelsearbeidet med vekt på universell tilnærming. Selektiv og mer rusmiddelspesifikk forebygging har i mindre grad blitt vektlagt og kan ha medført at problemer på gruppe- og individnivå har fått utvikle seg over tid, før det er blitt intervenert. Det er også mange steder både mangel på kjennskap til kunnskapsbasert metodikk og manglende ferdigheter i formålstjenlige intervensjoner på selektivt og indikativt nivå.
5.1.1 Regjeringen vil
legge kunnskapsbasert praksis til grunn for forebyggende innsatser
komme tidligere inn med god hjelp og oppfølging
implementere det nasjonale rusmiddelforebyggende programmet for barn og unge
fremme bedre samordning og koordinering av de ulike sektorene og aktørene som er involvert i det rusmiddelforebyggende arbeidet
videreutvikle kvalitet ved oppsøkende sosial- og helsefaglig arbeidsmetode i kommunene
følge opp anbefalingene fra gjennomgangen av de rusmiddelforebyggende innsatsene som er foretatt av FNs kontor for narkotika og kriminalitet (UNODC)
videreføre regulatoriske virkemidler, en restriktiv tobakks- og alkoholpolitikk og opprettholde Vinmonopolets samfunnsrolle
følge opp gravide med rusmiddelproblemer og småbarnsfamilier helhetlig og tett gjennom forløp, utrednings- og behandlingstilbud
legge til rette for at friskliv, lærings- og mestringstilbud også omfatter rusmiddel- og avhengighetsproblematikk
be Helsedirektoratet videreutvikle veiledende materiell for å tilrettelegge for at rådgivende enheter for russaker kan ivareta funksjoner for eksempel som kontaktpunkt for andre relevante instanser
5.2 Evaluering av norsk forebyggingspraksis
Norge har bidratt til at FNs kontor for narkotika og kriminalitet (UNODC), i samarbeid med Verdens helseorganisasjon har utarbeidet internasjonale standarder for rusmiddelforebygging (161). Standardene oppsummerer tilgjengelig forskning og beskriver forebyggende tiltak og innsatser som har dokumentert positive resultater gjennom evalueringer. Publikasjonen identifiserer også hovedkomponenter og funksjoner i det som kan være et effektivt nasjonalt system for rusmiddelforebygging. Standardene er retningsgivende for å utvikle god og effektiv rusmiddelforebygging.
Norge har i tillegg bidratt til og vært pilotland for UNODC, som sammen med de regionale kompetansesentrene på rusområdet (KORUS) har utviklet verktøyet Review of National Preventive Systems (RePS) som skal kunne vurdere grad av samsvar mellom de internasjonale standardene og nasjonale systemer for forebygging, og om forebyggende innsatser og tiltak er evidensbaserte.

Figur 5.1 Kartlegging av forebyggingstiltak/-system med bruk av UNODCs RePS-verktøy
Kilde: UNODC
Gjennom dette har norske forebyggingsinnsatser blitt grundig vurdert. Gjennomgangen omfatter evidensbaserte innsatser og tiltak, regulatoriske rammer, koordineringsmekanismer, kapasitet og forskning. Gjennomgangen har gitt verdifull kunnskap om status og kvalitet på området i Norge og har identifisert områder med potensial for forbedringer (162).
Kartleggingen omfattet over 200 forebyggende innsatser, fra innsats i forbindelse med svangerskap til innsats rettet mot voksne. Det ble konkludert at om lag en fjerdedel av den rusmiddelforebyggende aktiviteten i Norge ikke anses som tilstrekkelig kunnskapsbasert, eller er tilfredsstillende evaluert.
Den fjerdedelen av tiltakene som ble ansett som ikke-kunnskapsbaserte er særlig universelle tiltak, spesielt rettet mot skoler, men også mot familier og helsetjenester. Disse bør identifiseres og avvikles eller evalueres særskilt for å begrunne videreføring.
Kunnskapsbasert forebygging forutsetter at det benyttes metodikk som er effektevaluert, og at intervensjonene implementeres etter anbefalte standarder. Prosjekter og nye tiltak må ha et opplegg for evaluering allerede fra planleggingsfasen. Gjennomgangen anbefaler bruk av standardisert metodikk og sertifisering, og personell med ansvar for forebyggende arbeid må gis opplæring og få støtte til dette.
Gjennomgangen viste at antall tiltak som ikke er kunnskapsbasert, er høyere på lokalt enn på nasjonalt nivå. Det forebyggende arbeidet er i stor utstrekning forankret lokalt. Det kommunale selvstyret er grunnleggende for kommunal sektor, og kommunene står i all hovedsak fritt til å løse sine oppgaver ut fra lokale behov og forutsetninger. Tilsvarende gjelder for skole- og utdanningssektoren som er en svært viktig arena for rusmiddelforebygging. Skolen og rektor har høy grad av autonomi i forbindelse med pedagogisk opplegg, også for det rusmiddelforebyggende arbeidet. Å sikre tilgang til kunnskapsbaserte verktøy og metoder lokalt er derfor av stor betydning.
KORUSene har allerede viktig kompetanse og støttefunksjoner for kommunene og vil være viktige i det videre arbeidet med å gjøre forebyggingsarbeidet mer kunnskapsbasert.
Gjennomgangen viser også at koordineringen av overordnet system (støttesystem) på nasjonalt nivå bør forbedres. Koordineringen på lokalt nivå er vurdert som noe bedre. En overordnet tilrådning fra arbeidet er å utvikle en kultur for forebygging som fremmer kunnskapsbasert praksis, og som vektlegger forskning, implementering og evaluering.
Helse- og omsorgsdepartementet har et overordnet ansvar for koordinering av rusmiddelpolitikken. For å ivareta koordineringen på nasjonalt nivå bedre, bør Helsedirektoratet gis tilsvarende ansvar for koordinering av det rusmiddelforebyggende arbeidet på direktoratsnivå mv.
Regjeringen følger opp anbefalingene i rapporten, blant annet gjennom det nasjonale rusmiddelforebyggende programmet for barn og unge og gjennom oppfølgingen av det tverrsektorielle oppdraget om bedre samordning av det rusforebyggende arbeidet, se omtaler under kapittel 5.6 og 5.7.
5.3 Inkluderende samfunn og tidlig innsats
Å forebygge etterspørsel etter rusmidler i befolkningen er et anliggende for det universelle folkehelsearbeidet. Å fremme befolkningens helse og livskvalitet, skape gode sosiale og miljømessige forhold og bidra til å forebygge psykisk og somatisk sykdom, sikre at befolkningen får utnyttet sine iboende ressurser best mulig, og hindre utenforskap er sentralt.
Et overordnet mål for regjeringen er å skape trygge, inkluderende og helsefremmende oppvekstmiljøer for alle, og sikre god kvalitet i barnehager, skoler og skolefritidsordninger. Sett i en internasjonal sammenheng er det små økonomiske forskjeller i Norge. Likevel er Norge en del av en internasjonal trend med økende økonomiske forskjeller. Det er mange barn som vokser opp i familier med så lav inntekt eller vanskelige levekår at det kan gi dårligere muligheter for samfunnsdeltakelse, dårligere helse og reduserte muligheter til selv å skape gode ungdoms- og voksenliv.
Regjeringen la våren 2023 fram en ny folkehelsemelding der den samlede innsatsen for bedre folkehelse og livskvalitet presenteres (48). Meldingen er også regjeringens strategi for å utjevne sosiale ulikheter i helse. God helse i befolkningen blir påvirket av forhold utenfor helsesektoren, og folkehelsemeldingen beskriver de bakenforliggende årsakene til god helse og livskvalitet i befolkningen; økonomiske forhold, oppvekst og utdanning, tilknytning til arbeidslivet og arbeidsforhold, bolig og forhold i lokalsamfunnet.
I tillegg kommer viktige forhold som opplevelsen av frihet og trygghet i samfunnet, opplevelsen av inkludering og mestring, fravær av rasisme og diskriminering. Helsevaner etableres tidlig i livet, og meldingen slår fast at det er et samfunnsansvar å sikre at alle har gode forutsetninger for et godt liv med god helse. Gode levekår og god helse henger sammen, og folkehelsearbeidet skal legge til rette for en bedre helse for alle. Dette vil også bidra til å redusere sosial ulikhet. En god folkehelsepolitikk er både viktig for den enkelte, men også en forutsetning for et bærekraftig velferdssamfunn og en bærekraftig helse- og omsorgstjeneste.
En av regjeringens viktigste prioriteringer er at alle barn og unge skal ha gode liv, og alle skal få like muligheter til å lære, mestre og utvikle seg uavhengig av bakgrunn. Arbeids- og inkluderingsdepartementet, Barne- og familiedepartementet, Helse- og omsorgsdepartementet og Kunnskapsdepartementet arbeider med en felles stortingsmelding om sosial utjevning og mobilitet rettet mot barn og unge og deres familier, som det tas sikte på å legge frem i 2025. Som et grunnlag for meldingen har en ekspertgruppe kommet med anbefalinger til hvordan den offentlige ressursinnsatsen bør prioriteres for å styrke oppvekstsvilkårene til barn i fattige familier og forebygge at fattigdom går i arv (163). Meldingen vil også omtale betydningen av innsats i løpet av barnets 1000 første dager for å hindre utenforskap senere i livet. Regjeringen fortsetter også oppfølging av samarbeidsstrategi for barn og ungdom i lavinntektsfamilier (164). Det kortsiktige målet for samarbeidsstrategien er å øke deltakelsen for barn og foreldre på alle viktige arenaer i barnas oppvekst, og å dempe levekårsulempene forbundet med en oppvekst i lavinntektsfamilier. Det langsiktige målet er å forebygge at fattigdom går i arv fra foreldre til barn.
Boks 5.3 Utenforskap og inkludering – forskning og innovasjon
Målrettede samfunnsoppdrag er et nytt virkemiddel i norsk forsknings- og innovasjonspolitikk der målet er å finne løsninger på komplekse samfunnsutfordringer. Et av satsingsområdene er inkludering av flere barn og unge i utdanning og arbeids- og samfunnsliv. Dette innebærer å jobbe målrettet og på tvers av sektorer for å finne ut mer om hva det er som påvirker god oppvekst, og finne løsninger som bidrar til inkludering (165).
Gjennom opptrappingsplanen for psykisk helse løfter regjeringen ulike helsefremmende og forebyggende tiltak som kan bidra til økt livskvalitet og bedre psykisk helse gjennom hele livsløpet (49). Risikofaktorene og beskyttelsesfaktorene for psykisk helse og bruk av rusmidler er ofte de samme, og arenaene for de forebyggende og helsefremmende tiltakene er gjerne de samme og må ses i sammenheng. Tidlig intervensjonstiltakene fra opptrappingsplanen er også relevante for det arbeidet. Dette inkluderer tiltak som mer systematisk og kunnskapsbasert familie- og foreldrestøtte, målrettet innsats i barnehage, skole og på ulike fritidsarenaer og stimulering til deltakelse i utdanning, arbeid og aktivitet. Dette er tiltak som kan bidra til å hindre frafall i skolen, og redusere risikoen for å utvikle psykiske plager og lidelser og rusmiddelproblemer.
Regjeringen ønsker å styrke innsatsen for å få flere, særlig unge, i arbeid og aktivitet. Målet er å redusere andelen unge som blir uføre som følge av psykiske plager og lidelser. Flere av disse unge vil også ha rusmiddelproblemer, og tiltak gjennom opptrappingsplanen for psykisk helse vil også ha en forebyggende effekt når det gjelder befolkningens bruk av rusmidler.
Trygge relasjoner og trygg tilknytning er viktige beskyttelsesfaktorer for barn og unge. Sammenhengen mellom traumatiske barndomsopplevelser og psykiske helseplager, økt risiko for svekket kognitiv og sosial utvikling, kriminalitet og skadelig rusmiddelbruk er godt dokumentert. En utrygg barndom med vold og/eller overgrep er forbundet med helseproblemer, selvmordsfare og problematisk rusmiddelbruk. For enkelte med innvandringsbakgrunn kan traumer og opplevelser under flukt bidra til psykisk uhelse eller problematisk rusmiddelbruk (126).
Bruk av rusmidler er også en faktor som påvirker risiko for voldsutøvelse, og det å bli utsatt for vold. Regjeringens arbeid for å skape et trygt samfunn for alle gjennom opptrappingsplan mot vold og overgrep mot barn og vold i nære relasjoner (2024–2028) Trygghet for alle (50) er derfor viktig også for å forebygge bruk av rusmidler blant barn og unge og i den generelle befolkningen.
5.4 Forebyggende innsatser i flere sektorer
God fysisk og psykisk helse skapes først og fremst utenfor helsesektoren. Gjennom kommuneplanarbeidet og lokalsamfunn- og nærmiljøutvikling involveres flere sektorer, og dette utgjør et viktig grunnlag for å skape gode oppvekstforhold og gode lokalsamfunn. Også på statlig nivå er ansvaret for rusmiddelforebygging fordelt på flere departementer, underliggende etater og virksomheter.
Om forebyggende innsatser ikke er helhetlige, sammenhengende og koordinerte er det mindre sannsynlig at de utfyller og gjensidig forsterker hverandre. I verste fall kan ulike innsatser stå i et konkurranseforhold eller undergrave hverandre. Om samfunnet skal lykkes i å realisere måloppnåelsen på forebyggingsområdet, må forståelsen av forebygging som en prioritert oppgave forankres i alle relevante sektorer og nivåer, og innsatser og tiltak må utvikles og implementeres tverrsektorielt. Bedre samordning av forebyggende tiltak kan spare samfunnet for omfattende utgifter innenfor flere sektorer. For å sikre bedre sammenheng og koordinering av tverrsektorielle rusforebyggende innsatser ga regjeringen i 2023 et oppdrag til relevante direktorater om å videreutvikle det tverrsektorielle rusforebyggende arbeidet rettet mot barn og unge, se omtale i kapittel 5.7.
5.4.1 Plikt til å forebygge
Forebyggende innsatser er forankret i en rekke lovverk som er fordelt på mange offentlige tjenester og aktører. Et grunnleggende utgangspunkt er FNs menneskerettighetskonvensjoner som er tatt inn norsk lov, og konvensjonen om barnets rettigheter (barnekonvensjonen) som fastslår at barnets beste skal være et grunnleggende hensyn ved alle handlinger som angår barn (2).
Kommunen har et særlig forebyggende ansvar og skal bidra til at barn og unge har gode oppvekstsvilkår, og dette ansvaret er forankret i flere lovverk med til dels overlappende mål og virkemidler. Kommunene står fritt til å organisere det forebyggende arbeidet med utgangspunkt i lokale forhold.
Etter folkehelseloven skal kommunen bruke alle sine virkemidler til å fremme helse og forebygge sykdom (166). Videre skal kommunen ha oversikt over helsetilstanden i befolkningen og faktorer som kan virke inn på denne, fastsette mål og strategier og har plikt til å iverksette nødvendige tiltak for å møte sine folkehelseutfordringer. Loven setter krav til stat og fylkeskommune for å understøtte kommunene med opplysninger om helsetilstand og med råd om effektive tiltak.
I tillegg til folkehelseloven gir barnevernloven § 15-1 kommunen ansvar for å fremme gode oppvekstsvilkår gjennom tiltak for å forebygge at barn og unge utsettes for omsorgssvikt, eller utvikler atferdsproblemer (167). Ansvaret følges opp gjennom kommunens samlede tjenestetilbud til barn, unge og familier og omfatter tiltak rettet mot alle barn og grupper av barn med særlige levekårsutfordringer.
Helse- og omsorgstjenesteloven pålegger også kommunene å tilby helsefremmende og forebyggende tjenester, som blant annet helsetjeneste i skoler og helsestasjonstjeneste (168).
Det er viktig at kommunenes forebyggende arbeid innen oppvekstområdet blir mest mulig helhetlig. Kommunenes planarbeid er et viktig verktøy for å få dette til. Det finnes flere relevante planbestemmelser. Blant annet skal kommunestyret vedta en plan for hvordan arbeidet etter barnevernsloven § 15-1 skal organiseres, og plan- og bygningsloven § 3-1 omtaler hensynet til å fremme befolkningens helse og motvirke sosiale helseforskjeller, samt bidra til å forebygge kriminalitet (169). God praksis for utarbeiding og samordning av planer er viktig for å utvikle et godt tverrsektorielt tilbud i den enkelte kommune. Etter folkehelseloven skal kommunens oversikt over helsetilstanden inngå som grunnlag for arbeidet med kommunens planstrategi.
I 2024 har flere departementer gitt et felles oppdrag til underliggende etater om å vurdere kommunenes forståelse av forebyggingspliktene i sektorlovgivningen. De skal deretter utarbeide veiledning eller annen faglig kompetansestøtte til kommunene om deres forebyggende ansvar innen oppvekstområdet. I tråd med regjeringens tillitsreform skal etatene vurdere hvilken form en slik veiledning/kompetansestøtte skal ha og gjennomgå relevante statlige veiledere innen området med sikte på eventuell samordning, revidering og vedlikehold.
5.4.2 Forebygging i helse- og omsorgstjenesten
Selv om mye av den forebyggende innsatsen foregår i andre sektorer, er også innsatsen i helse- og omsorgstjenestene av stor betydning. Regjeringen ønsker en gjennomgående forebyggende helse- og omsorgstjeneste. Gjennom brede folkehelsetiltak og innsats i helse- og omsorgstjenesten kan mange ikke-smittsomme sykdommer reverseres, utsettes eller konsekvensene av dem reduseres. I Nasjonal helse- og samhandlingsplan (1) framgår det at regjeringen vil forsterke den forebyggende innsatsen i helse- og omsorgstjenesten. Et av flere tiltak er at Helsedirektoratet er bedt om å utrede hvordan omstilling til en mer forebyggende helse- og omsorgstjeneste systematisk kan støttes og evalueres. Disse tiltakene vil ha betydning for personer med rusmiddelproblemer.
Helsestasjons- og skolehelsetjenesten
I det helsefremmende og forebyggende arbeidet rettet mot barn og unge er helsestasjons- og skolehelsetjenesten og helsestasjon for ungdom viktige tjenester. Tjenestene skal bidra til å forebygge sykdom og fremme god fysisk og psykisk helse hos barn og unge, samt deres foreldre, utjevne sosiale helseforskjeller og forebygge, avdekke og avverge vold, overgrep og omsorgssvikt. Tjenestene skal også fremme helsekompetanse hos både barn, ungdom og foreldre for å legge til rette for gode valg senere i livet og fremme egenmestring i møte med livets utfordringer. Regjeringen har styrket helsestasjons- og skolehelsetjenesten gjennom en økning av tilskudd, og gjennom etablering av et kompetansemiljø for tjenesten ved Folkehelseinstituttet. I kapittel 7.2.4. beskrives tjenester til barn og unge og det vises til at flere rapporter og tilsyn har avdekket manglende rusmiddelkompetanse i slike tjenester.
Oppfølging av gravide og småbarnsfamilier
Gravide kvinner med rusmiddelproblemer er en sårbar gruppe som skal ha et godt tilbud i helse- og omsorgstjenesten. Gjennom svangerskapsomsorgen skal alle gravide få tilbud om konsultasjoner, råd og veiledning under svangerskapet. Det aller viktigste er at gravide med rusmiddelproblemer identifiseres tidlig i svangerskapet.
Flere kommuner har også tilbud om «forsterket helsestasjon», der målgruppen er familier som har eller har hatt utfordringer knyttet til psykisk helse, rusmidler eller vold i nære relasjoner.
Noen vil trenge tett oppfølging både av personell i kommunene, i sykehus, distriktspsykiatrisk senter eller gjennom tverrfaglig spesialisert rusbehandling. Ambulante og polikliniske tjenester kan være et godt alternativ, men for noen vil et døgntilbud være nødvendig. Dersom man ikke når fram med frivillighet, kan det i noen få tilfeller være behov for å vurdere å benytte helse- og omsorgstjenestelovens mulighet for innleggelse uten samtykke etter helse- og omsorgstjenesteloven § 10-3 om tilbakeholdelse av gravide rusmiddelavhengige, se også omtale under kapittel 8.6 om bruk av tvang på rusmiddelfeltet.
Enkelte helseforetak har etablert familieambulatorier som gir en bred familiesentrert oppfølging og helsehjelp. Familieambulatoriet er et lavterskel forebyggende tilbud rettet mot gravide og/ eller småbarnsfamilier der én eller begge foreldre har eller har hatt vansker med rusmidler og/eller psykisk helse. Formålet med tjenesten er å støtte familier gjennom svangerskapet og å følge utviklingen til barna opp mot skolealder. Tidligere evalueringer av familieambulatorier har vist gode resultater.
Helsedirektoratet har utviklet et nasjonalt pasientforløp om gravide og rusmidler. Målet med pasientforløpet er å bidra til at flere av de som bruker rusmidler i graviditeten, kan nås og tilbys individuelt tilpasset hjelp og behandling, slik at den nyfødte får best mulig utgangspunkt, og kvinnen og foreldrene får den hjelpen de trenger. Gravide med rusmiddelproblemer bør henvises til nasjonalt forløp for gravide og rusmidler (170). Om lag 60 kvinner har hvert år gjennomført dette forløpet siden det ble innført i 2022.
Barn som blir født av mødre med rusmiddelproblemer, kan ha såkalt neonatalt abstinenssyndrom (NAS) som krever behandling. Dette gjelder både bruk av ulovlige rusmidler og alkohol. Bruk av alkohol kan blant annet føre til for tidlig fødsel og medføre skader eller misdannelser på barnet. Det finnes ikke eksakte tall på barn født med føtale alkoholspekterforstyrrelser (FASD) og heller ikke tall på barn som er født med NAS som følge av bruk av ulovlige rusmidler eller reseptbelagte medikamenter, herunder medikamenter som benyttes under legemiddelassistert behandling (LAR). Helsestasjon og svangerskapsomsorgen er sentrale i det forebyggende arbeidet overfor foreldre med rusmiddelproblemer.
I Nasjonal faglig retningslinje for svangerskapsomsorgen er det sterke anbefalinger om tidlig samtale om levevaner generelt, og om at personell bør ha en samtale med gravide om alkohol, ulovlige rusmidler og avhengighetsskapende legemidler ved første konsultasjon. Flere tiltak i den nasjonale retningslinjen for gravide i LAR er også relevant for ivaretakelse av gravide med rusmiddelproblematikk (171), som også skal sikre et forsvarlig svangerskap, for eksempel ved valg av legemiddel og oppfølging av barnet fram til skolealder. Retningslinjen anbefaler også veiledning om bruk av prevensjon ved oppstart i LAR, og langtidsvirkende prevensjon er et gratis tilbud til kvinner i fertil alder i LAR. I budsjettet for 2025 foreslår regjeringen å utvide tilbudet til alle kvinner som mottar tverrfaglig spesialisert rusbehandling (TSB).
Frisklivs-, lærings- og mestringstilbud
Læring og mestring er en integrert del av alle helse- og omsorgstjenester og foregår på ulike arenaer. Formålet er å styrke helsekompetanse, mestring og gi økt livskvalitet. Virksomheten innebærer informasjonsformidling, undervisning, veiledning og rådgivning samt erfaringsutveksling. Målgruppen er pasienter eller pårørende som har, eller står i fare for å utvikle helseproblemer.
Kommunene er etter helse- og omsorgstjenesteloven pålagt å tilby helsefremmende og forebyggende tjenester til befolkningen. En anbefalt organisering av slike tjenester er etablering av frisklivsentraler. Arbeidet ved frisklivsentralene skal fremme fysisk og psykisk helse og forebygge eller begrense utvikling av sykdom (172). Frisklivsentralene bør også kunne gi tilbud til personer med rusmiddelproblemer.
Flere kommuner har allerede lagt til rette for deltakelse for personer med rusmiddelproblemer i de ordinære frisklivsentralene. Det er også kommuner som har prøvd ut særlig tilrettelagte modeller.
Under oppfølging av handlingsplan for fysisk aktivitet, forenkler og digitaliserer Helsedirektoratet nasjonale faglige råd for bruk av fysisk aktivitet i forebygging og behandling i helse- og omsorgstjenesten. Arbeidet med nye anbefalinger, blant annet for depresjon, rusmiddelavhengighet og skadelig bruk av rusmidler, startet i 2023 og videreføres i 2024.
Boks 5.4 Prosjekt FriskRus i Oslo
I 2019 utredet Helseetaten på oppdrag fra Byrådet i Oslo problemstillingen: Hvordan kan et ordinært frisklivstilbud utvikles og gjøres relevant for personer med rusproblemer? og i perioden 2021–2023 ble det gjennomført pilotprosjekt i to bydeler, Frogner og Nordre Aker.
Bakgrunnen for prosjektet var blant annet den høye overdødeligheten blant personer med rusmiddelproblemer, og erkjennelsen av den betydningen levevaner, herunder kosthold og fysisk aktivitet har for helsen. Hensikten var å utvikle modeller som var overførbare til andre bydeler. Bydelene hadde noe ulike tilnærminger, men bygde opp tilbudet innenfor bydelens frisklivsentral. Prosjektene valgte å inkludere brukergruppen, med tilpasninger, i det ordinære tilbudet både for å utnytte ressursene og kompetansen i frisklivsentralene, og fordi det å delta på samme måte som andre uten en bakgrunn med rusmiddelproblemer, kan oppleves positivt (redusere stigma) og gjøre det enklere å finne nye miljøer som ikke er knyttet til rusmiddelbruk.
Deltakerne trengte ikke å være rusfrie, men det var krav om ikke å møte synlig ruspåvirket til gruppetilbud. Dette har blitt overholdt og var ikke noe problem gjennom prosjektperioden. Erfaringen er imidlertid at personer med mindre alvorlig rusmiddelproblemer nyttiggjør seg tilbudet i større grad enn personer med mer omfattende rusmiddelproblematikk (Nordre Aker). Brukermedvirkning sto sentralt i planlegging, utforming og gjennomføring av tilbudet, og brukerperspektivet ble styrket gjennom bruk av erfaringskonsulenter. Begge bydelene har ønsket å videreføre FriskRus etter prosjektperioden. (Kilde: Rapporter fra Prosjekt FriskRus i bydelene Frogner og Nordre Aker).
Lærings- og mestringstilbud gis både i spesialisthelsetjenesten og i kommunen. Tilbudet omfatter kurs og aktiviteter for personer som har helseutfordringer, eller er pårørende til noen som har det. Formålet med lærings- og mestringstilbudene er å bidra til bedre helsekompetanse og fremme helse og livskvalitet. Kursene og aktivitetene kan variere i form og innhold, være individuelle eller gruppebaserte, og bygge på tverrfaglig samarbeid.
Tilbud om fysisk aktivitet og veiledning innen levevaneområder som kosthold og ernæring inngår ofte i tilbudet. Feil- og underernæring forekommer ofte hos personer med rusmiddelproblemer (173). Som en del av tilbudet bør ernæringsmessig risiko kartlegges (174).
Fysisk aktivitet har vist seg å være bra for den psykiske helsen og kan redusere angst og depresjon (175).Både kommuner og behandlingstilbud i spesialisthelsetjenesten kan ta i bruk fysisk aktivitet som en del av tilbudet til pasienter og brukere med rusmiddelproblemer.
Brukermedvirkning er et selvsagt element i lærings- og mestringstilbudene. Personer som selv har hatt eller lever med helseutfordringer samarbeider med fagpersoner om å utforme tilbudene, noe som bidrar til å sikre at tilbudene treffer brukernes behov. Lærings- og mestringstilbud skal inngå i helhetlige forløp for brukere, pasienter og pårørende.
Boks 5.5 Idrett som medisin
Trening med anerkjente treningsmetoder har vært en viktig del av pasientbehandlingen ved Klinikk for rus- og avhengighetsmedisin ved St. Olavs hospital siden januar 2017. Treningen er organisert i en egen treningspoliklinikk der treningen er en integrert del av døgnbehandlingen, samt et poliklinisk tilbud.
Trening som medisin ble innført som et direkte resultat av forskning ved klinikken i samarbeid med NTNU. Forskningsprosjektet evaluerte nøkkelkomponenter i fysisk helse hos personer med rusmiddelavhengighet sammenliknet med en frisk referansegruppe. De undersøkte også effekt og gjennomførbarhet av høyintensitetstrening.
Prosjektet viste at personer med rusmiddelavhengighet som kommer i behandling, har betydelig redusert fysisk kapasitet i form av utholdenhet og muskulær styrke. Disse to nøkkelfaktorene for somatisk helse er sterkt assosiert med risiko for sykdom og tidlig død, og trening har derfor fått en viktig plass i behandlingen.
Det er godt dokumentert at trening med høy intensitet er effektivt for å bedre utholdenhet og muskulær styrke. Treningsbelastningen tilpasses den enkeltes fysiske kapasitet. Et hovedmål med denne individtilpassede og medikamentfrie behandlingen er å forbedre og ivareta pasientenes somatiske helse. Erfaringene fra høyintensitetstrening som integrert del av behandlingen er gode. Treningsmetodene har vist seg å være gjennomførbare i pasientpopulasjonen og i den kliniske hverdagen. Pasientene responderer godt på treningen. Det er etablert et nasjonalt fagnettverk for høyintensitetstrening som medisin innen rus og psykisk helse, som koordineres av Klinikk for rus- og avhengighetsmedisin. Det forskes videre på ytterligere individtilpasning av behandlingen, vedlikehold av fysisk effekt og andre gevinster av forbedret fysisk kapasitet (176).
5.4.3 Politiets roller og oppgaver
Politiet møter utfordringer knyttet til rusmidler i forbindelse med en rekke oppgaver, blant annet ordenstjeneste, forebygging, etterforsking, trafikksikkerhetsarbeid, forvaltningsoppgaver for eksempel knyttet til førerkort, våpen og grensekontroll. Mye kriminalitet og uønskede hendelser og ulykker skjer under påvirkning av rusmidler. Politiets oppgave er både å forebygge, avdekke og oppklare narkotikakriminalitet.
Politiets virkemidler for inngripen mot narkotikakriminalitet er primært i straffesaksporet. Inngripende tiltak skjer på lovregulerte vilkår i straffeprosessloven om kvalifisert mistanke om at straffbare forhold allerede er begått. Formålet er å avdekke straffbare forhold. Straffeloven bygger på at slik inngripen, med påfølgende straffesanksjonering, antas å ha en preventiv effekt (allmennpreventiv og individualpreventiv effekt). Politiet har en særskilt oppgave knyttet til å redusere tilgjengeligheten av ulovlige rusmidler. Ulovlige rusmidler er en kilde til profitt for kriminelle miljøer og aktører. Ulovlige rusmidler representerer også en alvorlig helserisiko for de som bruker dette. Det er derfor viktig at politiet håndhever straffebud som rammer tilvirkning, innførsel, utførsel, erverv, oppbevaring, sending eller overdragelse av slike rusmidler.
Politiloven legger til grunn at politiet også skal ha en forebyggende funksjon allerede før straffbare forhold har skjedd. Formålet er å forhindre at kriminalitet oppstår framfor å reparere skadefølgen etterpå.
Avgrensing av den forebyggende innsatsen mot innsats i straffesakssporet
På rusmiddelfeltet vil forebyggingstiltak både være rettet mot å forhindre bruk av narkotika og nyrekruttering og mot å forebygge skader som følge av rusmiddelbruk. Det proaktive arbeidet er politiets arbeid for å forhindre at lovbrudd oppstår, altså forebyggende arbeid. Det reaktive arbeidet viser til polititiltak som settes inn i etterkant av lovbrudd, altså i straffesakssporet (177, 178). Videre kan politiets innsats mot narkotika deles inn i to strategier ut fra hvilket nivå i narkotikadistribusjonskjeden som er målet. Det kan skilles mellom forebygging som bidrar til å redusere tilgjengeligheten, der formålet er å redusere produksjon, innførsel og omsetning, og tiltak som bidrar til å redusere etterspørselen (179).
Skillet mellom reaktiv/straffesakssporet og proaktiv/forebyggingssporet er viktig. Det har betydning for hvilke virkemidler politiet har til rådighet og for hvilken etat som er overordnet ansvarlig. Det er kun i straffesakssporet politiet har hjemmel til å bruke tvangsmidler for å avdekke bruk og besittelse av narkotika. Kun dersom det er kvalifisert mistanke om ulovlig befatning med narkotika, kan politiet bruke tvangsmidler som ransaking for å avdekke narkotika.
Det har også blitt argumentert for at det med gjeldende rettstilstand er krevende å avdekke rusmiddelbruk blant unge, og at politiet dermed ikke har gode nok muligheter for å sette inn tiltak for å motvirke slik rusmiddelbruk. Det fremgikk av rushåndhevingsutvalgets mandat at «særlig førstelinjen i politiet har gitt uttrykk for at det hersker usikkerhet om hvordan regelverket for bruk av tvangsmidler skal praktiseres i saker som gjelder bruk av og befatning med mindre mengder narkotika til egen bruk» (47).
Strafferettslig forfølging kan også ha en forebyggende effekt, men virkemidlene er av straffeprosessuell eller strafferettslig art. Utenfor straffesakssporet har politiet begrenset adgang til å bruke midler av inngripende karakter.
Riksadvokatens rundskriv om etterforskning av 22. desember 1999 gir en nærmere avklaring av etterforskningsbegrepet, særlig av hensyn til klare ansvarslinjer og hvilket regelsett som kommer til anvendelse. Det er viktig å ha høy bevissthet om grensen mot etterforsking. Det sentrale her er formålet som ligger til grunn for virksomheten:
«Er siktemålet å avklare om straffbart forhold finner eller har funnet sted, og i tilfelle hvor, når og hvem som er ansvarlig, er virksomheten å anse som etterforsking. Også annen virksomhet med formål å klarlegge omstendigheter av betydning for å treffe påtaleavgjørelse eller for sakens behandling i retten inngår i etterforskingen». (180)
Politiets forebyggende virksomhet (utenfor straffesakssporet)
Politiets rolle i det rusforebyggende arbeidet må ses i sammenheng med innsatsen fra øvrige aktører på feltet. Det er derfor viktig med etablering av tverretatlige samarbeidsstrukturer og gode rutiner for samarbeid og samhandling mellom etater og aktører.
Rettslige rammer og grunnprinsipper
Legalitetsprinsippet, som kommer til uttrykk både i Grunnloven og Den europeiske menneskerettskonvensjon (EMK), representerer en rettslig skranke for hvilke forebyggende tiltak politiet kan iverksette. Dette innebærer at enkeltpersoner har et vern knyttet til inngripen blant i annet ytringsfrihet, forsamlings- og foreningsfrihet, privatliv og familieliv. Inngripende tiltak fra myndighetene må ha hjemmel i lov og være nødvendige og forholdsmessige.4 Dette overordnede målet for politiets virksomhet er beskrevet i politiloven § 1 annet ledd:
«Politiet skal gjennom forebyggende, håndhevende og hjelpende virksomhet være et ledd i samfunnets samlede innsats for å fremme og befeste borgernes rettssikkerhet, trygghet og alminnelige velferd for øvrig.» (181).
I politiloven § 2 er forebygging av kriminalitet listet opp som en av politiets hovedoppgaver. Loven angir ikke hva politiets aktivitet/tiltak består i, og det er heller ikke knyttet vilkår til bruk. Det siste kan forklares med at alternativet neppe tok sikte på tiltak av inngripende karakter. Forarbeidene til politiloven nevner som eksempel holdningsskapende arbeid i nærmiljøene med kontakt med barn og ungdom, blant annet gjennom besøk på skoler og i ungdomsklubber og foreninger. Inngripende tiltak krever hjemmel i lov, som nevnt over.
I politiloven § 6 beskrives overordnede regler om hvordan polititjenesten skal utføres. Av bestemmelsen framgår det blant annet at: «De midler som anvendes, må være nødvendige og stå i forhold til situasjonens alvor, tjenestehandlingens formål og omstendighetene for øvrig.»
Politidirektoratet la i desember 2020 fram strategien I forkant av kriminaliteten: Forebygging som politiets hovedstrategi (2021–2025)(182). Strategien vektlegger at politiet gjør størst nytte for seg dersom den samlede innsatsen bidrar til å redusere forekomsten av kriminalitet og uønskede hendelser, redusere skadevirkningene og hindrer gjentakelse. Forebygging sparer samfunnet for økonomiske og menneskelige kostnader. Innsats i forkant er bedre enn å reparere i etterkant.
På rusmiddelfeltet har Politidirektoratet gitt ut retningslinjer for politiets rolle i det rusforebyggende arbeidet (183). I retningslinjene er politiets handlingsrom i det forebyggende arbeidet operasjonalisert gjennom angivelse av Grunnprinsipper for myndighetsutøvelse rettet mot enkeltpersoner («inngripen»), som er beskrevet slik:
«Politiets alminnelige handlingsfrihet hjemler kun ikke-inngripende tiltak. Selv der det er hjemmel i lov, skal det alltid vurderes:
Er det nødvendig?
Er det forholdsmessig?
Samtykke er kun tilstrekkelig hvis dette er hjemlet i lov.»
Retningslinjene presiserer videre politiets rolle og ansvar i det rusforebyggende arbeidet og tydeliggjør rutiner for samarbeid og samhandling med andre aktører på området. Regjeringen mener det er behov for nye og effektive tiltak og virkemidler for å forebygge ulovlig bruk og besittelse av narkotika. Virkemidlene skal være forholdsmessige.
Informasjon og etterretning
Etterretning i straffesaker og narkotikabeslag gir politiet særskilt kunnskap og innsikt. For narkotika gjelder dette både kunnskap om produksjon, transport og innførsel samt kunnskap om bruk og bruksmønstre. Politiet har kunnskap om hvordan rusmiddelpåvirkning kan knyttes til andre former for kriminalitet og uønskede hendelser. De har også kunnskap om hvordan narkotika bidrar til andre former for kriminalitet og til opprettholdelse av et illegalt marked.
Politiets kunnskap kan være et bidrag til samfunnets samlede kunnskapsgrunnlag på feltet. For politiets del utgjør kunnskap fra etterretning og etterforskning en sentral del av dette kunnskapsgrunnlaget, se også omtale av system for monitorering i kap. 10. Gjennom å behandle og analysere informasjon fra interne og eksterne kilder om personer, grupper og fenomener relatert til kriminalitet og andre uønskede hendelser, vil etterretning bidra til et felles situasjonsbilde og fremtidsrettede analyser. Disse skal bidra til å redusere usikkerheten rundt prioriteringer og beslutninger om tilnærming, prioritering og valg av forebyggende tiltak.
Det er derfor viktig at politiet deler sin kunnskap med overordnede myndigheter, samarbeidsaktører og innbyggere. Et eksempel på informasjonsdeling på overordnet nivå er politiets nasjonale trusselvurderinger som utgis en gang i året. Den utarbeides av Kripos på oppdrag fra Politidirektoratet. Rapporten bygger på politiets samlede etterretningsproduksjon fra politidistrikter og særorgan samt rapporter fra nasjonale og internasjonale aktører både i og utenfor politiet.
Politiets trusselvurdering omfatter et utvalg av alvorlige kriminalitetstrusler som faller inn under politiets ansvarsområde, og gir en framtidsrettet vurdering av disse. Formålet med trusselvurderingen er å bidra til en felles forståelse for det trusselbildet samfunnet står overfor, og danne grunnlag for forebyggende samhandling med private og offentlige aktører.
Politiet har en viktig rolle ved å peke på negative konsekvenser av ulovlig bruk og befatning med narkotika. Dette gjelder særlig sammenhengen med annen kriminalitet. Politiet bør ellers være varsomme med å ta en informasjonsrolle på områder hvor andre aktører har særskilt ansvar og kompetanse. Dette gjelder for eksempel helsemessige konsekvenser ved bruk av rusmidler. Politiet bør vise til tilgjengelig informasjon fra andre fagetater der det er aktuelt (183).
Barn og unge
Politiet møter barn og unge på mange arenaer og får gjennom dette kjennskap til ungdom som har utfordringer knyttet til kriminalitet og rusmidler. Politiet gjennomfører, i dialog med lokal skolemyndighet, besøk på skoler for å gi informasjon om politiets arbeid og om ulike former for kriminalitet som unge kan rammes av, eller bli trukket inn i. Politidirektoratet har igangsatt et arbeid for å sikre lik praksis i det forebyggende arbeidet i skolen ved at en større del av informasjonsmateriellet standardiseres og kvalitetssikres på nasjonalt nivå. Når politiet besøker skoler, vil det være et hovedfokus på kriminalitet og uønskede hendelser.
Nasjonale retningslinjer for politiets møte med barn og unge
I Grunnloven § 104 og FNs barnekonvensjon Artikkel 3 framgår det at hensynet til barnets beste skal være et grunnleggende hensyn i alle handlinger som berører barn. Etter artikkel 33 i FNs barnekonvensjon skal barn beskyttes mot ulovlig bruk av narkotiske stoffer og for å hindre at barn blir brukt i ulovlig produksjon og handel med slike stoffer.
Politidirektoratet ga i 2023 ut nasjonale retningslinjer for politiets møter med barn (184). Formålet med retningslinjene er å styrke politiets ivaretakelse av barns rettigheter og å tydeliggjøre rammene for politiets handlingskompetanse når det gjøres forholdsmessighetsvurderinger i møter med barn. Retningslinjene er utarbeidet med innspill og råd fra blant andre Barneombudet og Barne-, ungdoms- og familiedirektoratet samt eksperter innen traumepsykologi.
I retningslinjen introduseres fire barnefaglige prinsipper utledet fra forskningsbasert traumepsykologi, som skal anvendes av politiet i møter med barn. Prinsippene trygghet, forståelse, forutsigbarhet og involvering skal sikre at barnets rettigheter ivaretas i politiets praktiske tjenesteutøvelse, og at barnets sårbarhet tas hensyn til i politiets møter med barn.
Handling ved bekymring for barns rusmiddelbruk
Politiet har handlingsplikt når barn påtreffes påvirket av rusmidler, eller i tilknytning til rusmiljøer. Dette kan innebære varsling, meldeplikt og eventuelt andre tiltak som omtales under.
Vise/bringe hjem og varsling av foresatte
Politiloven § 13 regulerer særskilt forebyggende tiltak overfor barn og unge. Bestemmelsen beskriver tre ulike tiltak: hjemkjøring/ hjemvising av personer under 15 år og å ta hånd om barn/ungdom i risikosituasjoner og bekymringssamtale. Formålet med bestemmelsen er å forhindre at barn kommer i situasjoner som kan være farlige eller skadelige for dem. Av forarbeidene til bestemmelsen (Ot. prp. nr. 22 (1994-1995) Om lov om politiet) framgår det at: «Primæransvaret for barns helse og utvikling påhviler foreldrene (vergene), eventuelt barnevemsmyndighetene.» (185) Politiets beføyelser når det gjelder barn, er derfor av subsidiær karakter. Politiets engasjement vil begrense seg til å få i stand en midlertidig foranstaltning i påvente av at den eller de ansvarlige kan overta. Politiets ansvar kan dermed sies å være av subsidiær og midlertidig karakter.
Det framgår av bestemmelsens andre ledd at når barn «påtreffes under omstendigheter som klart innebærer en alvorlig risiko for barnas helse eller utvikling», så skal politiet «umiddelbart sørge for at barna blir brakt til verge eller annen foresatt eller om nødvendig til barnevernsmyndighetene».
Av politiets nasjonale retningslinjer for det rusforebyggende arbeidet framgår det at barnet skal spørres om det er noe politiet bør ta hensyn til, for å ivareta barnet i forbindelse med varsling av verge. Barnet skal få tilpasset informasjon og mulighet til å formidle sine behov og synspunkter. Melding til barneverntjenesten skal alltid vurderes i hvert enkelt tilfelle.
Meldeplikt til barnevernet
Politiet har i likhet med andre forvaltningsorganer plikt til å melde fra til barnevernet jf. barnevernsloven § 13-2 om plikt til å melde fra til barnevernstjenesten, uten ugrunnet opphold, blant annet i følgende tilfeller:
«når det er grunn til å tro at et barn blir eller vil bli mishandlet, utsatt for alvorlige mangler ved den daglige omsorgen eller utsatt for annen alvorlig omsorgssvikt»
«når et barn har vist alvorlige atferdsvansker ved å begå alvorlige eller gjentatte lovbrudd, ved problematisk bruk av rusmidler, eller ved å ha vist annen form for utpreget normløs atferd» (167).
Bekymringssamtale
Politiloven § 13 fjerde og femte ledd regulerer politiets adgang til å pålegge barn og deres foresatte å møte til en bekymringssamtale hos politiet (181). Innkalling kan skje dersom det er «grunn til å tro» at barnet har begått en straffbar handling, eller «ellers straffbar handling» for de som er under den kriminelle lavalderen på 15 år. Mistankekravet er «grunn til å tro». Det vil si at det ikke er krav om sannsynlighetsovervekt. I tillegg til slike pålagte bekymringssamtaler inviterer politiet også til frivillige bekymringssamtaler. De frivillige bekymringssamtalene er ikke lovregulert, men inngår i politiets generelle forebyggende arbeid, jf. politiloven §§ 1 og 2.
Formålet med bekymringssamtalen skal være «å forebygge ytterligere lovbrudd». Samtalen har dermed et annet formål enn politiavhør i forbindelse med etterforskning. Målet skal være å forebygge en kriminell utvikling hos en ung person som politiet mener befinner seg i en risikosone for dette. Den mindreårige og foreldrene gjøres kjent med at de ikke har plikt til å forklare seg. Dersom de innkalte uteblir etter skriftlig innkalling uten opplysninger om gyldig forfall, kan politiet hente mindreårige og foreldre.
Det framgår av forarbeidene til bestemmelsen (Ot. prp. nr. 106 (2001-2002) Om lov om endringer i straffeprosessloven og politiloven m.m.) at formålet med samtalen er todelt: politiet :«[.] får gjort det tydelig hvilke konsekvenser det kan ha å fortsette med kriminelle handlinger» og at samtalen kan «være en av flere muligheter som det offentlige har til å kartlegge den unges livssituasjon for å få gitt nødvendig hjelp og støtte.» (186). Viktigheten av at foreldrene involveres i størst mulig grad på et tidlig stadium, er også påpekt.
Det må foretas en konkret vurdering av hvorvidt det er aktuelt å gjennomføre en bekymringssamtale overfor den enkelte unge. Dersom bekymringen rundt barnet kun vurderes å være knyttet til bruk av rusmidler, bør det vurderes nøye hvorvidt bekymringssamtale er riktig virkemiddel. I slike tilfeller vil det være aktuelt for politiet, etter samtykke, å formidle kontakt med eksempelvis kommunale hjelpetiltak for samtale og for å få hjelp (183).
Bekymringssamtalen har vært et sentralt verktøy i politiets forebyggende arbeid overfor barn og unge. Det er imidlertid begrenset kunnskap om effekten av disse samtalene, herunder om og i hvilken grad de faktisk forebygger ny kriminalitet og påvirker andre viktige såkalte livsløpsutfall, som deltakelse i utdanning og arbeid.
Det er gjennomført flere nordiske studier om bekymringssamtalen, men vi har ikke forskning som viser om metoden er effektiv eller ikke (187). Studiene tilsier at det er behov for mer kunnskap også om effekten av bekymringssamtalene som gjennomføres av norsk politi. Rusreformutvalget fant at mangelfull forskning på bruk og effekt av bekymringssamtale som et generelt forebyggende virkemiddel, er et vesentlig problem (NOU 2019: 26 Rusreform - fra straff til hjelp, s. 239). I rapporten Kriminalitetsforebygging på norsk: En kunnskapsoversikt (178) etterspørres en helhetlig forskningsbasert evaluering av bekymringssamtaler.
Politiets behandling av opplysninger fra bekymringssamtaler reguleres av politiregisterloven (188) og politiregisterforskriften (189). Justis- og beredskapsdepartementet har sendt på høring (190) forslag til endringer i politiregisterforskriften § 58-7 som innebærer at politiet vil kunne utlevere opplysninger fra bekymringssamtaler til forskning i henhold til politiregisterloven § 33. Høringsfristen var 16. februar 2024.
Tilstedeværelse og åpne russcener
Å bidra til trygghet er en viktig rolle for politiet ved å være til stede på en rekke arenaer. Gjennom tilstedeværelse kommer politiet også i posisjon til å identifisere miljøer og personer hvor det er grunn til bekymring for rusmiddelbruk eller kriminalitet. Politiet kan gripe inn overfor åpenlys omsetning av illegale rusmidler og annen kriminalitet som skjer i tilknytning til åpne russcener.
Politiet må være særlig bevisst behovet for tilstedeværelse knyttet til åpne russcener. Det er viktig å hindre at det etableres faste arenaer der det skjer ulovlig omsetning av narkotika. Dessuten er mange brukere i miljøene sårbare, og de kan bli utnyttet til eller utsatt for kriminalitet eller uønskede hendelser.
Nasjonal retningslinje for politiets rolle i det rusforebyggende arbeidet, fastslår at det er viktig å ha «høy bevissthet om hvordan politiet opptrer i møte med personer i åpne russcener. Alle innbyggere har rett til et politi som er der for å forebygge kriminalitet og skape trygghet. Brukere av rusmidler skal ha samme rettssikkerhet som alle andre og samme rett til å møte et politi som er rettferdig og respektfullt» (183).
Politiets forvaltningsvirksomhet
Politiet er tillagt en rekke forvaltningsoppgaver tilknyttet ulike lover blant annet vegtrafikkloven, våpenloven, vaktvirksomhetsloven og serveringsloven. Rusmiddelbruk kan være et relevant moment i de vurderinger som skal gjøres, når det vurderes å gi tillatelse eller inndra allerede innvilgede tillatelser.
Sammenliknet med de reaktive beslutningene i straffesporet er de administrative forvaltningsvedtakene proaktive. Lovgivningen på forvaltningsområdene avhenger ikke av lovligheten av rusmidlene, men knytter seg til blant annet til de respektive lovenes krav til vandel, edruelighet og skikkethetsvurderinger. Overordnet kan det sies at formålet med de ulike lovene og de oppgaver som er tillagt politiet, er å hindre framtidige ulykker og forebygge uønskede hendelser på de livsområder som reguleres av lovene.
Politiets deltakelse i tverretatlig samarbeid
Samarbeid mellom kommune og politi
Tidlig innsats og samvirke mellom aktører på tvers av samfunnssektorer er grunnleggende prinsipper som må legges til grunn i arbeidet med å forebygge skadelig rusmiddelbruk, og bruk av ulovlige rusmidler. Samvirke mellom aktører er viktig fordi ulike tjenester har ulike virkemidler til rådighet i det rus- og kriminalitetsforebyggende arbeidet. Særlig i arbeidet med barn og unge er det viktig å se ulike fenomener i sammenheng. Det kan være mange bakenforliggende årsaker til at barn og unge bruker rusmidler eller utvikler rusmiddelavhengighet.
Samarbeid mellom politi og kommunale myndigheter er en grunnleggende forutsetning for å kunne forebygge bedre. For å kunne gjøre gode prioriteringer og iverksette effektive forebyggende tiltak må aktørene ha god kunnskap om samfunns- og kriminalitetsutviklingen og om årsaker til kriminalitet og uønskede hendelser. Kommune og politi må samarbeide om å kjenne behovene til innbyggerne slik at de kan utvikle sine tjenester på en måte som understøtter behovene i lokalmiljøet. Politidirektoratet har i samarbeid med KS utarbeidet en veileder publisert i mai 2023(191). Formålet er å gi råd og anbefalinger om videre utvikling og styrking av samarbeidet mellom politi og kommune. Rusmiddelproblematikk er omtalt i veilederen som et av flere eksempler på felles utfordringer og gjensidige avhengigheter i samarbeidet.
Veileder - taushetsplikt, opplysningsrett og opplysningsplikt
Samarbeidsaktørene bør ha kunnskap om hverandres rammebetingelser og forståelse for handlingsrommet innenfor lovverket. Det forutsettes at aktørene er godt kjent med eget mulighetsrom for å dele opplysninger.
Forvaltningen må ofte vurdere regler om forbud mot å dele opplysninger (taushetsplikt), adgang til å dele opplysninger (opplysningsrett) og plikt til å dele opplysninger (opplysningsplikt). Reglene er viktige, og i mange sammenhenger grunnleggende for utøving av offentlige tjenester, men de kan også framstå som kompliserte. Justis- og beredskapsdepartementet publiserte derfor i februar 2023 veilederen Taushetsplikt, opplysningsrett og opplysningsplikt i forvaltningen (192). Veilederen er ment å hjelpe til med å finne den riktige løsningen når de konkrete spørsmålene oppstår.
Politiets adgang til å utlevere taushetsbelagt informasjon i forebyggende øyemed er regulert i politiregisterloven § 27 andre, tredje og fjerde ledd (188). Vilkårene er tydeliggjort i politiregisterforskriften § 9-3 (189). Etter politiregisterloven § 27 andre ledd kan det utleveres opplysninger til andre offentlige organer dersom det er nødvendig for å forebygge lovbrudd. Ved vurderingen av kravet om nødvendighet skal det legges vekt på om politiet har «objektive holdepunkter for at lovbrudd av en viss alvorlighet vil bli begått, og det er grunn til å tro at utlevering av angjeldende opplysning til et annet offentlig organ vil bidra til at lovbruddet ikke vil bli begått». Er mottakeren privat, er vilkårene strengere. Det å gi informasjonen må da være «nødvendig for å forebygge lovbrudd og andre løsninger må antas å være utilstrekkelige». Dersom det er mulig og hensiktsmessig å varsle den registrerte, bør dette gjøres før utlevering skjer, jf. politiregisterloven § 27 tredje ledd.
Politiråd
Politiråd er et formalisert samarbeid mellom kommune og lokalt politi. Politirådet favner samarbeid om kriminalitetsforebygging, redning og beredskap og trygghet i lokalsamfunnet. Politirådet er et møtested på strategisk ledernivå nivå. Formålet er å utveksle informasjon, dele kunnskap og etablere felles problemforståelse av betydning for de prioriteringer og beslutninger som aktørene i kommunen foretar. Politirådene er en viktig arena for konkretisering av strategier, mål, innsatsområder og tiltak. Dette gjelder også samarbeid om rusforebyggende arbeid. Regjeringen mener at politiets lokalkunnskap er avgjørende for å kunne drive godt forebyggende arbeid.
Boks 5.6 SLT-samarbeidet i kommunene
SLT står for Samordning av lokale rus- og kriminalitetsforebyggende tiltak. Modellen skal fremme gode og trygge oppvekstsvilkår gjennom å koordinere informasjon, kunnskap og ressurser mellom kommunale aktører, politi, næringsliv og frivillige organisasjoner. Modellen forankres ofte på øverste nivå i kommunen og i politiet. En egen koordinator er bindeleddet mellom de ulike nivåene og involverte sektorer og bidrar til å iverksette og koordinere den operative innsatsen. Enkelte store kommuner, som for eksempel Oslo, Bergen, Trondheim, Nordre Follo og Bærum, har flere koordinatorer. I Oslo er det en koordinator i hver bydel. Kommunen og politiet samarbeider om felles kunnskapsgrunnlag og utfordringsbilde, og sammen kan de utarbeide tiltaksplaner. Sekretariatet for konfliktrådene har det nasjonale ansvaret for faglig oppfølging og støtte til SLT-samarbeidet i kommunene. Modellen benyttes i dag i om lag 190 kommuner. Politiet skal delta aktivt i SLT-samarbeidet i de kommunene hvor dette er etablert, og benytte øvrige strukturer for samarbeid i de kommunene som har valgt en annen organisering av det forebyggende arbeidet overfor barn og unge.
Kunnskapsbasert forebygging
Kunnskapsbasert politiarbeid er en forutsetning for at forebygging skal kunne gi positive effekter. Politiet har behov for kunnskap om forhold som skaper eller kan skape kriminalitet eller uønskede hendelser, for å kunne gjøre de riktige prioriteringene og sette inn egnede tiltak. I mange sammenhenger vil aktører utenfor politiet ha mer relevant og mer omfattende kunnskap som kan utfylle politiets situasjonsbilde. Det innebærer at politiet skal forholde seg aktivt til og anvende også annen type kunnskap enn egen erfaringsbaserte kunnskap.
Forskning er en viktig kilde til kunnskap om effekten av ulike forebyggende tiltak. Forskning på effekten av politiets tiltak vil også sette andre aktører både i og utenfor justissektoren bedre i stand til å prioritere sin innsats og utvikle mer kunnskapsbasert politikk, regelverk og praksis.
Rolleforståelseutvalget fremmet en rekke anbefalinger blant annet om at politiet må basere informasjon og virksomhet på det som til enhver tid anses som vitenskapelig kunnskap og at det må forskes mer på politiets forebyggende virksomhet (193). Utvalget påpekte også at det er viktig for tilliten til politiet, at informasjon som kommer fra politiet, eller som kan antas å komme fra politiet, bygger på vitenskapelig kunnskap (193).
Utvalget mente også at det er behov for mer forskning om begrunnelser for forebyggende tiltak og effektene av disse. Det ble pekt på at siden forebygging er ment å komme i stedet for mer inngripende straff, kan det være en tendens til både å overse at forebyggende tiltak i seg selv kan være inngripende, og til å stille for små krav til kunnskap om tiltakenes effekt og konsekvenser (193).
Ifølge utvalget er det også behov for mer forskning om begrunnelser for forebyggende tiltak og effektene av disse. Det ble pekt på at siden forebygging er ment å komme i stedet for mer inngripende straff, kan det være en tendens til både å overse at forebyggende tiltak i seg selv kan være inngripende, og til å stille for små krav til kunnskap om tiltakenes effekt og konsekvenser (193).
Tiltak for å sikre kunnskapsbasert informasjon og forskning på forebygging
Det er iverksatt flere prosesser som vil bidra til å presisere Politidirektoratets rolle som fagmyndighet for politiets forebyggende virksomhet. Til fagmyndighetsansvaret ligger også spørsmål knyttet til juridiske rammer for politiets forebyggende arbeid samt politiets rolle og ansvar sett opp mot samarbeidende etater.
Nasjonal retningslinje for politiets rolle i det rusforebyggende arbeidet
Nasjonal retningslinje for politiets rolle i det rusforebyggende arbeidet (Politidirektoratet, 2023) angir de overordnede rettslige rammer og grunnprinsippene for myndighetsutøvelse mot enkeltpersoner. Videre gis det en omtale av knyttet til politiets rolle og ansvar innenfor det rusforebyggende arbeidet på ulike områder. Retningslinjene omhandler politiets arbeid i det forebyggende sporet og har en avgrensning til politiets og påtalemyndighetens straffesaksbehandling. Denne grensedragningen kan bli påvirket av oppfølgingen av rushåndhevingsutvalgets rapport (45).
Veileder - kommune-politisamarbeid
Politidirektoratet har i samarbeid med KS utarbeidet en veileder publisert i 2023 (191). Formålet er å gi råd og anbefalinger om videre utvikling og styrking av samarbeidet mellom politi og kommune. Rus er omtalt i veilederen som ett av flere eksempler på felles utfordringer og gjensidige avhengigheter i samarbeidet, der aktørene skal ha god kunnskap om samfunns- og kriminalitetsutviklingen og om årsaker til kriminalitet og uønskede hendelser
Nasjonal retningslinje - Politiets møte med barn
Retningslinjen ble utgitt av Politidirektoratet i november 2022 (184). Den skal sikre at politiet møter barn på en måte som ivaretar barnets beste i alle de situasjoner de møter barn i sin oppgaveløsning. Retningslinjen er utarbeidet etter innspill og råd fra blant andre Barneombudet og Barne-, ungdoms- og familiedirektoratet.
Tiltak knyttet til forskning og utvikling
Politidirektoratet er i gang med å utvikle en egen forskning og utviklingsplan (FoU-plan) for å styrke og systematisere arbeidet med forskning og utvikling i politiet. Det er et mål at en slik plan skal bidra til bedre faglige råd og systematisk satsing på kunnskapsproduksjon. Arbeidet med planen ledes av Politidirektoratet ved strategisk ledelsesstab i samarbeid med Politihøgskolen. Det er tatt initiativ til en løpende fagdialog om temaet forskning på forebygging mellom Politidirektoratet og Politihøgskolen.
Politihøgskolen har en egen forskergruppe for forebyggende politiarbeid (PREVPOL). Forskergruppen skal inspirere og motivere til økt forskning på forebyggende politiarbeid. Politihøgskolen arrangerte 13. mars 2023 et seminar hvor temaet var oppfølging av anbefalinger fra rolleforståelseutvalget. I forlengelse av seminaret har forskere tilknyttet Politihøgskolen, Universitetet i Oslo og Institutt for samfunnsforskning, skrevet fire artikler som er publisert i Nytt Norsk Tidsskrift nr. 4/2023 (194).
Politihøgskolen har høsten 2023 hatt undervisning i rolleforståelse og dilemmatrening for bachelorstudentene. Forskergruppen PREVPOL arrangerte 24. april 2024 et dagsseminar på Politihøgskolen om politiets forebyggende rolle. Målgruppen for seminaret er forskere og praktikere på forebyggingsfeltet samt ledere i politiet.
Justis- og beredskapsdepartementet har sendt på høring (190) forslag til endringer i politiregisterforskriften § 58-7 som innebærer at politiet vil kunne utlevere opplysninger fra bekymringssamtaler til forskning i henhold til politiregisterloven § 33(189). Høringsfristen var 16. februar 2024. Nærmere om bakgrunn og behov er omtalt under omtalen av bekymringssamtalen.
5.4.4 Forebygging på utdanningsarenaer
Utdanningsarenaer som skole og høyere utdanningsinstitusjoner er viktige arenaer for forebygging, holdningsskapende arbeid og helsefremmende innsatser. Tilhørighet, trivsel, et godt læringsmiljø, gode lærere og et tett samarbeid mellom foreldre/foresatte og skolen bidrar til en trygg oppvekst.
Helsedirektoratet har tatt initiativ til å oppdatere støttemateriell for rusmiddelforebyggende arbeid i skolen, som tidligere har blitt utformet sammen med Utdanningsdirektoratet. Oppdateringen ses i sammenheng med utvikling av kompetansepakke om det tverrfaglige temaet folkehelse og livsmestring og det nasjonale rusforebyggende programmet for barn og unge.
Russefeiring og fadderuker
I Nasjonal alkoholstrategi (2021–2025) er alkoholfrie arenaer en av seks hovedprioriteringer hvor utdanning er trukket frem som en sentral arena for innsats (196). Helsedirektoratet har invitert utdanningsinstitusjonene, studentsamskipnadene og elev- og studentorganisasjonene og andre aktuelle aktører til to rådslag om rusmiddelforebyggende arbeid i tilknytning til henholdsvis russefeiring og fadderukene.
Innspillene som Helsedirektoratet fikk i rådslagene tilsier at utfordringsbildet for de to markeringene er delvis overlappende, og at rusmidler inngår i et komplekst utfordringsbilde der forhold på mange livs- og samfunnsområder er sammenvevd og påvirker hverandre. Rusmiddelbruk må både i russetiden og fadderukene ses i sammenheng med andre utfordringer feiringene kan medføre, som psykiske helseproblemer, utenforskap og ensomhet, vold og overgrep, trafikksikkerhet og negative konsekvenser for utdanning. Rusmiddelforebygging på disse arenaene og overfor disse målgruppene krever innsats fra flere samfunnssektorer og aktører. Det er også en særskilt bekymring for at rusmiddelkultur som etableres i russetiden, tas med inn i fadderukene. På bakgrunn av rådslagene vurderer Helsedirektoratet at det er behov for styrket rusmiddelforebyggende innsats på området, og at utgangspunktet for styrket tverrsektorielt samarbeid og partnerskap om rusmiddelforebygging i tilknytning til russefeiring og fadderuker er godt. Regjeringen vil vurdere videre oppfølging av de foreslåtte tiltakene som framkom i rådslagene.
Laget rundt eleven
Regjeringen vil styrke laget rundt eleven og den tidlige tverrfaglige innsatsen med blant annet barne- og ungdomsfaglig kompetanse, miljøarbeidere, miljøterapeuter og styrket skolehelsetjeneste. Gjennom å styrke laget rundt barna og lærerne vil det også gi lærerne større muligheter til å konsentrere seg om sine kjerneoppgaver. Det vil kunne bidra til bedre konsentrasjon og mer læring for alle elever. Tiltakene skal bidra til at alle kommuner har tilstrekkelig kapasitet og kompetanse tett på barna og elevene, og at tjenestene samarbeider godt. Målet er å oppdage utfordringer tidlig slik at elevene får nødvendig hjelp og god tilrettelegging for å trives, utvikle seg og oppleve mestring.
Det tverrfaglige samarbeidet er relevant for blant annet utvikling av gode læringsmiljø, tidlig innsats til utsatte grupper, rask hjelp til elever som trenger oppfølging fra andre tjenester, frigjøring av tid til undervisning og økt læringsutbytte. Dette er områder som faller inn under tematikken i stortingsmeldingen Meld. St. (2023–2024) En mer praktisk skole (197) og den kommende stortingsmeldingen om sosial utjevning og sosial mobilitet.
Folkehelse og livsmestring
I 2020 tok skolene i bruk et nytt læreplanverk der folkehelse og livsmestring er prioritert som ett av tre tverrfaglige tema. Folkehelse og livsmestring skal gi elevene kompetanse som fremmer god psykisk og fysisk helse, og skal gi mulighet til å ta ansvarlige livsvalg. Aktuelle områder er rusmidler, levevaner, seksualitet og kjønn, mediebruk, forbruk og personlig økonomi. Regjeringen støtter skolene i å ta i bruk de nye læreplanene.
5.4.5 Forebygging i barnevernstjenesten
Barnevernets hovedoppgave er å sikre at barn og unge som lever under forhold som kan skade deres helse og utvikling får nødvendig hjelp, omsorg og beskyttelse til rett tid. Barnevernet skal også bidra til at barn og unge får trygge oppvekstsvilkår. I ny barnevernslov er det presisert at barnevernet skal sette inn tiltak tidlig for å forebygge alvorlig omsorgssvikt og atferdsvansker, og at barnevernstjenesten har ansvar for å gi hjelp, omsorg og beskyttelse når det er nødvendig på grunn av barnets omsorgssituasjon eller atferd. På barnevernsområdet handler forebygging blant annet om å sette inn virksomme hjelpetiltak i hjemmet som bidrar til positiv utvikling for foreldre og/eller barnet, og forebygger mer inngripende tiltak som omsorgsovertakelse. Å snu en negativ utvikling på et tidlig tidspunkt vil også kunne forebygge utvikling av rusmiddelproblemer.
Barnevernet har enkelte tiltak som er rettet spesifikt mot ungdom som har utviklet rusmiddelproblemer, ofte i kombinasjon med at de strever på andre livsområder. Barne-, ungdoms- og familieetaten (Bufetat) kan tilby det spesialiserte hjelpetiltaket Multisystemisk terapi (MST) til kommuner som etterspør det. MST er et behandlingstilbud for familier med ungdom i alderen 12–18 år med alvorlige atferdsvansker, som kan inkludere rusmiddelproblemer. Med bakgrunn i familiens behandlingsplan skal MST-terapeuten bistå med å utvikle strategier som setter familien i stand til å møte utfordringer ved å framheve det positive og bruke sterke sider i familien som en ressurs for å oppnå endring. Terapien består av intervensjoner rettet mot både individet, familien, venner og skolen.
5.4.6 Forebygging i arbeids- og velferdsforvaltningen NAV
Forebyggende sosialt arbeid er en viktig del av en helhetlig innsats for å forebygge rusmiddelproblemer. De siste årene er det tatt flere initiativ for å bedre kvalitet og måloppnåelse for de individuelle sosiale tjenestene, men det har i liten grad vært gjennomført tiltak rettet mot det generelle forebyggingsansvaret som følger av sosialtjenesteloven.
Arbeids- og velferdsdirektoratet fikk derfor i 2023 hovedansvaret for å gjennomføre et program for å styrke og videreutvikle forebyggende sosialt arbeid og helhetlig forebyggende innsats (198). Program forebygging skal bidra til økt oppmerksomhet rundt forebyggingsansvaret som følger av sosialtjenesteloven, og til å tydeliggjøre og legge til rette for NAV-kontorets rolle i kommunens samlede forebyggende arbeid. Et overordnet mål for programmet er å forebygge utenforskap og sosiale problemer, slik at færre blir stående permanent utenfor arbeids- og samfunnsliv. Gjennomføring av programmet må ses i nær sammenheng med andre relevante innsatser på området.
Programmet har en varighet på fem år og inneholder kompetansehevende tiltak, arenaer for utveksling av erfaringer, tilskuddsmidler til forsøks- og utviklingsarbeid, tilrettelegging av statistikk og styringsdata samt nasjonale (samordnede) forventninger om forebygging.
Fire statsforvalterembeter har i 2024 fått i oppdrag å bidra i gjennomføring av programmet. Embetene skal delta i oppfølgingen av NAV-kontor som mottar tilskuddsmidler til forebyggende arbeid i samarbeid med frivillig sektor. Embetene skal også, i samarbeid med Arbeids- og velferdsdirektoratet, legge til rette for, etablere og følge opp læringsnettverk for kontorene som har fått tilskuddsmidler. Satsingen skal ses i sammenheng med statsforvalternes øvrige kompetansearbeid.
Arbeids- og velferdsdirektoratet har i 2024, i samråd med statsforvalterne, invitert tolv utvalgte NAV-kontor til å søke om tilskudd til å utvikle samarbeidet med frivillige organisasjoner og sosiale entreprenører. Det er et ønske at dette samarbeidet knyttes opp mot kommunens ansvar for forebyggende arbeid etter sosialtjenesteloven.
5.4.7 Forebygging på arbeidsplassen
Rusmiddelrelatert sykefravær og nedsatt yteevne er noen konsekvenser av rusmiddelbruk for arbeidslivet. Også der man er til stede på jobb i bakrus eller i beruset tilstand, kan det ha negative konsekvenser for den enkelte, for arbeidsplassen og for kolleger, med følger som nedsatt produktivitet og kvalitet og risiko for feil og ulykker.
Arbeidsplassen er en viktig arena for rusmiddelforebyggende tiltak. I Norge har Akan en lang tradisjon i det rusmiddelforbyggende arbeidet. Akan er en ideell organisasjon som er eid av LO, NHO og staten. Formålet er å sette norsk arbeidsliv i stand til å forebygge og håndtere rusmiddel- og avhengighetsproblemer. Akan bidrar med veiledning og opplæring av arbeidslivet gjennom Akan-modellen der det sikres en systematisk innsats både på virksomhetsnivå og på individnivå. Hensikten er å forebygge rusmiddelbruk på arbeidsplassen og gi tilbud om hjelp til de som utvikler et problem. Det kan tilbys en individuell Akan-avtale, som er et frivillig tilbud om oppfølging som er tilpasset den enkelte arbeidstaker (199).
Dette illustrerer også at problemer knyttet til alkohol og andre rusmidler, kan avdekkes andre steder enn i kontakt med helse- og omsorgstjenesten, og betydningen av samarbeid mellom arbeidslivet og disse tjenestene.
5.5 Regulatoriske virkemidler for redusert tilgjengelighet
De største helsemessige og sosiale problemene knyttet til rusmiddelbruk tilskrives alkohol siden dette er det mest brukte rusmiddelet. Ettersom alkohol er en lovlig, men strengt regulert vare, finnes det flest forebyggende virkemidler på alkoholområdet, og da særlig de regulatoriske virkemidlene som tar sikte på å regulere tilgjengelighet. Reseptbelagte legemidler er også gjennomgående regulert.
For ulovlige rusmidler, inkludert forbudet mot omsetning og besittelse, er det færre regulatoriske virkemidler til rådighet, og justissektoren, herunder Politiet og Tolletaten, har et særlig ansvar for innførsels- og omsetningskontroll. Regjeringen vil videreføre de regulatoriske virkemidlene og anerkjenner betydningen disse har som effektive forebyggende virkemidler.
Alkohol
Norge har en folkehelseorientert alkoholpolitikk der de virkemidlene som er dokumentert å være mest effektive og anbefalt av Verdens helseorganisasjon (200) er tatt i bruk. De fleste regulatoriske virkemidlene har som mål å redusere tilgjengelighet, men noen reguleringer har som hovedmål å påvirke holdninger og etterspørsel etter alkohol. Et eksempel er forbudet mot alkoholreklame. Rammene for disse virkemidlene er i stor grad fastsatt i alkoholloven, der formålet er å begrense de samfunnsmessige og individuelle skadene som alkoholbruk kan medføre i størst mulig utstrekning. Som ledd i dette sikter loven på å begrense forbruket av alkoholholdig drikk. De viktigste virkemidlene er høye særavgifter, statlig monopol på salg av alkoholholdig drikk over 4,7 volumprosent, bevillingssystem for salg og skjenking, begrensninger i salgs- og skjenketider, tiltak mot promillekjøring, aldersgrenser og reklameforbud.
Norsk alkoholpolitikk favner også en rekke andre virkemidler som opplysnings- og holdningkampanjer og tiltak på skjenkesteder, i tillegg til tidlig intervensjonstiltak og behandling. Nasjonal alkoholstrategi ble lagt fram i 2021. I 2022 ble strategiperioden forlenget til 2030 (48).
Verdens helseorganisasjon vedtok i 2022 en global handlingsplan mot alkohol for 2022–2030 og endret samtidig målet om 10 prosent reduksjon i skadelig bruk innen 2025 til 20 prosent reduksjon innen 2030. I Norge er en stor del av gevinsten allerede tatt ut gjennom den gjeldende alkoholpolitikken. Helse- og omsorgsdepartementet har gjennom folkehelsemeldingen stadfestet at målet skal opprettholdes. For å oppnå dette er det nødvendig å verne om de mest effektive virkemidlene og opprettholde en helhetlig og konsistent alkoholpolitikk. Da må hensynet til folkehelse veie tungt sett opp mot andre hensyn, som for eksempel økt tilgjengelighet og næringsutvikling.
Avhengighetsskapende legemidler
Tilgjengeligheten til avhengighetsskapende legemidler reguleres ved at de ordineres av lege med rekvireringsrett. Disse legemidlene er klassifisert i spesielle reseptgrupper med ulike rekvirerings- og utleveringsbestemmelser (201, 202). Helsedirektoratet utgir en veileder for rekvirering av legemidler (203), og en egen nasjonal veileder som gir faglige rammer for ordinering og rekvirering av avhengighetsskapende legemidler (74). Det ytes stønad gjennom blåreseptordningen til blant annet opioider ved langvarige, sterke smerter, palliativ behandling i livets sluttfase og til sentralstimulerende midler ved ADHD (204). Vilkåret er at avhengighet vurderes som underordnet det medisinske behovet for behandling.
Norske leger har i stor grad en restriktiv og kunnskapsbasert holdning til rekvirering av disse legemidlene for å sikre rett forskrivning og bruk. Rekvireringen overvåkes av Helsetilsynet ved lokale representanter hos Statsforvalteren i hvert fylke. Helsetilsynet etterprøver legers ordinering og rekvirering, journalføring og forsvarlighet av behandling etter mottatte bekymringsmeldinger. Etter innføring av e-resept i 2011–2013 er det ikke lenger et problem at pasienter oppsøker mange ulike leger for å skaffe seg disse legemidlene, da rekvirenter har oversikt over andre legers rekvirering. Det er heller ikke mulig å forfalske elektroniske resepter, og legers rett til å rekvirere avhengighetsskapende legemidler på papirresept eller annen rekvirering utenfor reseptformidleren, er begrenset til tre døgns forbruk (201).
Regjeringen har gjennomført høring av forskriftsendringer for å pålegge helprivate helsetjenestetilbydere å rapportere på lik linje med offentlig aktører til Norsk pasientregister (NPR) og Kommunalt pasient- og brukerregister (KPR). Forskriftsendringene ble vedtatt 6. september 2024. Sammen med data fra Legemiddelregisteret vil dette gi bedre kunnskap om smertebehandling og rekvirering av avhengighetsskapende legemidler i den privatfinansierte helsetjenesten.
Internasjonalt ser vi at kontrollen med vanedannende legemidler kan ha utilsiktede konsekvenser. I enkelte land er det i dag så streng regulering av smertedempende og avhengighetsskapende legemidler at det har ført til underbehandling av blant annet kreftsmerter (205). Nærmere 85 prosent av verdens befolkning mangler tilstrekkelig tilgang til opioider for smertebehandling (206).
Ulovlige rusmidler
I Norge er omsetning, utlevering og forsendelse av narkotika bare tillatt til medisinsk og vitenskapelig bruk. Direktoratet for medisinske produkter har utarbeidet prosedyrer for behandling med cannabis innenfor dagens regelverk (207). All annen befatning med narkotika er ulovlig etter straffelovens § 231, og det gjelder også bruk og besittelse til egen bruk (195). I tillegg rammer straffeloven § 162 øvrige narkotikalovbrudd som ikke er knyttet til egen bruk, og som regnes som del av den profesjonelle narkotikaomsetningen og som har strafferamme på opptil 21 års fengsel. Legemiddelloven § 24 omfatter mindre alvorlige forhold som bruk og besittelse av små mengder, hvor maksimumsstraffen er inntil seks måneder fengsel, jf. legemiddelloven § 31 (208).
Narkotika brukes som et samlebegrep for en rekke ulike stoffer (også legemidler som benyttes til å oppnå ruseffekt). Hva som til enhver tid anses som narkotika, bestemmes av den såkalte narkotikalisten (209). Oppføring og oppdatering av narkotikalisten gjøres blant annet ved at det internasjonale narkotikakontrollrådet (INCB) etter anbefaling fra Verdens helseorganisasjonen (WHO) vedtar oppføringen under FNs konvensjoner om henholdsvis narkotika og psykotrope stoffer. Dette er konvensjoner som Norge har sluttet seg til, og Norge oppdaterer sin narkotikaliste med det aktuelle stoffet uten å gjennomføre en nasjonal høring. Utvelgelse av stoffer som vurderes for nasjonal oppføring i Norge, kan også gjøres etter innspill fra blant annet Politiet, Tolletaten og Folkehelseinstituttet.
Som et supplement til oppføring av enkeltstoffer åpner narkotikaforskriften for å føre opp grupper av stoffer på narkotikalisten (209). I dag er det tolv slike grupper i narkotikalisten. Nyutviklete stoffer som tilhører stoffgruppene, havner automatisk på listen over narkotiske stoffer. Det gjelder for eksempel syntetiske cannabinoider som omfattes av de aktuelle stoffgruppene.
Muligheten til å føre opp stoffgrupper gjør at myndighetene i større grad kan være i forkant av utviklingen og på forhånd definere nyutviklede stoffer som narkotika. Dette gir Politiet, Tolletaten og rettsapparatet et godt verktøy i arbeidet mot nye narkotiske stoffer.
Dopingmidler
Doping utenfor den organiserte idretten ble kriminalisert og samtidig innlemmet i rusmiddelpolitikken i 2013 og det ble innført forbud mot bruk og besittelse av dopingmidler blant annet for å harmonisere reguleringen av dopingpreparater med narkotikalovgivningen (26). Overtredelse av forbudet straffes i Norge med bøter, fengsel inntil seks måneder eller begge deler. Utviklingen på dette lovområdet framstår derfor i noen grad mer skjerpet enn på narkotikafeltet ellers.
Stiftelsen Antidoping Norge (ADNO) ble etablert i 2003, og har som oppgave å verne om de rene idrettsutøverne og bidra til et dopingfritt samfunn. ADNO driver informasjonsarbeid, jobber forebyggende, gjennomfører kontroller av utøvere, initierer forskning på dopingrelaterte temaer og jobber internasjonalt. Til arbeidet som gjøres inn mot idretten får ADNO midler fra Kulturdepartementet, mens tilskuddet til arbeidet mot doping som samfunnsproblem kommer fra Helsedirektoratet. Antidoping Norges forebyggende arbeid retter seg både inn mot idretten og inn mot ungdoms- og treningsmiljøer. ADNO har utviklet verktøy og programmer som kan tas i bruk av utøvere, av idrettslag og av treningssentre, og jobber for å øke kunnskap om tematikken for å bygge gode holdninger mot doping i samfunnet og øke bevissthet rundt problemet.
Pengespill
Pengespillmarkedet i Norge reguleres først og fremst gjennom en enerettsmodell der Norsk Tipping har enerett til å tilby pengespill og Norsk Rikstoto har tillatelse til å tilby pengespill på hest.
Det overordnede målet med regjeringens politikk på pengespillmarkedet er å sikre at lotterier og pengespill tilbys i trygge og ansvarlige former. Pengespillpolitikken ligger under Kultur- og likestillingsdepartementets sektoransvar.
Det er primært tre allmenne hensyn bak den norske pengespillpolitikken og dagens enerettsmodell:
hensynet til å forebygge problematisk spilleatferd
hensynet til å forebygge økonomiske misligheter
hensynet til å begrense privat fortjeneste slik at mest mulig av inntektene fra pengespill går til gode formål.
Sistnevnte hensyn er sekundært og må vike dersom det kommer i konflikt med det overordnede målet om ansvarlighet.
Uregulerte pengespill som tilbys ulovlig på det norske markedet via internett og av operatører lokalisert i utlandet, utfordrer enerettsmodellens gjennomslagskraft som et sosial- og kriminalpolitisk virkemiddel og utgjør en av de største utfordringene for norsk pengespillregulering.
Gjennom Handlingsplan mot spilleproblemer (210) bidrar regjeringen til å øke kunnskap, kunnskapsdeling og styrke forskning og sikre tidlig identifisering og god behandling av personer med spilleproblemer. Planen gir enkelte målgrupper særskilt prioritet, deriblant yngre voksne menn, pårørende og familier, minoriteter og personer med lav inntekt.
Lotteri- og stiftelsestilsynet har gjennomgått status for alle tiltakene i handlingsplanen. Rapporten fra tilsynet ble overlevert Kultur- og likestillingsdepartementet som ansvarlig sektordepartement i 2023, og videre oppfølging skjer i samarbeid med Helse- og omsorgsdepartementet. Det avsettes årlig midler fra overskuddet til Norsk Tipping til tiltak rettet mot forebygging, hjelp og behandling i helsesektoren for spilleproblemer.
5.6 Nasjonalt rusmiddelforebyggende program for barn og unge
For å styrke det kunnskapsbaserte rusmiddelforebyggende arbeidet har regjeringen igangsatt et arbeid for å utvikle og implementere et nasjonalt program for rusmiddelforebyggende arbeid blant barn og unge. Programmet dekker både alkohol, narkotika og andre rusmidler og omfatter universelle/primærforebyggende og selektive strategier, samt tidlig intervensjon. Formålet med det nasjonale programmet er å forebygge rusmiddelbruk blant barn og unge og begrense skadene som rusmiddelbruk kan medføre, gjennom å implementere kunnskapsbaserte verktøy og metodikk hos aktører med ansvar for rusforebygging. I denne sammenhengen defineres program som en samling av verktøy, metodikk og tiltak som skal bidra til at aktører i det rusmiddelforebyggende arbeidet i større grad jobber kunnskapsbasert.
En faggruppe nedsatt av Helsedirektoratet har i perioden 2023–2024 arbeidet med å utvikle et faglig innhold og struktur for programmet. Faggruppen la fram sine anbefalinger for videre arbeid i februar 2024 (211). Effektive tiltak kan gjøre en stor forskjell for å redusere rusmiddelrelaterte skader, og fremme god helse, trivsel og trygghet. Faggruppen anbefaler derfor at det i større grad tas i bruk tiltak med god evidens for effekt på rusmiddelbruk og skader. De forebyggende tiltakene som er best dokumentert med hensyn til effekt, er de regulatoriske virkemidlene for å regulere tilgang til alkohol som allerede er implementert, som særavgiftene, håndheving av aldergrenser og reklameforbudet. Disse bør videreføres, men faggruppen anbefaler tiltak for å sikre bedre håndheving av aldersgrenser i butikker. I tillegg har kartlegging og tidlig intervensjon i helsetjenesten god effekt på risikofylt alkoholbruk, og det har et betydelig forebyggingspotensial. Tidlig intervensjonstiltak er imidlertid i liten grad tatt i bruk, og dette forklares med barrierer i helsetjenesten som blant annet stigma, og at alkohol er et tema som kan oppleves vanskelig å ta opp med en pasient.
Videre mener faggruppen det er behov for å framskaffe et bedre kunnskapsgrunnlag for en norsk kontekst for noen tiltak, slik som for eksempel et selektivt forebyggingsprogram i skolen og lokalsamfunnstiltak med flerpartssamarbeid mellom ulike aktører. I tillegg bør ungdom og foreldre/foresatt ha bedre tilgang til tilrettelagt informasjon om rusmiddelrelaterte skader.
Helse- og omsorgsdepartementet har gitt Helsedirektoratet i oppdrag å tilrettelegge for videre iverksettelse av programmet med utgangspunkt i faggruppens forslag og anbefalinger. Programmet følger to parallelle spor: iverksette tiltak med god dokumentasjon og utprøving av enkelte piloter lokalt, og samtidig bygge mer kunnskap som grunnlag for videre satsinger og evalueringer. Slik kan det gradvis utvikles en kunnskapsbasert tiltaksportefølje som kan iverksettes på nasjonalt, regionalt og lokalt nivå. Helsedirektoratet har i 2024 startet arbeidet med å styrke kunnskapsformidling til aktører med et forebyggingsansvar og gi ungdom og foreldre/foresatte bedre tilgang til informasjon om helseskader og konsekvenser av rusmiddelbruk. Programmet blir gradvis iverksatt fra høsten 2024. Programmet er ikke tidsavgrenset. Helsedirektoratet skal vurdere egnet form for informasjon og kommunikasjon rundt programmets innhold, tiltak og iverksettelse.
Utviklingen av programmet ses i sammenheng med anbefalinger i andre relevante programmer og oppdrag. Dette gjelder gjennomgangen av norsk forebyggingsinnsats (RePS) foretatt av FNs kontor for narkotika og kriminalitet (UNODC) i samarbeid med KORUS Oslo, se omtale under kapittel 5.2, samt håndboka European Prevention Curriculum (EUPC) som det europeiske narkotikabyrået (EUDA, tidligere EMCDDA) har utarbeidet, og som er tatt i bruk i 25 europeiske land. Begge arbeidene er nylig oversatt til norsk med tanke på tilrettelegging for anvendelse i en norsk sammenheng og for opplæring blant aktører som jobber med forebygging.
Programmet har et tverrfaglig perspektiv, og ses i sammenheng med andre relevante programmer, som blant annet program for folkehelsearbeid i kommunene, program for forebyggende sosialt arbeid og helhetlig forebyggende innsats lokalt, samt satsingen på å utvikle kvalitet og metodikk i oppsøkende sosial- og helsefaglig arbeid i kommunene.
Det legges opp til at framtidige rusmiddelforebyggende innsatser for barn og unge i stor grad skal baseres på implementering av tiltak og virkemidler som vil framgå av programmet, og derved også bidra til at rusmiddelforebyggingen blir mer kunnskapsbasert.
5.7 Tverrsektorielt arbeid for bedre forebygging
Det forebyggende arbeidet er forankret i flere lovverk, se også omtale i kapitel 5.4.1, og med det er det mange aktører med ulikt ansvar og tilgjengelige virkemidler i det forebyggende arbeidet. Det er nødvendig med bedre samordning og koordinering av aktørene.
Helsedirektoratet fikk i 2023 i oppdrag å etablere og lede et arbeid med formål å videreutvikle og få bedre effekt av den samlede tverrsektorielle forebyggende innsatsen rettet mot barn og unge. Politidirektoratet, Sekretariatet for konfliktrådene, Kriminalomsorgsdirektoratet, Arbeids- og velferdsdirektoratet, Barne-, ungdoms-, og familiedirektoratet og Utdanningsdirektoratet har også vært involvert i arbeidet. Oppdraget er forankret i kjernegruppen for samordning av arbeidet for utsatte barn og unge (KUBU). Helsedirektoratet leverte i 2024 en rapport fra utredningsarbeidet med anbefalinger (212).
Boks 5.7 Departementenes kjernegruppe for utsatte barn og unge
Det er et stort behov for å koordinere samarbeid om utsatte barn og unge på tvers av sektorområder og forvaltningsnivåer. Det ble derfor høsten 2021 etablert en kjernegruppe for samordning av arbeidet for utsatte barn og unge (KUBU). Kjernegrupper er en ny arbeidsform for å sikre flerfaglig samarbeid og forankring ved gjenstridige problemer i strategi for utvikling av departementsfellesskapet – gode hver for oss best sammen (2021–2025) (213). Kjernegrupper skal ivareta samordnet utvikling og gjennomføring av tverrgående politikk på komplekse områder. Kjernegrupper skiller seg fra ordinære interdepartementale grupper ved at hovedmål og målgrupper er felles, samarbeidet er tettere og samordningsbehovet er på et høyere nivå. Gjennom arbeidet i kjernegruppene skal departementene bli bedre til å utforme gode og samordnede beslutningsgrunnlag, og til å ivareta helhetlig gjennomføring av politikk. Arbeidet omfatter både utrednings-, beslutnings- og iverksettingsfasene.
Det overordnede samfunnsmålet er at utsatte barn og unge får nødvendig hjelp og oppfølging, uavhengig av hvilken tjeneste eller forvaltningsnivå som er ansvarlig.
Kjernegruppen ledes av Barne- og familiedepartementet. Deltakende departementer er Arbeids- og inkluderingsdepartementet, Digitaliserings- og forvaltningsdepartementet, Helse- og omsorgsdepartementet, Justis- og beredskapsdepartementet, Kommunal- og distriktsdepartementet, Kultur- og likestillingsdepartementet og Kunnskapsdepartementet.
I rapporten beskrives et utfordringsbilde der kommunens ansvar for forebyggende tiltak er nedfelt i flere sektorlover med ulike formål og innenfor ulike fagområder. Fragmenteringen medfører utilsiktet variasjon i kommunenes rusmiddelforebyggende innsats. Det er også slik at barn og unge ikke fanges opp tidlig nok, det er ulik problemforståelse av rusmiddelbruk på tvers av sektor og fagområder, og innsats og ansvar kan glippe i sårbare overganger.
På statlig nivå er det manglende helhetlig samordning av tverrsektoriell styring på rusmiddelfeltet. Det er et uklart ansvar for koordinering og formidling av kunnskapsbasert informasjon om rusmidler til befolkningen og barn og unge, og det er manglende samordning av nasjonale normerende produkter. Det pekes også spesifikt på utfordringer når det gjelder regulering og innsikt i barn og unges digitale liv, innsats rettet mot russetid, at mangfolds- og ulikhetsperspektiver i for liten grad gjenspeiles i det forebyggende arbeidet, og at evaluering av rusmiddelforebyggende tiltak er ressurskrevende og komplekst.
Arbeidsgruppen har foreslått flere tiltak og modeller for bedre koordinering og samordning av arbeidet (212). Flere av tiltakene som foreslås er egnet til å følges opp gjennom det nasjonale rusforebyggende programmet. Programmet er også foreslått av prosjektet som en koordineringsmekanisme. Det er også foreslått at en styrket koordinering kan oppnås gjennom å gi Helsedirektoratet ansvar for å koordinere og samordne den nasjonale rusmiddelforebyggende innsatsen på direktoratsnivå, og at det opprettes en tverrsektoriell struktur der relevante direktorater deltar.
Arbeidsgruppen har vurdert at det kan være hensiktsmessig at de rådgivende enhetene for russaker gis en tydeligere forebyggende funksjon, og enkelte kommuner har allerede slik organisering. Arbeidsgruppen anbefaler imidlertid at den enkelte kommune bør stå fritt til å avgjøre slik organisering, avhengig av den lokale konteksten og kapasitet ved enhetene, se omtale av enhetene i kapittel 5.9.
Regjeringens nye opptrappingsplan mot vold og overgrep mot barn og vold i nære relasjoner peker også på at samarbeidet mellom sektorene svikter (50). Det innebærer blant annet at det bør tas høyde for å inkludere politikkområder som helse, sosialpolitikk, integrering, likestilling, familie- og oppvekst, kriminalpolitikk og digitalisering. Opptrappingsplanen inneholder derfor flere tiltak med formål å styrke samarbeidet mellom departementene for å bidra til en helhetlig og samordnet innsats mot vold og overgrep. I tillegg til behov for mer helhetlig og samordnet innsats, peker planen på flere utfordringer beslektet med det rusmiddelforebyggende arbeidet, som tidlig innsats og betydningen av at arbeidet mot vold og overgrep også ivaretas i folkehelsearbeidet.
5.8 Oppsøkende sosial- og helsefaglig arbeid
Oppsøkende sosial- og helsefaglig arbeid er en metodikk og en måte å jobbe på som er anvendelig overfor flere målgrupper. Ofte er målgruppen barn og unge som oppholder seg i såkalt utsatte miljøer, eller at de har en atferd som bekymrer. Oppsøkende ungdomsarbeid, utekontakter eller oppsøkende sosial- og helsefaglige tjenester er hovedsakelig kommunalt forankret, men har ulike navn og ulik tilknytning til kommunen. Oppsøkende ungdomstjenester er ikke lovpålagt, og hver kommune står derfor fritt til å etablere og utforme en slik tjeneste. Felles for tjenesten er en tillitsbasert tilnærming med mål om å nå utsatte unge tidlig, på ungdommenes arenaer, bygge gode allianser og være et bindeledd til øvrig hjelpeapparat. Oppsøkende arbeid henvender seg også i varierende grad til miljøer preget av omsetning og daglig bruk av illegale rusmidler, med formidling til helse- og sosialfaglige hjelpetilbud. Det oppsøkende arbeidet baseres på høy grad av fleksibilitet, tilgjengelighet og mulighet til raske omstillinger og omprioriteringer ut fra brukerens ønsker og behov. Historisk har utekontakter stått for en helhetlig tilnærming til ungdom. De har sett både deres utfordringer og ressurser og vært viktige støttespillere for ungdom som trenger hjelp.
Ved å oppsøke og treffe ungdom på en respektfull måte på deres egne arenaer, enten det er på skoler, fritidsklubber, eller i mer utsatte miljøer som for eksempel miljøer der rusmidler brukes, kan de komme tett på ungdom og intervenere tidlig. Utekontaktene bidrar også med viktig dokumentasjon og formidling av ungdommenes opplevelser og levekår, og til å styrke kunnskapsgrunnlaget om ungdomsbefolkningen lokalt.
Oppsøkende sosial- og helsefaglige tjenester kan være viktig for å identifisere barn som kan ha behov tiltak etter barnevernloven. Det bidrar også til ivaretakelse av deres rettigheter til medvirkning og vern mot ulovlig bruk av og handel med narkotika etter FNs barnekonvensjon. Videre er de oppsøkende tjenestene viktige for å bidra til at de som har behov for det, får tilgang til nødvendige helse- og omsorgstjenester. Oppsøkende sosial- og helsefaglige tjenester er et supplement til ansvaret som ligger i hver enkelt tjeneste.
I 2023 oppga 48 prosent av kommunene at de driver oppsøkende sosialt arbeid rettet mot ungdom, for eksempel i form av utekontakter/ungdomsteam og/eller har FACT-/ACT-team. Tilsvarende andel i 2016 var 41 prosent. Det er en klar tendens til at andelen er høyere i større kommuner (214). Regjeringen har ønsket å stimulere til økt etablering av oppsøkende virksomheter og Stortinget bevilget 20 millioner kroner i 2023 for å stimulere til etablering av slike virksomheter. Formålet med satsingen er å forebygge skader som rusmiddelbruk kan medføre, og å forebygge psykisk helseproblematikk ved tidlig identifisering og intervensjon, henvisning til behandlings- og oppfølgingstilbud og ved økt tilstedeværelse i målgrupperelaterte ungdomsmiljøer.
Det er stor variasjon i organisering, ressursbruk og kontinuitet i de oppsøkende tjenestene. Oslo kommune har, sammen med KORUS Oslo, utviklet en egen faglig standard (Oslostandard for oppsøkende arbeid med utsatt ungdom) for det oppsøkende arbeidet rettet mot barn og unge. Standarden skal sikre at de oppsøkende tjenestene i Oslo kan levere kvalitativt gode og likeverdige tjenester. Det er også etablert et storbynettverk bestående av landets største utekontakter (Oslo, Bergen Tromsø, Stavanger, Trondheim og Drammen) for utveksling av informasjon om utviklingstrekk i målgrupper og miljøer i de ulike byene, samt fag- og tjenesteutvikling for oppsøkende sosialt og helsefaglig arbeid.
For å utnytte potensialet som ligger i oppsøkende arbeid best mulig, og sikre tydelige nasjonale føringer for faglig kvalitet og utvikling av oppsøkende tjenester, bevilget regjeringen i 2024 12,5 millioner kroner til en nasjonal satsing på utvikling og implementering av oppsøkende metodikk i kommunene. Satsingen skal legge til rette for at et nasjonalt kompetansemiljø får hovedansvar for å utvikle nasjonale føringer for likeverdige og ungdomsvennlige oppsøkende tjenester, systematisk utvikling og implementering av oppsøkende metodikk, samt tilrettelegging for nasjonale og regionale fagnettverk. Kompetansemiljøet må vurdere om det er behov for nasjonale faglige retningslinjer for å sikre kvalitet i arbeidet eller andre faglige virkemidler med samme formål. Det skal vurderes hvordan denne satsingen kan ses i sammenheng med etablering av det nasjonale programmet for rusmiddelforebygging.
Ungdomsmiljøer utvikler og endrer seg stadig. Det samme gjør tilgjengeligheten til rusmidler og hvordan disse brukes, hvem som bruker og hvor de brukes. Et nasjonalt kompetansemiljø for oppsøkende sosialt og helsefaglig arbeid kan også ha en viktig rolle for raskt å fange opp slike utviklingstrekk og bidra i en beredskapstenkning på rusfeltet som regjeringen ønsker å legge til rette for, se omtale i kapittel 10. Utekontakter har en unik kunnskap om utsatte ungdomsmiljøer og rusmiddelsituasjonen lokalt som gjør at de kan samle og bidra med oppdatert kunnskap om rusmidler i omløp og i lokale hurtigkartlegginger eller føre var-beskrivelser av rusmiddelsituasjonen.
5.9 Rådgivende enhet for russaker
Fra 2022 fikk kommunene plikt til å etablere rådgivende enheter for russaker. Enhetene har ansvar for å møte personer når oppmøte for enheten er satt som vilkår for en bestemt strafferettslig reaksjon, inkludert å gjennomføre ruskontroll etter straffeloven § 37 første ledd bokstav d, dersom det er satt som vilkår. Brudd på vilkårene kan medføre at vedkommende tilbakeføres til straffesak.
Kommunene står fritt til å organisere de rådgivende enhetene etter lokale forhold, og Helsedirektoratet har utviklet veiledende materiell for enhetens virksomhet. Ordningen skal særlig være en måte å nå unge brukere av narkotika med informasjon og hjelp ved behov. Tilbud om helsehjelp og oppfølging forutsetter samtykke på samme måte som for andre helse- og omsorgstjenester.
Helse- og omsorgsdepartementet ga i 2023 Helsedirektoratet i oppdrag å igangsette en følge- evaluering av de rådgivende enhetene (215). I 2023 var det imidlertid et begrenset antall saker som var overført fra påtalemyndigheten og evalueringen ble utsatt. Per april 2024 anslår Helsedirektoratet, etter en undersøkelse blant kommunene, at det totalt er overført om lag 100–150 saker til enhetene. Direktoratet vurderer at dette ikke gir grunnlag for evaluering, og regjeringen vil komme tilbake til når det er aktuelt å igangsette evaluering av enhetene.
Det lave antallet saker kan ha flere årsaker. Blant annet har trenden med færre anmeldte narkotikaovertredelser etter legemiddelloven, som primært er saker som kan overføres til enhetene, vart over flere år, og fortsatte i 2023 (101). Sammen med Riksadvokatens klargjøringer av politiets adgang til straffeprosessuelle tvangsmidler i slike saker (41), kan dette bidra til at få saker overføres enhetene.
Vilkår om oppmøte for enhetene er en straffereaksjon som kan benyttes i større grad. Justis- og beredskapsdepartementet har anmodet Riksadvokatembetet og Politidirektoratet om å redegjøre for status og eventuelle tiltak. Redegjørelsen inneholder ikke entydige konklusjoner eller tydelige tiltak, men må vurderes for videre oppfølging. Riksadvokatembetet trekker blant annet fram at Riksadvokatens narkotikarundskriv skal revideres. Anvendelsesområdet til den nye bestemmelsen bør omtales og klargjøres. Det pekes videre på eventuelle tiltak på lovreguleringssiden. Regjeringen vil i del II av forebyggings- og behandlingsreformen komme tilbake til ulike spørsmål rundt betinget straffereaksjon med vilkår om oppmøteplikt i rusrådgivende enheter. Dette sees i sammenheng med øvrige strafferettslige spørsmål som er behandlet av rushåndhevingsutvalget, se omtale i kapittel 1.5.
I 2022 ble det varslet at enhetene i forbindelse med forebyggings- og behandlingsreformen kunne tillegges flere funksjoner enn den avgrensingen som i dag følger av helse- og omsorgstjenesteloven (103). De rådgivende enhetene har derfor vært tematisert i flere tverrsektorielle oppdrag som er gitt til de underliggende etatene. Blant annet fikk Sekretariatet for konfliktrådene, Helsedirektoratet og Barne-, ungdoms- og familiedirektoratet i 2022 i oppdrag vurdere hindringer og muligheter for tverrsektorielt samarbeid og tjenestenes deltakelse under gjennomføring av ungdomsstraff og ungdomsoppfølging. Etatene vurderte regelverket for oppfølging og ruskontroll i straffesakssporet som fragmentert, og praksis er ulik avhengig av om oppfølgingen skjer i regi av konfliktrådet, kriminalomsorgen eller er henvist fra politiet/påtalemyndigheten til de rådgivende enhetene. Etatene anbefalte at de rådgivende enhetene for russaker kan ha kontaktpunktfunksjon overfor andre aktører som har behov for råd og veiledning, for eksempel kriminalomsorgen/ konfliktrådene, politiet, skolen, utekontakter og andre deler av den kommunale helse- og omsorgstjenesten.
I den sammenheng er det også pekt på enhetene som kontaktpunkt for oppfølging av unge som legges inn eller kommer i kontakt med legevakt ved alkoholforgiftning og overdoseproblematikk. Etablering av enhetene hadde en klart forebyggende intensjon, og enhetene kan potensielt også ha en rolle i det rusmiddelforebyggende arbeidet. Interkommunalt samarbeid kan være hensiktsmessig.
Regjeringen mener at forslagene framstår som formålstjenlige og vil arbeide videre med disse som en del av reformen. Flere kommuner oppgir til Helsedirektoratet i forbindelse med undersøkelsen av saker til enhetene, at de allerede har tatt personell i enheten i bruk til flere oppgaver på rusmiddelfeltet. Dette er en ønsket utvikling, og regjeringen ser potensialet i at en ordning som allerede er etablert og lovregulert, utnyttes effektivt og i tråd med behovene på området.
Boks 5.8 Rådgivende enhet i Stavanger kommune
Stavanger kommune ønsker å senke terskelen for å ta kontakt med hjelpeapparatet og bruker rådgivende enhet for russaker til råd- og veiledning om rusmiddelproblematikk til alle som trenger det, uavhengig av om det foreligger en straffereaksjon eller ikke. Kommunen har to årsverk knyttet til enheten. I tillegg til den lovpålagte funksjonen har de utvidet tilbudet til å omfatte alle innbyggere og ansatte som har behov for kunnskapsbasert informasjon, råd og veiledning om rusmiddelproblematikk, rusmidler og tjenestetilbud, og bistand til å komme i kontakt med kommunens og spesialisthelsetjenestens tilbud ved rusmiddelproblematikk. Årsverkene er fordelt på et tilbud for de unge, deres pårørende og ansatte som jobber med unge til og med 25 år, og et årsverk for tilbud for de over 26 år.
(Kilde: Stavanger kommune)
Helsedirektoratet vil få i oppdrag å videreutvikle veiledende materiell, samt utvikle opplegg for støtte til kommunene for å legge til rette for at rådgivende enheter for russaker kan ha flere funksjoner i det forebyggende arbeidet. Mulige funksjoner kan være knyttet til det forebyggende arbeidet, kontaktpunkt, eller samhandlingsaktør for andre relevante sektorer og aktører, herunder skolen konfliktrådene og kriminalomsorgen, politi og, pårørende mv. Arbeidet forutsetter samarbeid med andre relevante etater, kompetansesentre, bruker- og pårørendeorganisasjoner og kommunesektoren.
I forbindelse med Nasjonal helse- og samhandlingsplan (1) skal de lovregulerte koordineringsordningene gjennomgås for å se på hvordan de kan bli bedre innrettet. De rådgivende enhetenes eventuelle funksjon som mulig knutepunkt for koordinering og samhandling mellom aktører på rusfeltet kan også ses i sammenheng med dette arbeidet.
5.10 Ruskontrakt
Ruskontrakt er en tilnærming der det inngås en avtale mellom en som bruker ulovlige rusmidler og en offentlig instans. Avtalen innebærer at personen skal avstå fra bruk og dokumentere dette ved regelmessig rusmiddeltesting (ruskontroll). Kontraktene inngås i all hovedsak med unge mellom 15 og 18 år. Kontraktene ble opprinnelig brukt i et forsøk på å strukturere oppfølgingen av unge som var ilagt ruskontroll ved betinget påtaleunnlatelse i bruk og besittelsessaker, og gjennomført i et samarbeid mellom politiet og kommunene. Uttrykket kontrakt var i den sammenhengen misvisende da dette ikke var en avtale mellom to likeverdige parter med gjensidige rettigheter og plikter. Etter hvert ble også slike avtaler tilbudt unge på frivillig grunnlag. TIUR-modellen i Ringsaker kommune (se boks 5.9) og Tidlig Ute prosjektet i Bergen er eksempler på slike tiltak, som både fulgte opp ungdommer på frivillig grunnlag og som vilkår ved påtaleunnlatelse.
Boks 5.9 Tiur-modellen
TIUR-modellen (Tidlig Intervensjon – Unge og Rus) var et rusforebyggende tverrsektorielt tiltak i Ringsaker kommune som sprang ut av SLT-samarbeidet (samordning av lokale rus- og kriminalitetsforebyggende tiltak) i et samarbeid mellom kommunen og politiet. TIUR ble etablert i 2011 og ble et permanent tiltak fra 2014. Tiltaket er et eksempel på et tverrsektorielt forebyggende arbeid der aktørene utviklet gode rutiner og prosesser for samarbeid.
Faste rutiner i TIUR var avdekking og kartlegging av bruk av narkotika, oppfølging av den enkelt unge med samtaler, urinprøvekontroll hos politi eller helsesykepleier og gjennomføring av en avslutningssamtale.
I 2019 var det 79 ungdommer som ble fulgte opp gjennom TIUR, i all hovedsak unge gutter. Halvparten hadde deltakelse i tiltaket som vilkår for påtaleunnlatelse for mindre alvorlige narkotikaovertredelser. Evalueringen vurderte at tiltaket var en tilnærming som kan motivere ungdom til å ta bedre valg for eget liv (216). Erfaringen var likevel at ungdommer med lavest problembyrde «lyktes» best i tiltaket. Samtaletilbud og andre tilbud om individuell oppfølging ble oppfattet som positivt. Evalueringen problematiserte i liten grad rutinemessig bruk av urinprøvekontroller.
I dag er hovedmålet til TIUR «å styrke arbeidet med avdekking, tidlig innsats og oppfølging av ungdom som står i fare for å utvikle problemer knyttet til rus og kriminalitet. Kommunens og politiets virkemidler benyttes i en helhetlig tilnærming gjennom rask reaksjon, tverrfaglig samarbeid og individtilpassede tiltak» (217).
Det er i denne sammenhengen viktig å skille mellom ruskontrakt som vilkår ved betinget påtaleunnlatelse, og (frivillig) ruskontrakt som del av en helse- og sosialfaglig oppfølging, derfor brukes her rusmiddeltesting i helsesammenheng og ruskontroll i straffesak. Det er også viktig å understreke at ruskontrakt ikke utelukkende har handlet om testing for bruk av ulovlige rusmidler, men også ulike former for hjelp og oppfølging.
Ved frivillig ruskontrakt foreligger det ikke en trussel om straffereaksjon ved brudd på kontrakten. Kontrakten kan i prinsippet når som helst brytes av partene, men brudd på en frivillig inngått avtale, avhengig av avtalens innhold, kan også medføre negative konsekvenser, for eksempel bortfall av goder. Flere instanser, herunder Kommuneadvokaten i Oslo kommune (218) og Norges institusjon for menneskerettigheter (NIM) (119), har pekt på at dette er problematisk, fordi det ikke finnes et hjemmelsgrunnlag for å opprette slike avtaler og ved at det ilegges negative sanksjoner ved brudd på avtalen.
Frivillig ruskontrakt blir først og fremst omtalt som et forebyggende tiltak for unge med bekymringsfull bruk av ulovlige rusmidler. Det er ikke uvanlig at en slik avtale inngås ut fra foreldres bekymring for den unges rusmiddelbruk. For de unge som inngår slike avtaler, er gjenopprettelse av tillit mellom ungdommen selv og foreldrene et ofte uttrykt motiv.
Kunnskapsgrunnlaget for å kunne fastslå om frivillig eller tvungen ruskontrakt har effekt på framtidig rusmiddelbruk eller rusmiddelproblem, er mangelfullt.
Selv om det ikke foreligger effektevalueringer av ruskontrakter, har likevel bruken av slike blitt vurdert i ulike rapporter og forskningsprosjekter. Funn fra noen av disse undersøkelsene viser at det ikke har vært en enhetlig praksis rundt bruk av ordningen, og det er funnet stor variasjon i innretning av ruskontrakter (219).
En undersøkelse har funnet at unge personer som har begått en narkotikaforbrytelse, sjeldnere blir registrert med nye lovbrudd når de får helse- og sosialfaglig oppfølging med ruskontroll i stedet for bøter (220). Oppfølgingen kunne imidlertid oppleves som inngripende og langvarig. Det var også få som sluttet å bruke rusmidler etter endt ruskontrakt, men tiltaket gav mulighet til å gjenopprette tillit til familiemedlemmer og samfunnet for øvrig.Denne studien omhandlet imidlertid kun ruskontrakt under gjennomføring av alternative straffereaksjoner for ungdom, ikke frivillige avtaler (220).
Selv om det ikke foreligger oversikt over antall ruskontrakter, er det kjent at bruken har gått betydelig ned. Oslo kommune vedtok i 2022 opphør av frivillige ruskontrakter, blant annet på grunn av manglende kunnskapsgrunnlag.
Helsedirektoratet fikk i 2024 i oppdrag å innhente data om ruskontroll som vilkår for betinget påtaleunnlatelse ved de rådgivende enhetene for russaker og samtidig etterspørre kommunenes bruk av frivillig kontrakt. Undersøkelsen viser at det kun er 36 kommuner som benytter dette virkemiddelet overfor ungdom på frivillig grunnlag.
Regjeringen er opptatt av å finne gode virkemidler for å forhindre og forebygge at barn og unge bruker ulovlige rusmidler.
Frivillig avtale som omfatter testing for rusmiddelbruk synes ikke lenger å være et tiltak som benyttes i kommunene i særlig grad. Regjeringen er opptatt av å finne gode virkemidler for å oppnå målet om at barn og unge ikke skal brukte narkotika. Det handler om å komme raskt inn med hjelpetiltak og med forholdsmessige reaksjoner der det handler om overtredelse av forbudet mot bruk av narkotika. Regjeringen mener strukturerte psykososiale oppfølgingstilbud som tilbys i form av ungdomskontrakter kan være et godt virkemiddel for mange unge.
Det har vært uttrykt usikkerhet om regelverk knyttet til testing for bruk av rusmidler. Det dras her et skille mellom prøver som tas for medisinske formål og prøver som tas for kontrollformål. Dersom en pasient oppsøker sin lege eller annet helsepersonell med et rusmiddelproblem og ber om å levere urinprøver eller spyttprøver, så vil slike prøver kunne være en del av et medisinskfaglig behandlingsopplegg. Det vurderes ikke at det behov for en særskilt regulering av dette. Der rusmiddelprøver vurderes som en del av en helsefaglig oppfølging av barn under 16 år, kan foreldrene samtykke til helsehjelp. Det understrekes likevel at barn og unge har rett til medvirkning etter pasient- og brukerrettighetsloven, jf. §§ 3-1, og 4-1 (221). Helsetjenesten kan ikke gjennomføre slik prøvetaking av barnet med tvang.
Om rusmiddeltesting bør inngå i et frivillig behandlingsopplegg vil bero på en medisinsk- og helsefaglig vurdering. Det vil ikke være formålstjenlig å pålegge den kommunale helse- og omsorgstjenesten, eller helsepersonell for øvrig, å tilby rusmiddeltesting på generelt grunnlag. Innenfor en samtykkebasert helse- og omsorgtjeneste vil det heller ikke være anledning til å pålegge pasienten rusmiddeltesting som en del av, eller som forutsetning for, annen behandling/oppfølging, om det ikke følger av gjeldende lov og forskrift.
Rusmiddeltesting kan også ilegges som særvilkår etter straffeloven § 37, bokstav d (195), ved betinget påtaleunnlatelse og gjennomføres i de rådgivende for russaker, jf. helse- og omsorgtjenesteloven § 3-9 b (168). I straffesporet er rusmiddeltesting imidlertid ikke en helsefaglig intervensjon, men er tenkt som kontroll av overtreder (ruskontroll) og som forebyggende tiltak med normativ funksjon (individuell- og allmennpreventiv effekt). Med det har målgruppen som helhet ikke nødvendigvis en bruk av ulovlige rusmidler som krever behandling eller annen helsefaglig oppfølging. Likevel er det av betydning at unge som ilegges ruskontroll som vilkår ved betinget påtaleunnlatelse, også får tilbud om systematisk oppfølging ved behov. I oppdraget til Helsedirektoratet om veiledende materiell for rådgivende enheter for russaker, se omtale i kapittel 5.9, skal systematisk og tilrettelagt oppfølging av unge som er ilagt oppmøteplikt og ruskontroll som særvilkår inngå. Kommunene må imidlertid stå fritt til å organisere sine tjenestetilbud basert på lokale forutsetninger og behov.
Regjeringen vil prioritere å understøtte etablering og utvikling av og samtykkebaserte tilbud som kan gi psykososial støtte, bistand til å følge opp skole, arbeid, aktiviteter, bolig og sosiale relasjoner, også for unge med rusmiddelproblemer. I den sammenheng vises det til satsingen på oppsøkende virksomhet, lavterskel psykisk helsetilbud og forsøk med integrerte tjenester for unge (49), som også omfatter unge med rusmiddelproblemer. Slike tilbud må også ses i sammenheng med grepene i strategien for å styrke laget rundt barn og unge og Ungdomsgarantien (222).5
6 Fremme bruker-, pasient- og pårørendeperspektivet
6.1 Bakgrunn
Bruker-, pasient- og pårørendemedvirkning er en lovpålagt rettighet i helse- og omsorgstjenestene. I denne sammenhengen brukes utrykkene pårørende og familie delvis synonymt. Medvirkning gir grunnlag for eierskap, deltakelse og motivasjon i egen behandling og et bedre tilpasset og hensiktsmessig tilbud. Medvirkning i egen behandling forbedrer også relasjonen mellom pasient og behandler, som er en viktig faktor for vellykket behandling.
Det har vært en positiv utvikling av tiltak og organisering for å tilrettelegge for bedre medvirkning og samarbeid med brukerne og deres pårørende. Likevel opplever fremdeles mange pasienter og brukere og deres pårørende at de ikke i tilstrekkelig grad har innflytelse på behandlingen, eller mulighet til å medvirke i å forme og utvikle tjenestetilbudet.
Familien, barn og partnere til personer med rusmiddelproblemer kan ha en hverdag preget av bekymringer og belastninger over tid, og ofte også en opplevelse av skam og manglende forståelse fra samfunnet rundt. Vanlige belastninger er bekymring for den som ruser seg, høyt stressnivå og ulike konflikter. Pårørende til personer med rusmiddelproblemer kjenner ofte personen godt, men er ikke alltid i posisjon til å hjelpe, noe som i seg selv kan være en belastning (223). Unge pårørende vurderer sin psykiske helse som dårligere enn ungdom generelt, de opplever mye stress, og de vurderer sjansen for å få et godt og lykkelig liv som dårligere enn for andre ungdommer (224). Pårørende til personer med rusmiddelproblemer har forhøyet risiko for fysiske og psykiske helseutfordringer og utvikling av egne rusmiddelproblemer. De har også høyere risiko for å bli utsatt for vold og traumer og for å bli påført stress og utfordringer i skole, familie- og hverdagsliv (225).
Det finnes mye kunnskap om betydningen av at pårørende involveres og mottar støtte, og spesielt om barn og unge som er pårørende til personer med psykiske helse- og/eller rusmiddelutfordringer (225). Likevel er det stor variasjon i hvilken grad pårørende selv opplever å bli involvert som samarbeidspartner og ressurs rundt behandling og oppfølging av personene de er pårørende til (226).
Fra 2014 har det vært et krav om brukermedvirkning i helseforskningen. Det skal bedre forskningens kvalitet og relevans, og forskningsresultater får større betydning og tas raskere i bruk når de oppleves som nyttige for brukere, pasienter og pårørende. Det kan også bidra til at brukerens og pasientens perspektiv, erfaringer og behov blir bedre reflektert i forskningen (227). Involvering av bruker-, pasient- og pårørendeerfaringer gir ny kunnskap om svakheter og beskrivelser av mangelfull hjelp innen tjenestene (228).
Brukere, pasienter og pårørende trenger å bli lyttet til, få ta valg i samråd med behandler om hvilke tiltak som skal settes i verk, og få nødvendig informasjon så de kan bruke egne ressurser for å mestre hverdagen med sykdom. Videre forutsetter medvirkning også at tjenestene organiseres på en måte som ivaretar helheten i brukerens, pasientens og pårørendes liv. For brukere, pasienter og pårørende med annen språklig eller kulturell bakgrunn er det særlig viktig med tilrettelagt informasjon. Dette favner blant annet personer med samisk bakgrunn og personer med innvandrerbakgrunn (229).
Boks 6.1 Resultatmål
brukere og pasienter deltar aktivt og har økt innflytelse på behandling som gis
ansatte og ledere i tjenestene har økt kunnskap og legger til rette for bruker- og pårørendemedvirkning
økt involvering, veiledning og oppfølging av pårørende og barn som pårørende i henhold til faglige anbefalinger og bedre familietilnærming i tjenestene
6.1.1 Regjeringen vil
implementere nye nasjonale faglige råd for bruker-, pasient- og pårørendemedvirkning
legge til rette for systematisk bruk av tilbakemeldingsverktøy for måling av pasienters og pårørendes erfaring med og nytte av behandlingen
tilrettelegge for mer familie- og pårørendeorientert tilnærming gjennom å:
implementere pårørendeavtaler i tjenestene
vurdere å innføre krav om pårørende med erfaringskompetanse på systemnivå for å fremme pårørendeinvolvering og familiestøtte i helse og omsorgstjenesten
vurdere å forskriftsfeste rett til refusjon av reiseutgifter for barn som pårørende, som en del av en helhetlig og effektiv finansiering av familiearbeid
tilrettelegge for informasjonsutveksling om familierettede tiltak mellom tjenester
6.2 Personer med egenerfaring i tjenestene
Bruk av ansatte med egen erfaring kan være en effektiv måte å få til bedre bruker- og pårørendeinvolvering på i tjenestene. Erfaringskonsulenter kan også bidra til mindre stigmatisering og redusere fordommer.
Erfaringssentrum, som er en nasjonal bruker- og interesseorganisasjon for erfaringskonsulenter, definerer erfaringskonsulent som: «[…] en person som er ansatt i en velferdstjeneste på bakgrunn av sin egenerfaring som bruker eller pasient.» (230).
Erfaringskonsulentene er aller mest benyttet innenfor psykisk helse- og rusmiddelfeltet i Norge, men også andre deler av velferdstjenestene begynner å få en forståelse for den merverdien som tilføres av mennesker med egenerfaring og som selv arbeider i tjenestene. I Norge er det ansatt erfaringskonsulenter i kommunale tjenester, i arbeids- og velferdsforvaltningen (NAV) og i spesialisthelsetjenesten, se nærmere om erfaringskonsulenter i kapittel 10.4.1.
Medarbeidere med egenerfaring bidrar til at pasientenes og brukernes stemmer og perspektiver i større grad blir hørt ved å vektlegge tilnærminger som fremmer livskvalitet og myndiggjøring hos pasienter og brukere (231). For pasientene, brukerne og pårørende kan andres erfaringer bidra til bedring av egen psykiske helse og styrke opplevelsen av håp, mestring og bedre livskvalitet. Dette er viktige momenter i menneskers liv som gir bedre effekt av helsehjelpen som gis.
6.3 Nye nasjonale faglige råd for bruker- og pårørendemedvirkning
Helsedirektoratet har i samarbeid med representanter fra bruker- og pårørendeorganisasjoner, erfaringskonsulenter og tjenestene startet et arbeid med å utvikle nasjonale faglige råd for bruker- og pårørendemedvirkning i rus- og psykisk helsefeltet. Rådene skal bidra til økt pasient- og brukermedvirkning i alle deler av den kommunale helse- og omsorgstjenesten og i spesialisthelsetjenester som yter tilbud til personer med rusmiddel- og/eller psykiske helseutfordringer.
På sikt skal rådene videreutvikles til også å omfatte bruker-, pasient- og pårørendemedvirkning i hele helse- og omsorgssektoren. Dette arbeidet har ført til en klargjøring og tydeligere definisjon av ulike brukermedvirkeres roller og funksjoner.
Tjenestene er ofte ikke klar over forskjellene mellom bruker- og pårørendeorganisasjoner, brukerstyrte sentre, erfaringskonsulenter, likeperson og andre som representerer pasient-/brukerstemmen. Det er et mål med rådene at de skal bidra til en felles forståelse av hvordan tjenestene kan nyttiggjøre seg brukerkunnskapen fra de ulike aktørene på en best mulig måte. I tillegg skal rådene bidra til å øke bruker-, pasient- og pårørendemedvirkning og involvering på individ-, tjeneste- og systemnivå innen rus- og psykisk helsefeltet, redusere uønsket variasjon i medvirkning og sikre god kompetanse og kvalitet i tjenestene. I tilknytning til utviklingen av de faglige rådene er det gjennomført en kartlegging av hva som fremmer brukermedvirkning, og hva som finnes av kvalitativ forskning om bruker- og pårørendemedvirkning innenfor psykisk helse og rusmiddelfeltet. Målet med kunnskapsoppsummeringen var å definere kunnskapshull og være et grunnlag for kunnskapsbaserte prioriteringer for videre forskning (232). De nasjonale faglige rådene for bruker- og pårørendemedvirkning har vært på høring og er planlagt lansert i 2024.
6.4 Systematisk evaluering og tilbakemelding
Brukererfaringer har vist at evaluering av rutinemessig innhenting av tilbakemeldinger kan gjøre det lettere å samhandle om mål, planlegge behandlingen og styrke brukerinvolvering. Derfor er dette et viktig mål i det nasjonale pasientforløpet for behandling av rusmiddellidelser. Gjennom bruk av tilbakemeldingsverktøy svarer de som mottar hjelp, rutinemessig på spørsmål om egen opplevelse av endringer og nytten av hjelpen. Bruk av feedbackverktøy kan bidra til bedre behandlingsallianse og mer individuelt tilpasset behandling (233). Ifølge rapportering fra kommunene er det 110 kommuner/bydeler som svarer at de har benyttet ulike typer av tilbakemeldingsverktøy (214). I en nylig gjennomført pasientundersøkelse framkommer det at opptil 70 prosent har gitt muntlig tilbakemelding på behandlingen de har fått, men det er bare om lag 15 prosent som oppgir at de har gitt tilbakemelding skriftlig eller digitalt (234). Dette indikerer at det er behov for å innføre og tilrettelegge bedre når det gjelder systematisk evaluering og tilbakemelding på behandlingen som gis. Kommuner og helseforetak skal ha systemer for å innhente pasienters, brukeres og pårørendes erfaringer og synspunkter og for å bruke erfaringene i forbedringsarbeidet.
Boks 6.2 Tilbakemeldingsverktøy
Tilbakemeldingsverktøy (feedbackverktøy) er et virkemiddel for bedre pasient- og brukermedvirkning. Slike verktøy kan identifisere behandling som ikke er nyttig, og i verste fall skadelig, og kan bidra til å hindre drop-out fra behandling for rusmiddellidelser ved å bedre alliansen mellom pasient og behandler.
6.5 Familierettede tiltak
Helse- og omsorgstjenestene skal sørge for opplæring, veiledning og støttetilbud til pårørende (235). Tjenestene skal ha systemer og rutiner som legger til rette for løpende informasjon, og tilrettelagt og tett dialog med pårørende.
Anbefalt praksis for pårørendesamarbeid er i varierende grad tatt i bruk, og det grunnleggende familiesamarbeidet er mangelfullt. Ansvaret for pårørendeinvolvering og samarbeid med familien er ofte ikke nedfelt i prosedyrer, men overlatt til den enkelte helsearbeiders initiativ og kompetanse.
Gode tilbud til pårørende og barn som pårørende kan forebygge framtidig uhelse og behov for mer omfattende helsehjelp. Belastninger og traumer i barndommen er for eksempel assosiert med framtidig skadelig bruk av rusmidler (236). Dette understreker både betydningen av bevisstheten om traumer som utgangspunkt for problemutvikling og behovet for forebygging, god behandling og oppfølging.
Å legge familieperspektivet til grunn for tiltak og tjenester kan bidra til at barn og unge som pårørende og deres pårørende i større grad blir ivaretatt og involvert av tjenestene. Ifølge en nylig publisert kunnskapsoppsummering kan det være avgjørende at personell snakker med barn og unge om deres erfaringer, og gir støtte og forklaringer til barn og unge som pårørende når de har en forelder som har rusmiddelproblemer og/eller psykisk sykdom (237). Forskning viser også at samarbeid med pårørende og familien kan bedre pårørendes helse, føre til færre tilbakefall for pasienten, bedre medisinering, færre sykehusinnleggelser og mindre belastning på helse- og omsorgstjenesten (238).
Forskning understreker viktigheten av familieinvolvering for å redusere tilbakefall for pasienter og brukere, og belastninger på pårørende og barn som pårørende (225). For å unngå svikt og avvik i arbeidet med pårørende og barn som pårørende, vil tilrettelegging av en mer familieorientert tilnærming i tjenestene kunne bidra til bedre involvering og oppfølging av pårørende og barn som pårørende.
Det er i dag økende oppmerksomhet rettet mot å gjøre tjenestene mer familieorienterte, men det er behov for noen strukturelle grep som tilrettelegger for mer familieinvolvering i tjenestene. Tjenestene er ofte ikke godt nok tilrettelagt for inkludering og samarbeid med familien ved tidlig intervensjon, behandling og oppfølging. Det er derfor nødvendig å vurdere mer effektive finansieringsløsninger slik at dette understøtter tjenestene til å kunne jobbe mer helhetlig med familien, der dette er mest hensiktsmessig.
Det er i liten grad tilrettelagt for å dokumentere arbeid og intervensjoner som gjøres med pårørende og barn som pårørende, og dette bidrar til at det kan forekomme svikt i formidling av informasjon mellom tjenestene. Forskningsprosjektet Bedre pårørendesamarbeid fant at faglige anbefalinger om familiefokusert behandling i liten grad var implementert (239). Gjennom prosjektet identifiserte de ulike barrierer der blant annet manglende finansiering av familiearbeid var en av de viktigste barrierene for at familiefokusert behandling ikke ble tatt i bruk. Anvendelse av og manglende kunnskap om taushetsplikten er også en barriere. I tillegg er det viktig med opplæring i familiepsykoedukasjon til ansatte, etablere rutiner for dette og sikre at personell får kartlagt behov og ønske om, og ikke minst gjennomfører, familieinvolvering i praksis (238).
Mangelen på implementering og tilrettelagte rammer medfører at involvering av familien kan bli tilfeldig og lite systematisk, noe som ofte resulterer i svikt og avvik, og et dårligere og mindre helhetlig tjenestetilbud.
Videre er det utviklet flere opplæringsprogrammer som viser tjenestene hvordan de kan jobbe godt med familieinvolvering (240, 241).
6.5.1 Pårørendeavtaler
Helsedirektoratet har utarbeidet samarbeidsverktøyet pårørendeavtaler som har som formål å bidra til bedre pårørendemedvirkning, bedre informasjon og mer forutsigbarhet for pårørende med særskilt tyngende omsorgsoppgaver. Pårørende til pasienter og brukere med rusmiddel- eller psykiske helseproblemer har ikke vært en gruppe som har ligget til grunn for dette arbeidet. Det står likevel ikke i veien for at verktøyet kan brukes til pårørende av pasienter med psykiske helse- eller rusmiddelproblemer.
Pårørendeavtalene kan være med på å avklare roller og forventninger, og systematisere dialogen mellom helse- og omsorgstjenestene og pårørende. Samarbeidsverktøyet er innarbeidet i pårørendeveilederen og Helsedirektoratet har utarbeidet opplæringsmateriell som kommunene kan ta i bruk. Pårørendeveilederen ble ferdig oppdatert i 2024 og vektlegger blant annet familiefokusert tilnærming (235).
Videre er det utviklet praktiske samtaleverktøy og opplæringskurs som kan være en støtte i det daglige arbeidet i kommuner og spesialisthelsetjenesten i arbeidet med barn som pårørende (242).
6.6 Bruker-, pasient- og pårørendeundersøkelser
Fra 2024 har Helsedirektoratet det nasjonale ansvaret for å gjennomføre bruker-, pasient- og pårørendeundersøkelser. Regelmessig gjennomføring av slike undersøkelser gir viktig informasjon både til tjenesteyter og til myndigheter om både kvaliteten på tjenesten som ytes, og hvordan den oppleves. Helsedirektoratet har derfor fått i oppdrag å utarbeide utkast til helhetlig plan for gjennomføring av brukererfaringsundersøkelser i den kommunale helse- og omsorgstjenesten og i spesialisthelsetjenesten. For å bidra til at resultater fra undersøkelsen blir benyttet til forbedring av tjenestetilbudet, skal Helsedirektoratet i samarbeid med Folkehelseinstituttet utrede modeller for systematisk oppfølging av bruker-, pasient- og pårørendeundersøkelser slik at erfaringene kommer til nytte i utviklingen av helse- og omsorgstjenesten.
Kompetansesenter rus Midt-Norge (KORUS Midt) gjennomfører på vegne av Helsedirektoratet hvert andre år kartlegging av brukererfaringer blant personer med rusmiddelproblemer som mottar kommunale tjenester i et utvalg av norske kommuner. Oppdraget var opprinnelig en del av det samlede evalueringsprogrammet for opptrappingsplanen for rusfeltet (Prop. 15 S (2015–2016). Brukertilfredshetsundersøkelsen har pågått over fire år og ble gjennomført i 2017, 2019 og 2021 (243). Resultatene fra undersøkelsen i 2023 viser at det er små endringer over tid, og brukerne oppgir i hovedsak å være fornøyd med tjenestene de får, og med tjenesteyterne. Det er forbedringspotensial knyttet til hjelp for psykiske vansker, bistand til praktiske gjøremål, økonomi, bolig og deltagelse i arbeid og meningsfull aktivitet (244).
Folkehelseinstituttet har gjennomført kontinuerlige, elektroniske målinger av bruker- og pasienterfaringer med døgnopphold i psykisk helsevern og TSB (245). Per januar 2022 har 3000 pasienter delt sine erfaringer med døgnopphold i TSB. 39 prosent beskriver egen psykiske helse som relativt dårlig. I alt 79,2 prosent svarer at de har svært stort eller stort utbytte av behandlingen ved institusjonen. 36 prosent svarer at institusjonen ikke eller i liten grad har forberedt dem på tiden etter utskrivning. Av de som tidligere har fått hjelp fra kommunen, svarer 59 prosent at hjelpen ikke i det hele tatt, i liten grad eller i noen grad har vært tilfredsstillende, og 67 prosent svarer det samme om oppfølging etter tidligere innleggelser. Fastlege og ruskonsulent oppgis som de viktigste instansene når pasientene er skrevet ut. Det er særlig samarbeidet med kommunene og forberedelse av tiden etter utskrivning som beskrives som utfordrende (245).
I 2023 ble det gjennomført en ny stor bruker- og pasientundersøkelse om hvordan brukere og pasienter opplever det polikliniske behandlingstilbudet i psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling (TSB) (234). Over 33 000 poliklinikkpasienter i psykisk helsevern, TSB og avtalespesialister svarte på undersøkelsen, hvorav 3199 i TSB. Blant pasienter i TSB som har svart, svarer 54 prosent at behandlingen hjelper i stor eller svært stor grad, mens 29 prosent svarer i noen grad. Alt i alt svarer 60 prosent av pasientene i TSB at de i stor eller svært stor grad er fornøyd med behandlingen, mens 24 prosent svarer i noen grad. Analyser viser videre at pasienter med større utfordringer i mindre grad opplever at behandlingen hjelper. Pasienter med lengre varighet i behandling og pasienter med flere koordineringstiltak rapporterer om større utbytte og tilfredshet. God behandlerrelasjon betyr aller mest for utbytte og tilfredshet.
7 Tjenestetilbud i kommunene
7.1 Bakgrunn
Kommunene skal tilby helse-, omsorgs-, og andre velferdstjenester til personer med rusmiddelproblemer som til den øvrige befolkningen. Oppfølging av personer med rusmiddelproblemer er et tverrsektorielt ansvar der også arbeids- og velferdsforvaltningen (NAV) og barnevernstjenesten er viktige aktører. Ideell og frivillig sektor er også viktige bidragsytere og samarbeidspartnere.
De fleste kommuner har psykisk helse- og rustjenester med god kompetanse til å hjelpe personer med rusmiddelproblemer. Det er imidlertid ikke alltid åpenbart, verken for brukere eller personell i andre tjenester i kommunen, hvordan slike tjenestetilbud henger sammen med de øvrige tjenestene. Flere kommuner rapporterer for eksempel at kommunalt psykisk helse- og rusarbeid ikke er godt nok kjent av fastlegene (127).
Personer med rusmiddellidelser har ofte behov for samtidig og integrert behandling av sine sammensatte lidelser. Et fragmentert tilbud gir mindre helhetlige og sammenhengende tjenester til målgruppen. En slik organisering kan også være lite effektiv, faglig lite hensiktsmessig og på sikt ikke bærekraftig. Det kan underminere at de ordinære tjenestene opparbeider seg kompetanse om rusmiddelbruk, og dermed også bidra til å opprettholde stigma og negative holdninger overfor brukergruppen.
Mange personer med rusmiddelproblemer har levekårsutfordringer og mangler en mer aktiv og meningsfull tilværelse. Både på rusmiddel- og psykisk helseområdet er det forhold som ligger utenfor helsetjenestens ansvarsområde som har stor betydning for pasienter og brukeres livskvalitet som familie og sosiale relasjoner, bolig, økonomi, utdanning, arbeid og aktivitet mv. I tillegg til bedre samhandling mellom ulike deler av helse- og omsorgstjenesten er det nødvendig med en bred tverrsektoriell innsats, koordinering og samhandling mellom helsesektoren og andre deler av forvaltningen for å få bedre effekt av den helsehjelpen som ytes, og redusere sosial ulikhet i helse. Det er også nødvendig med økt oppmerksomhet på oppfølging etter behandling knyttet til arbeid, aktivitet og sosialt nettverk.
Boks 7.1 Resultatmål
økt tilgang til tverrsektoriell oppfølging
økt deltakelse i arbeid eller annen meningsfull aktivitet
Kommunene har mange faglige ressurser å spille på i behandling og oppfølging av personer med rusmiddelproblemer: fastlege, psykolog, arbeids- og velferdsforvaltningen (NAV), psykisk helse- og rustjenester og øvrig helse- og omsorgstjeneste, frisklivsentraler med mer. Samarbeid og samhandling mellom instansene i en tverrfaglig og helhetlig tilnærming øker sjansene for at problemene reduseres eller ikke forverres. Ved langvarige og mer alvorlige rusmiddellidelser er det viktig at kommunene og spesialisthelsetjenesten samarbeider, slik at det gis tilgjengelige tjenester i helhetlige og sammenhengende forløp (246).
Over flere år har det vært statlige satsinger, herunder to opptrappingsplaner,6 som har bidratt til å styrke kapasitet, kvalitet og kompetanse i kommunalt rusarbeid. Samtidig er det stor variasjon i den kommunale innsatsen (31, 214). Det er også stor variasjon i kommunene når det gjelder omfang av rusmiddelproblematikk, utfordringer og tjenestebehov hos personer med rusmiddelproblemer. Andelen personer med rusmiddelproblemer i større kommuner er ikke alltid høyere enn i mindre kommuner, men utfordringene kan arte seg ulikt (247). Det brukes for eksempel mer ulovlige rusmidler i byene, og det kan oppstå større miljøer med brukere som har omfattende levekårsutfordringer og samsykelighet.
7.1.1 Tilgjengelige og bærekraftige tjenester
Gapet mellom tilgjengelige ressurser og behovet for helsetjenester vil fortsette å øke. Dette gjelder også helse- og omsorgstjenester til personer med rusmiddelproblemer. Norge går inn i en varig samfunnsendring med en høyere andel eldre i befolkningen. Gruppen over 80 år vil øke med over 250 000 personer mellom 2020 og 2040 (248). Samtidig bremses veksten i tilgjengelig arbeidskraft før den stopper mot midten av 2030-tallet (249).
Regjeringen deler Helsepersonellkommisjonens analyse av et stramt arbeidsmarked for alle sektorer framover, og at helse- og omsorgstjenestenes andel av samfunnets totale arbeidsstyrke ikke vil kunne fortsette å øke vesentlig. Som følge av den demografiske utviklingen må det tas høyde for nye løsninger i sektoren.
Tjenestetilbudet til mennesker med rusmiddelproblemer bør baseres på alvorlighetsgrad og antatt varighet av et rusmiddelproblem hvor mildere og kortvarige problemer kan håndteres i kommunen, mens mer alvorlige problemer krever samarbeid med eller behandling i spesialisthelsetjenesten.7
Personell med helsefaglig kompetanse er en begrenset ressurs. Det vil derfor være nødvendig å trekke veksler på andre yrkesgrupper og sektorer, og det legges til grunn en tverrsektoriell tilnærming på alle deler av rusmiddelfeltet. Dette kan handle om hvordan andre yrkesgrupper og sektorer, særlig hvordan kompetanse og virkemidler i sosialtjenesten, kan inngå sammen med helse- og omsorgstjenestene og frivillige aktører i integrerte tjenestetilbud. Her er det også et potensial for å kunne benytte den ressursen som personer med brukererfaring utgjør, for eksempel erfaringskonsulenter mv.
7.1.2 Regjeringen vil
følge opp prioriteringsveilederen for psykisk helsevern for barn og unge, som anbefaler helsetjenesten å være særlig oppmerksom på sårbare grupper
styrke samarbeidet mellom barnevern og helseforetakene og kommunal helse- og omsorgstjeneste
bidra til bedre bruk av koordinator for personer med psykisk helse- og rusmiddelproblemer
be Helsedirektoratet vurdere hvordan det kan tilrettelegges for å sikre bedre kommunikasjon om pasienter med langvarig og sammensatte tjenestebehov, herunder ROP pasienter
understøtte tverrsektorielle, integrerte og ambulante tjenestetilbud i kommunene, der også frivillig og ideell sektor inngår
få flere i arbeid, aktivitet eller utdanning ved å
styrke tilgang til aktiviteter og arbeidsrettede tilbud, herunder Individuell jobbstøtte (IPS) i TSB og i kommunene til personer med rusmiddelproblemer
stimulere til at kommunene etablerer samarbeid mellom psykisk helse- og rustjenestene og arbeids- og velferdsforvaltningen (NAV) om tiltak for arbeidsinkludering, tilpasset personer med rusmiddelproblemer
vurdere endringer i relevante tilskuddsordninger for å styrke tilbud om meningsfull aktivitet for personer med psykisk helse- og rusmiddelproblemer
bygge videre på tidligere tverrsektorielt samarbeid om boligsosialt arbeid og utrede om det digitale fagsystemet Kobo kan videreutvikles for å sikre bedre prosesser og styrke samarbeidsstrukturer i sårbare overganger, etter døgnbehandling, løslatelse fra fengsel mv
utrede hvordan det kan stimuleres til etablering av tilrettelagte botilbud for ROP-pasienter
gjennomgå regelverket om reduksjon i folketrygdytelser under institusjonsopphold i TSB, blant annet for å sikre at ingen skal miste boligen sin på grunn av slik reduksjon
at tilskuddsmidler på psykisk helse- og rusmiddelfeltet skal benyttes mer målrettet og effektivt, samt innrettes på en måte som understøtter en helhetlig og sammenhengende utvikling på feltet
igangsette en helhetlig gjennomgang av tilskuddsordninger på psykisk helse- og rusfeltet som ivaretar hensyn til både søkere og brukere
ha god dialog med frivillig og ideell sektor om roller og oppgaveløsning mellom kommunene og frivillig sektor for best mulig samordning av offentlig og frivillig og ideell innsats på psykisk helse- og rusmiddelfeltet
7.2 Kommunale helse- og omsorgstjenester
7.2.1 Fastlege og tverrfaglige fastlegekontor
Enhver som er bosatt i en norsk kommune, har rett til å stå på liste hos en fastlege. I tidligere brukerplanrapporteringer8 framkommer det at fastlegen er den helse- og omsorgstjenesten som flest brukere med rusmiddelproblemer oppgir at de benytter mest (247). Kapasitet i allmennlegetjenesten vil derfor være viktig for at personer med rusmiddelproblemer, som andre innbyggere, skal motta nødvendig helsehjelp og for tilgjengelighet og kontinuitet i behandlerrelasjonen.
Fastlegen har ansvar for medisinskfaglig koordinering, henvisning til spesialisthelsetjenesten og kan være en viktig veiviser til andre kommunale tjenester for personer med rusmiddelproblemer. Fastlegen møter personer med risikofull bruk eller problembruk av rusmidler som ikke er kjent for eller oppsøker andre deler av tjenesteapparatet. I den årlige kartleggingen som SINTEF gjennomfører blant alle landets kommuner/bydeler, er det tilnærmet 90 prosent som oppgir at fastlegene er viktige i samarbeidet med spesialisthelsetjenesten (214). Det generelle bildet er at de aller fleste andre tjenesteutøverne i kommunene har et godt samarbeid med fastlegene. Likevel er det, basert på tidligere rapporteringer (127), et potensial for at fastlegene kan få en bedre oversikt over de aktuelle tjenestetilbudene til personer med rusmiddelproblemer.
Regjeringen har et pågående arbeid for blant annet å styrke kapasiteten i og rekruttering til allmennlegetjenesten. Dette er nødvendig for å sikre likeverdige og tilgjengelige tjenester for alle innbyggere og for å bedre samhandlingen innad i den kommunale helse- og omsorgstjenesten og med spesialisthelsetjenesten.
Forslag om endringer i organisering og finansiering i rapporten fra ekspertutvalget for allmennlegetjenesten, inkluderer tiltak for økt tverrfaglighet. I arbeidet med å styrke allmennlegetjenesten ønsker regjeringen å tilrettelegge for tverrfaglige fastlegekontorer med styrket ledelse. Teambasert arbeid og tverrfaglighet vil bidra til økt tilgjengelighet, større bredde i tilbudet, bedre samhandling med andre deler av tjenestene og riktig bruk av personellets kompetanse.
7.2.2 Psykisk helse- og rustjenester
Kommunene kan organisere sine tjenester slik de finner det formålstjenlig. Det er derfor variasjoner i organisering av tjenestetilbudet i kommunene. Mange kommuner har organisert egne psykisk helse- og rustjenester. I andre kommuner kan oppgavene være lagt til ulike enheter, som det lokale NAV-kontoret, som en del av eller samorganisert med kommunens psykiske helsetjeneste, eller det kan være del av hjemmetjenestene.
Tjenestetilbudet kan omfatte råd og veiledning, utredning og behandling og psykososial oppfølging, herunder sosial- og arbeidsrettet rehabilitering og plass i institusjon ved behov.
Kommunen har sentrale oppgaver i arbeidet med individuell plan (IP) og skal ha rutiner og prosedyrer for samhandling med spesialisthelsetjenesten om oppfølging under og etter opphold i behandlingsinstitusjoner i spesialisthelsetjenesten. Kommunale rustjenester er også ofte sentrale i oppfølgingen av pasienter i LAR. Sammen med andre velferdstjenester har den kommunale helse- og omsorgstjenesten medansvar for å bidra til tilbakeføring til samfunnet for innsatte i fengsel, som ofte kan ha rusmiddelproblemer.
Mange kommuner har også oppsøkende tjenester og skadereduserende tiltak som lavterskel helsetilbud og utdeling av brukerutstyr mv. Kommunene kan også opprette brukerrom for personer med alvorlige rusmiddelproblemer for overvåket og tryggere inntak av ulovlige rusmidler i henhold til brukerromsloven (250) og brukerromsforskriften (128).
Kommunalt rusarbeid må ta hensyn til at det kan være store variasjoner i den enkeltes rusmiddelproblemer og mestrings- og funksjonsnivå. Noen bruker mye rusmidler i kortere perioder, andre har langvarige rusmiddellidelser og kan ha omfattende psykiske og somatiske plager samt sosiale vansker med behov for bredt sammensatte tjenester.
7.2.3 Hjemmetjenester mv.
Helse- og omsorgstjenester som helsetjenester i hjemmet og personlig assistanse, praktisk bistand, opplæring og støttekontakt, er mange steder involvert i rusarbeidet. Dette kan blant annet handle om utlevering av LAR-medikamenter mv.
Selv om flere unge mottar helse- og omsorgtjenester i hjemmet, er det den eldre befolkningen som er den største mottakergruppen av slike tjenester. Helse- og omsorgspersonell erfarer at de mangler kunnskap og kompetanse for å avdekke og forebygge problematisk rusmiddelbruk hos eldre. Flere eldre vil i de kommende årene ha behov for kommunale tjenester, og flere eldre vil få problemer relatert til psykisk helse og/eller rusmiddelbruk. I 2023 rapporterte imidlertid 42 prosent av kommunene at de systematisk kartlegger de eldres alkoholvaner, en positiv økning fra 32 prosent i 2022 (214). Det er likevel relativt få kommuner som kartlegger behov for tjenester innen psykisk helse, eller som har dette som tema i forebyggende hjemmebesøk, og som gjennomfører kompetansehevende tiltak for sine ansatte (251).
7.2.4 Tjenester til barn og unge
Under gjennomføringen av opptrappingsplanen for psykisk helse skal det legges til rette for å styrke lavterskeltilbud til personer med psykisk helse- og rusmiddelproblemer i kommunene, som inkluderer lavterskeltilbud til barn og unge (49). Det skal også utredes og piloteres en integrert ungdomstjeneste. Dette innebærer at kommunen og spesialisthelsetjenesten skal samarbeide på ett nivå, der samarbeid med barnevern og Arbeids- og velferdsetaten vil være relevant. Dette vil også være viktige tjenestetilbud for barn og unge med rusmiddelproblemer. Skolehelsetjenesten og helsestasjon for ungdom (HFU) er et lavterskeltilbud som mange unge benytter seg av. Andre viktige tilbud for unge er fortsatt satsing på etablering av FACT ung og tilrettelegging for at Rask psykisk helsehjelp også inkluderer unge med rusmiddelproblemer. Nettsiden Ung.no er også en viktig informasjonskanal for ungdom.
Flere rapporter (252-254) og tilsyn (255) har avdekket alvorlig svikt og mangler i tjenestetilbudet til barn og unge med rusmiddelproblemer og tilbudene til barn og unge framstår ofte som fragmentert. Det er uklart hvor ansvaret ligger, og kvaliteten i tilbudene er ikke alltid god nok. Den tverrsektorielle og oppsøkende tilnærmingen er ofte mangelfull. Det er i mange tilfeller ikke lagt til rette for samarbeid mellom tjenesteytere. Dette kan ha som konsekvens at barn og unge ikke får helhetlige, koordinerte og forsvarlige tjenester. I 2022 styrket regjeringen tilskuddordningen til kommunalt rusarbeid med 20 millioner kroner for å bidra til at kommunene styrker oppsøkende virksomhet, som er en anbefalt tilnærming for å nå unge med potensielle rusmiddelproblemer (256). Se nærmere omtale i kapittel 5.8.
Ifølge Riksrevisjonen oppgir nesten 40 prosent av kommunene at behandlingstilbudet til unge med samtidige psykiske plager/lidelser og rusmiddelproblemer ikke er godt i deres kommune, og opptil 20 prosent av kommunene mangler et tilbud til ungdom med rusmiddelproblemer (253). Mangel på gode kunnskapsbaserte tjenestetilbud til barn og unge er også en tilbakevendende problemstilling knyttet til unge som gjennomfører alternative straffereaksjoner utenfor fengsel, en gruppe som ofte har rusmiddel- og psykiske helseproblemer.
Flere kommuner uttrykker bekymring for at de ikke i tilstrekkelig grad har tjenester som fanger opp unge med rusmiddelproblemer tidlig (31). Det er bekymring for ungdom som eksperimenterer med rusmidler, og for unge med en omfattende rusmiddelbruk som kommunene ikke kommer i kontakt med. Flere kommuner ønsker mer oppsøkende tjenester og flere lavterskeltilbud til unge. I evalueringen tok flere kommuner opp betydningen av rusmiddelkompetanse hos instanser som har kontakt med unge som følge av problemer med for eksempel et sted å bo eller økonomi. Mange som er i en utsatt posisjon for å utvikle et rusmiddelproblem, ikke bare unge, vil ikke nødvendigvis oppsøke kommunens rus- og psykisk helsetjeneste.
Kommunen skal etter helse- og omsorgstjenesteloven tilby helsefremmende og forebyggende tjenester, herunder helsetjeneste i skoler (skolehelsetjeneste) og helsestasjonstjeneste. For å ivareta formålet med tjenesten og for at tjenestene skal løse oppgavene sine på en forsvarlig måte, må tjenestene være lett tilgjengelige lavterskeltilbud for barn, ungdom og deres foreldre (257).
Når et barn eller en ungdom har rusmiddelproblemer, vil det ofte være behov for samarbeid med flere instanser. Komplekse utfordringer som går på tvers av ulike ansvarsområder, kalles gjerne gjenstridige problemer. Dette er samfunnsproblemer som er vanskelige å løse nettopp fordi de krever innsats som går på tvers av samfunnsområder og forvaltningsgrenser (258). Når ingen enkelt aktørs tiltak er tilstrekkelig og ingen tar eierskap til helheten i utfordringene barnet eller ungdommen har, finnes det en risiko for at barnet/ungdommen ikke får den hjelpen de behøver. Utfordringene kompliseres ytterligere av at de ulike tjenestene gjerne har ulik tilnærming og problemforståelse (259). Derfor vedtok regjeringen endringer i 14 velferdstjenestelover med virkning fra 1.august 2022. Her understrekes ansvaret og viktigheten av samarbeid, samordning, barnekoordinator og individuell plan (260). Det er utarbeidet en veileder som gir anbefalinger om hvordan tjenestene i større grad kan samarbeide om utsatte barn, herunder barn med rusmiddelproblematikk (259). Veilederen skal bidra til å øke kompetansen om psykisk helse-, rus- og voldstematikk innenfor og utenfor helse- og omsorgstjenestene.
Barnevern og helse
Barn i barnevernet har et større omfang av helseplager enn andre. Forskning viser at barn som mottar hjelp fra barnevernet, har høyere forekomst av psykiske vansker, rusmiddelproblemer, somatiske helseplager, tannhelseproblemer og seksuelle helseproblemer enn andre barn (261). Samhandling mellom helse- og omsorgstjenesten og barneverntjenesten er derfor av stor betydning for å yte helhetlige tjenestetilbud til barn og unge med rusmiddelproblemer samt til barn som pårørende av personer med rusmiddelproblemer.
Mange unge i barnevernet har samtidige psykiske plager eller lidelser og rusmiddelproblemer. I regjeringens opptrappingsplan for psykisk helse (2023–2033) framgår det at uavklart omsorgssituasjon eller rusmiddelproblematikk ikke skal være avslagsgrunn for psykisk helsehjelp. I Helsedirektoratets prioriteringsveileder om psykisk helsevern for barn og unge, står det at spesialisthelsetjenesten skal ha en spesiell oppmerksomhet overfor sårbare grupper som har økt risiko for å utvikle psykiske vansker og lidelser, som barn og unge med tiltak fra barnevernet. Regjeringen ønsker å følge opp prioriteringsveilederen for psykisk helsevern for barn og unge som anbefaler helsetjenesten å være særlig oppmerksomme på sårbare grupper, som barn i barnevernets omsorg.
Barnevernreformen trådte i kraft i 2022 og ga kommunene et større ansvar for barnevernet, både faglig og økonomisk. Et av målene med reformen er at kommunene skal styrke arbeidet med tidlig innsats og forebygging i hele oppvekstsektoren (262). Bedre samhandling med andre kommunale tjenester vil være sentralt for å oppnå formålet med reformen, og det er en rekke pågående tverrsektorielle arbeider som skal samordne og forbedre innsatsen overfor utsatte barn og unge. Det er et potensial for bedre samhandling mellom barnevernet og øvrige kommunale tjenestetilbud. Kun 35 prosent av psykisk helse- og rustjenestene i kommunene oppgir at de i stor eller svært stor grad samarbeider med barnevernstjenesten (214).
Nasjonalt forløp for barnevern er «grunnmuren» i helsesatsingen i barnevernet (263). Dette kan tilbys alle barn som er i kontakt med barnevernet dersom det er indikasjon på at de kan ha behov for helsehjelp. Det er utviklet kriterier som barnevernstjenesten skal bruke for å vurdere om det er behov for å starte forløpet, og det er presisert at det skal være lav terskel for å starte forløpet. Forløpet skal sikre at barn i barnevernet får kartlagt sine behov, og får nødvendig helsehjelp når kartleggingen viser at det er behov for det. Forløpet beskriver ansvar, oppgaver og samarbeid mellom den kommunale barnevernstjenesten, kommunal helse- og omsorgstjeneste, den fylkeskommunale tannhelsetjenesten og spesialisthelsetjenesten for barn og unge.
For barn som skal flyttes ut av hjemmet, er det under etablering tverrfaglige helsekartleggingsteam med spesialisert personell i tillegg til barnevernfaglig kompetanse. Formålet er å skaffe barnevernstjenesten og nye omsorgspersoner tilstrekkelig informasjon om barnets hjelpe- og helsebehov, slik at barnet kan få riktig oppfølging ved valg av plasseringssted og i videre oppfølging i barnevernet og i helsetjenesten.
Det er etablert to funksjoner som skal forenkle samarbeidet mellom barnevernsinstitusjoner og spesialisthelsetjenesten: helseansvarlig ved alle barnevernsinstitusjoner og barnevernansvarlig innen psykisk helsevern barn og unge i de regionale helseforetakene.
For å bidra til at barn i barnevernsinstitusjon får bedre tilgang på helsehjelp, fikk de regionale helseforetakene i 2024 i oppdrag å planlegge for at alle barnevernsinstitusjoner er tilknyttet et ambulant spesialisthelsetjenesteteam forankret i psykisk helsevern for barn og unge, med kompetanse innen psykisk helse og rusmiddellidelser. I tillegg til å tilby helsehjelp til barn og unge i barnevernsinstitusjonene, legges det opp til at teamene skal gi nødvendig veiledning til personellet ved institusjonene. Av oppdraget framgår det at teamene på egnet måte bør knytte til seg relevant personell fra kommunal helse- og omsorgstjeneste, og bygge på erfaringer med ambulante tjenester som FACT ung.
Barnevernsinstitusjonsutvalget la i 2023 fram et helhetlig forslag til framtidens institusjonsbarnevern (264). Utvalget har en bred omtale av rusmiddelproblematikk i barnevernet. Regjeringen har lagt fram en strategi som viser en ny retning for barnevernets institusjonstilbud og en ny innretning av institusjonsstrukturen og ansvarsfordeling (265). Regjeringen jobber også for en bedre innretning av tverrfaglig helsekartlegging, og som det framgår av strategi for barnevernets institusjonstilbud planlegges det for en overføring av ansvar og ressurser fra Bufetat til helsesektoren. De økonomiske, administrative, juridiske og personellmessige konsekvensene av overføring skal utredes, og om formålet skal endres fra sakkyndigoppdrag til helsehjelp. Helse- og omsorgsdepartementet vil som del av videreutviklingen av tilbudene vurdere nærmere på hvilken måte slik kartlegging kan inngå i ordinære helse- og omsorgstjenester.
Et av målene i strategien om barnevernets institusjonstilbud omhandler barn som har utfordringer som følge av bruk av rusmidler, og at disse barna skal få trygg og helhetlig hjelp (265). Rusmiddelbruk kan utvikle seg til både et sosialt problem og et helseproblem, og ansvaret lar seg ikke enkelt plassere i den ene eller den andre sektoren. Mange av barna trenger både beskyttelse og omsorg samt helsehjelp. Noen barn blir introdusert for rusmidler og utvikler alvorlige rusmiddelproblemer mens de bor i en barnevernsinstitusjon. Som det framgår av strategien, må barnevernsinstitusjonene styrke sin kompetanse og settes bedre i stand til å avdekke og forebygge rusmiddelbruk, håndtere barn som bruker rusmidler, og samtidig beskytte andre barn på institusjonene (265). Å gi god og riktig hjelp og behandling til barn og unge med rusmiddelproblemer krever tett samarbeid. Ifølge strategien vil regjeringen også styrke behandlingstilbudene for barn og unge i helse- og omsorgstjenesten og gjøre behandlingstilbud med nødvendig ruskompetanse tilgjengelig som en del av spesialisthelsetjenesten (265). Regjeringen mener at det også er behov for å tydeliggjøre hvem som har ansvaret for behandling av rusmiddellidelser for barn og unge. Av strategien framgår det at regjeringen i arbeidet med kvalitetsreformen for barnevernet vil planlegge for at ansvar for rusbehandling flyttes fra barnevernet til spesialisthelsetjenesten. Helse- og omsorgsdepartementet vil som en del av utredningen vurdere hvordan tilbudet til barn og unge i barnevernet som har behandlingstrengende rusmiddelproblemer, kan utvikles og styrkes som en del av det samlede tilbudet i spesialisthelsetjenesten. For nærmere omtale av behandling av barn og unge med rusmiddelproblemer vises det til kapittel 9.5.
Regjeringen skal legge fram en kvalitetsreform i barnevernet. I Hurdalsplattformen uttrykker regjeringen at den vil gjennomføre «Programfinansiering er en tilnærming som blant annet har blitt anbefalt av kommunesektoren, særlig i forbindelse med finansiering av satsinger rettet mot barn og unge». Regjeringen vil på denne bakgrunn legge fram en reform som omfatter både kommunalt og statlig barnevern. Formålet er å møte de viktigste utfordringene i barnevernssektoren. Barne- og familiedepartementet tar sikte på å legge fram reformen for Stortinget våren 2025 som en lovproposisjon med meldingsdel. Oppfølging av utredningene fra både barnevernsutvalget (NOU 2023: 7) (266) og barnevernsinstitusjonsutvalget (NOU 2023: 24) (264) inngår i dette arbeidet.
7.3 Sammenhengende forløp
Gjennom Nasjonal helse- og samhandlingsplan har regjeringen lagt til rette for samarbeid mellom kommuner og sykehus for å skape gode pasientforløp med trygge overganger, særlig for pasienter med store og sammensatte behov. Forebyggings- og behandlingsreformen tar for seg hvordan behandling av rusmiddellidelser i større grad kan knyttes tettere til andre helse- og omsorgstjenester. Regjeringen vil legge til rette for gode tjenester der folk bor gjennom interkommunalt samarbeid, en fremtidsrettet allmennlegetjeneste og en desentralisert spesialisthelsetjeneste som jobber på nye måter.
En del store kommuner har bred og god tverrfaglig kompetanse på fagområdet psykisk helse- og rusarbeid, og kan med sine tjenester dekke et bredt spekter av ulike behov. De aller fleste kommunene er likevel avhengige av et godt samarbeid med spesialisthelsetjenesten om personer med alvorlige og sammensatte utfordringer. Samhandlingsutfordringene er særlig knyttet til utskrivning fra institusjon og overgang til kommune, og til koordinering og samhandling mellom tjenestetilbudene. Selv om innføring av nasjonale pasientforløp har redusert utfordringer med samhandling noe, er det fortsatt et betydelig forbedringspotensial.
Både regelverk (20) og normering gjennom nasjonale retningslinjer og pasientforløp (153) har som formål å tilrettelegge for at pasienter og brukere både underveis og i etterkant av behandling i spesialisthelsetjenesten, skal få god oppfølging fra kommunen. Etter helse- og omsorgstjenesteloven kapittel 6 skal kommunene inngå samarbeidsavtale med det regionale helseforetaket eller med det helseforetaket som det regionale helseforetaket bestemmer. Samarbeidet skal ha som målsetting å bidra til at pasienter og brukere mottar et helhetlig tilbud om helse- og omsorgstjenester. Avtalen skal som minimum inneholde retningslinjer for samarbeid i tilknytning til innleggelse, utskrivning, habilitering, rehabilitering og lærings- og mestringstilbud for å sikre helhetlige og sammenhengende helse- og omsorgstjenester til pasienter med behov for koordinerte tjenester. Avtalen skal også inneholde retningslinjer for samarbeid om utskrivningsklare pasienter som antas å ha behov for kommunale tjenester etter utskrivning fra institusjon. Det er helt sentralt at aktørene etterlever krav i lov og forskrift og etablerer de prosedyrer og rutiner som er nødvendig for at pasientene skal få de tjenestene de har krav på.
Figur 7.1, illustrerer en pasientreise der kommunale tjenestetilbud er til stede for pasienten før, under og etter behandling i spesialisthelsetjenesten. En slik kontinuitet er særlig viktig ved døgnbehandling. I tillegg til at de ulike aktørene må etterleve krav i lov og forskrift er opprettelse av individuell plan (IP) og ansvarsgruppe gode verktøy for sammenhengende og koordinerte tjenestetilbud. Bruken av ansvarsgrupper har lang tradisjon på rusmiddelfeltet, men det er et potensial for økt bruk av IP og koordinator. I figuren peker ansvarsgruppe og IP utover den avgrensede tiden en pasient er innskrevet i spesialisthelsetjenesten.
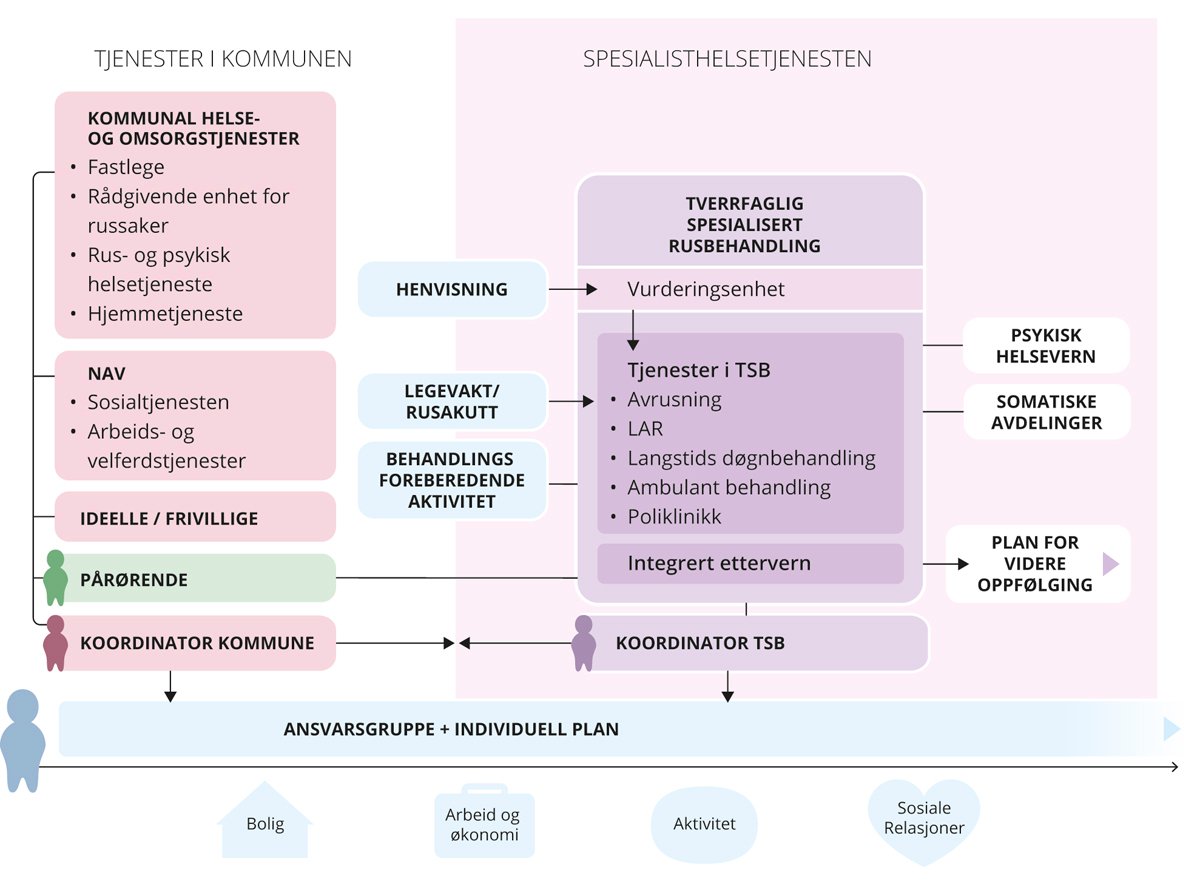
Figur 7.1 Pasientreise rusbehandling
En slik pasientreise utfylles av et koordinert tjenestetilbud mellom de ulike tilbudene innen TSB der også psykisk helsevern og somatiske sykehusavdelinger kan ha viktige funksjoner. En slik integrert tilnærming der kommunen er med pasienten gjennom hele forløpet i TSB, og der spesialisthelsetjenesten også har behandlingsforberedende tiltak og ettervern etter døgnbehandling, kan være viktig for et helhetlig pasientforløp innad i TSB og for videre oppfølging etter utskrivning. Se også omtale av integrert ettervern i kapittel. 9.4.3.
Regjeringen vil styrke helsefellesskapene som arena for samarbeid, felles tjenesteutvikling og planlegging mellom kommuner og helseforetak. Personer med alvorlige psykiske lidelser og rusmiddelproblemer er en av pasientgruppene som regjeringen mener at kommuner og sykehus bør prioritere å planlegge og utvikle tjenester til gjennom helsefellesskapene. Dette er personer med komplekse behov som trenger tjenester både fra spesialisthelsetjenesten og kommunal helse- og omsorgstjeneste. Regjeringen mener at mestring, forebygging, rehabilitering og habilitering bør vektlegges i arbeidet med å skape bedre tjenester til de prioriterte pasientgruppene. For mange med samtidige lidelser vil det også være behov for tjenester utenfor helse- og omsorgstjenesten, som bistand til å finne og etablere seg i bolig og tjenester fra arbeids- og velferdsforvaltningen (NAV). Helsefellesskapene oppfordres til å inkludere andre sektorer i det faglige arbeidet med å utvikle gode tjenester til pasientgruppene der det er relevant.
Flere innspill til Helse- og omsorgsdepartementet har pekt på at finansieringsordningene i kommunene og spesialisthelsetjenesten oppleves som en barriere for samarbeid og gode pasientforløp. I Nasjonal helse- og samhandlingsplan har regjeringen presentert flere endringer i finansieringsordningene som vil legge til rette for bedre samarbeid. Som en del av oppfølgingen av planen har regjeringen etablert et rekrutterings- og samhandlingstilskudd som skal understøtte tjenesteutvikling og gode pasientforløp gjennom å styrke samhandlingen mellom spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten. Tilskuddsmidlene er bevilget som en del av rammen for de regionale helseforetakene. Midlene skal brukes etter enighet mellom helseforetak og aktuelle kommuner. Rekrutterings- og samhandlingstilskuddet er blant annet ment å gjøre det enklere for kommuner og sykehus å samarbeide om felles planlegging, tjenesteutvikling og gode pasientforløp for de fem prioriterte pasientgruppene gjennom helsefellesskapene.
7.3.1 Nasjonale forløp
Alle tjenester innen tverrfaglig spesialisert rusbehandling og psykisk helsevern er dekket av nasjonale pasientforløp. Nasjonale pasientforløp er standardiserte kunnskapsbaserte pasientforløp som beskriver organisering av utredning og behandling, kommunikasjon med pasient og pårørende, ansvarsplassering og konkrete forløpstider.
I tråd med Hurdalsplattformen har Helsedirektoratet gjennomgått de nasjonale pasientforløpene for psykisk helse og rus. Forløpene er forkortet og forenklet. De reviderte pasientforløpene er planlagt publisert høsten 2024.
De sentrale målene for nasjonale pasientforløp videreføres og skal bidra til å sikre forutsigbarhet og god kvalitet i tjenesten for pasienter og pårørende:
økt brukermedvirkning og brukertilfredshet
sammenhengende og koordinerte pasientforløp
unngå unødig ventetid for utredning, behandling og oppfølging
likeverdig tilbud til pasienter og pårørende uavhengig av hvor i landet de bor
bedre ivaretakelse av somatisk helse og gode levevaner
7.3.2 Individuell plan og koordineringsordninger
Pasienter og brukere med behov for langvarige og sammensatte helse- og omsorgstjenester har etter pasient- og brukerrettighetsloven § 2-5 rett til individuell plan (IP) (221). En IP skal sikre koordinert og helhetlig oppfølging av tjenestebehov og kan involvere flere sektorer og aktører. Videre har pasienter og brukere med behov for komplekse eller langvarige og koordinerte tjenester, rett til koordinator etter pasient- og brukerrettighetsloven § 2-5 b. Koordinator skal legge til rette for at ulike tjenesteytere samhandler på en måte som sikrer koordinert og helhetlig oppfølging. Det kan være utfordrende både for pasienter, pårørende og tjenestene selv å få oversikt over omfanget av og innholdet i ulike koordineringsordninger og forholdet mellom dem. Regjeringen vil derfor starte et arbeid for å se på hvordan dagens lovregulerte koordineringsordninger kan bli bedre innrettet. Regjeringen vil blant annet vurdere om endringer i lov og forskrift kan bidra til nødvendig forenkling og klargjøring slik at det blir enklere å få oversikt over hva koordineringsordningene omfatter, hvem de omfatter, hvordan forholdet er mellom dem og hvordan tjenestene kan innrette seg for å oppfylle kravene (1).
Bare en mindre andel personer med rusmiddelproblemer har individuell plan (IP) (234, 247). Det er grunn til å tro at et større antall personer med rusmiddellidelser kunne kvalifisere til IP, og det er grunnlag for å se nærmere på bruk av IP på rusmiddelfeltet og hvordan det kan legges til rette for at dette virkemiddelet kan fungere etter hensikten. Det kan være at kommunene i for liten grad tilbyr IP fordi nytteverdien oppfattes som lav (31). Dette handler blant annet om manglende systematikk for oppdatering og evaluering av etablerte planer, og at tiltak ikke blir fulgt opp i praksis. SINTEF sin pasient- og brukerundersøkelse i 2024 viser at 26 prosent av pasienter i TSB svarer at de har IP, 23 prosent har ansvarsgruppe og 18 prosent oppgir at de har koordinator (234). Det kan synes som om koordinator spiller en større rolle enn IP i seg selv, da brukere med koordinator med eller uten IP generelt er mer fornøyd med tjenestetilbudene enn brukere uten koordinator (234). SINTEFs undersøkelse viser også at svært få pasienter i TSB svarer at de ikke ønsker koordinator.
Det er over tid innført flere lovregulerte ordninger som skal bidra til bedre koordinerte tjenester, som kontaktlege/kontaktpsykolog i spesialisthelsetjenesten og koordinator og koordinerende enhet i både kommuner og helseforetak. De lovregulerte koordineringsordningene som koordinator, individuell plan og kontaktpsykolog gjelder også for pasienter med rusmiddelproblemer. I tillegg er det ordninger som ikke er lovregulerte, men som også skal bidra til bedre koordinering, som forløpskoordinator i nasjonale pasientforløp, ansvarsgrupper og case-koordinator i teambaserte tjenester.
Regjeringen vil at alle pasienter og brukere skal oppleve et forutsigbart og godt koordinert tjenestetilbud. Behovet for koordinering varierer betydelig mellom pasienter avhengig av funksjonsnivå, diagnoser, helsekompetanse og andre forhold. Bruk av riktig innrettede koordineringsordninger vil bidra til gode, sammenhengende tjenester. Samtidig vil det kunne være ressursbesparende ved å bidra til riktig behandling på rett sted til rett tid og ved å redusere behovet for framtidige tjenester. I Nasjonal helse- og samhandlingsplan framgår det at regjeringen vil starte et arbeid med å forenkle de lovregulerte koordineringsordningene slik at de er til nytte for både pasienter, pårørende og personell.
7.3.3 Utskrivningsklare pasienter og oppfølging etter behandling i spesialisthelsetjenesten
Som en del av samhandlingsreformen ble det i 2012 innført en kommunal betalingsplikt for utskrivningsklare pasienter i somatikken. Formålet var å gi kommunene insentiver til å etablere egne tilbud for å kunne ta imot pasientene. Fra 2019 ble ordningen utvidet til også å gjelde pasienter innenfor psykisk helsevern og tverrfaglig spesialisert rusbehandling. I perioden 2019–2022 økte antallet utskrivningsklare pasienter fra 84 til 118. Ifølge Norsk pasientregister (NPR) økte antallet overliggerdøgn fra 520 til 1960. Andelen akutte reinnleggelser innen 30 dager etter utskrivning fra TSB var 6,8 prosent i 2022, som er en økning fra 5,5 prosent i 2019 (267).
Forskrift om kommunal betalingsplikt for utskrivningsklare pasienter inkluderer flere vilkår om hva som må være oppfylt for at pasienten kan regnes som utskrivningsklar. I forskriften § 9, fjerde ledd, framkommer det at: «for pasienter i psykisk helsevern og tverrfaglig spesialisert behandling for rusmiddelavhengighet med behov for kommunale helse- og omsorgstjenester etter utskrivning, skal helseinstitusjon omfattet av spesialisthelsetjenesteloven ved behov, og før pasienten er utskrivningsklar, også kalle inn relevante samarbeidspartnere for å starte arbeidet med å utarbeide en samlet plan for videre behandling og oppfølging, herunder plan for eventuell samtidig poliklinisk eller ambulant behandling i spesialisthelsetjenesten» (20).
I det nasjonale pasientforløpet for TSB legges det stor vekt på at tjenestene må samarbeide for å ivareta pasientenes behov for oppfølging etter utskrivning fra spesialisthelsetjenesten (153). Det anbefales blant annet at det utarbeides individuell plan (IP) der det er behov for koordinering av tjenester og oppfølging av pasienter. Det er også tydeliggjort at det er viktig å samarbeide med familie/pårørende for å bidra til bedre ivaretakelse og oppfølging av pasientene etter utskrivning. Pasienter med flere koordineringstiltak opplever også større utbytte og tilfredshet med det polikliniske behandlingstilbudet i psykisk helsevern og TSB (234).
Regjeringen har i Nasjonal helse- og samhandlingsplan foreslått flere tiltak for å skape bedre forutsetninger for samarbeid mellom kommuner og spesialisthelsetjenesten. Regjeringen vil blant annet evaluere dagens forskrift om betaling for utskrivningsklare pasienter, herunder nivået på betalingssatsen og kostnadsdekning, i dialog med kommunesektoren. Formålet med evalueringen er å understøtte gode pasientforløp med trygge overganger, og at tjenester ytes på rett nivå. Dette er ikke minst viktig for pasienter med rusmiddeldiagnose.
I overkant av halvparten av kommunene oppgir at de har til dels store problemer med å tilby nødvendige tjenester til personer som vurderes å være utskrivningsklare fra spesialisthelsetjenesten. Dette handler ofte om manglende botilbud, og at de får for kort tid på å etablere tilbudet.
Gjennom ulike brukertilfredshetsundersøkelser framkommer det at mange pasienter/brukere opplever at de ikke får god nok oppfølging av kommunen etter behandling i spesialisthelsetjenesten, spesielt etter døgnbehandling (243, 245). Hovedansvaret for å yte tjenester til personer med rusmiddelproblemer, også etter døgnopphold i TSB, ligger til kommunen. Dette kan handle om helse- og omsorgstjenester, men også tjenester fra arbeids- og velferdsforvaltningen (NAV). Disse tjenestene er rettighetsfestet og er knyttet til individuelle behov. Det er likevel et spørsmål om de er tilgjengelige nok for pasienter som er i behandling, eller skrives ut fra spesialisthelsetjenesten.
Regjeringen mener det er nødvendig å legge bedre til rette for sammenhengende forløp, behandlingsforberedende tiltak og bedre oppfølging under og etter utskrivning fra døgnbehandling i TSB.
Boks 7.2 Gode overganger
«Det er jo viktig å prøve å få til et godt samarbeid med sykehuset. Det har blitt vanskeligere nå det siste året, og det har jo noe med presset i hele systemet å gjøre. Men vi blir for lite involvert i utskrivelser. Pasienter vi ikke kjenner, skrives ut på tvang før vi får møtt dem. […] Hele greia med samarbeidet med sykehuset er å skape gode overganger, ikke sant, og at vi får til en god overgang der pasienten for det første er stabilisert godt nok på sykehus, men også at vi og sykehuset ser at ting er på plass ute. At det er ryddet opp i den leiligheten som ble forlatt i et psykotisk kaos, og at ting er på plass med økonomi. Det er kjempeviktig for å sikre en fortsatt bedring.» (ansatt, Sammen om bolig) (268)
7.3.4 Samhandling om personer med langvarige og sammensatte behov
Det er av stor betydning at både kommunene og spesialisthelsetjenesten finner løsninger på hvordan man best kan nå ut til personer som i dag ikke oppsøker behandling, eller som har utviklet alvorlige tilstander, før de oppsøker hjelp. Det er særlige utfordringer med å gi et kvalitativt godt tjenestetilbud til brukere med samtidige rusmiddelproblemer og psykiske lidelser (ROP).
Gjennom landsomfattende tilsyn med tjenestetilbudet til personer med samtidig ruslidelse og psykisk lidelse (ROP-lidelser) i 2017 og 2018, ble det dokumentert at det ofte var uklarheter i oppgave- og ansvarsfordeling både i kommuner og helseforetak (106). Tilsynet påpekte at samordnede og/eller integrerte tjenester er vesentlig når pasienter og brukere har komplekse lidelser og utfordringer. I kommunene kunne uklarheter i arbeidsdeling gjelde både mellom ulike kommunale etater og innad i helse- og omsorgstjenestene. I spesialisthelsetjenesten var det i flere distriktspsykiatriske sentre (DPS) uklarheter som gjaldt arbeidsdeling mellom DPS og fastleger, og i arbeidsdeling mellom DPS og tverrfaglig spesialisert rusbehandling. Brukere og pasienter var ikke sikret et helhetlig tjenestetilbud (106).
Dagens regjeringspartier fremmet i 2019 flere forslag som omhandlet ROP-pasienter (269). Regjeringspartiene var særlig opptatt av at spesialisthelsetjenesten og kommunene har gode kommunikasjons- og samhandlingsrutiner (varslingssystem), slik at pasienter ikke blir skrevet ut til bostedsløshet og manglende tjenestetilbud. I denne meldingen peker regjeringen på flere grep som bidrar til bedre og mer sammenhengende tjenester til denne gruppen. Pasientgruppen er også prioritert i helsefellesskapene og faller inn under mange av tiltakene i Nasjonal helse- og samhandlingsplan (1).
Et kjennetegn på godt samarbeid er ofte at de ansatte har god dialog og kjenner hverandre. Samarbeidet er også formalisert i planer som angir de ulike aktørenes ansvar og oppgaver, og hvordan de skal forholde seg når uønskede situasjoner oppstår, jf. de lovpålagte samhandlingsavtalene mellom kommuner og helseforetak (168). Somatiske helseproblemer og psykiske lidelser opptrer ofte samtidig med rusmiddellidelser (270). ROP-pasienter er en særlig utsatt gruppe som ofte har somatiske helseproblemer i tillegg til rusmiddelavhengighet og alvorlig psykisk lidelse. Dødeligheten for denne gruppen er høy (271). Mange pasienter med rusmiddelproblemer har derfor behov for samtidige tjenester fra psykisk helse og somatikk. Tilsvarende vil en del pasienter som blir behandlet for somatisk sykdom ha behov for hjelp til sitt rusmiddelproblem og psykisk helsetjenester. Å sørge for at den tjenesten som pasienten først blir henvist til har kompetanse til å kartlegge, intervenere og igangsette koordinering og samarbeid med andre tjenesteområder, er avgjørende for at pasienten får riktig behandling og et helhetlig og forsvarlig tilbud.
Det er behov for å styrke tjenester med lav terskel for kontakt og tilgang til hjelp. Eksempler på dette er lavterskel helsetilbud som feltpleie og brukerrom mv, se også omtale av nærklinikk for personer med ROP-lidelser i kapittel 3.5.2.
Mange ROP-pasienter har heller ikke tilgang til egnede boliger. Det er derfor fortsatt behov for å sikre brukerne en trygg bosituasjon, se omtale i kapittel 7.6.
En annen gruppe som kan være særlig sårbare for manglende ansvarsavklaring og samhandling er personer med utviklingshemming. I Norge anslås en forekomst av utviklingshemming på om lag 1,5 prosent men tallene er usikre (272). Internasjonal forskning har funnet en prevalens av rusproblematikk på 0,5 -6 prosent blant personer med kjent utviklingshemming, men også her er tallene usikre (273).
Det kan være en prevalens opp til 39 prosent for såkalt for borderline utviklingshemming eller utviklingshemming blant pasienter i rusbehandling (274-276). En litteraturstudie fra 2029 konkluderte med at personer med borderline utviklingshemming og lettere utviklingshemming kan ha forhøyet risiko for rusmiddellidelser (277).
Oppmerksomheten og kompetansen til å identifisere denne problematikken hos pasienter med rusmiddelproblemer må styrkes og informasjon, behandling og oppfølging må tilpasses pasientgruppens behov. Samtidig må tjenestene vær oppmerksomme på rusmiddelproblematikk blant tjenestemottagere eller pasienter med utviklingshemming.
Slik det fremgår i meldingens kapittel 3 og kapittel 10 ønsker regjeringen å øke oppmerksomheten om rusmiddelproblematikk generelt i tjenestene, og vil iverksette tiltak for å heve kompetansen og utvikle tjenestetilbudene innen rusmiddelfeltet.
Pasienter med psykisk utviklingshemming har rett til samme tjenester som den generelle befolkningen. Det vil være nødvendig med en særlig oppmerksomhet om pasientgruppens behov, både når det gjelder tilpasset informasjon, kompetanse hos helse- og annet personell, samt tilrettelegging av behandlings- og oppfølgingstilbud for å yte gode tjenester til målgruppen.
7.3.5 Samhandling om barn og unge
Helsedirektoratet påpeker at det er behov for å styrke samarbeidet mellom sektorene som arbeider med barn og unge med rusmiddelproblemer. For barn og unge med sammensatte utfordringer oppgir kommunene at det er behov for bedre og tettere samarbeid med BUP, og mer kompetanse og ambulerende spesialisthelsetjeneste/FACT ung (214).
Det er de siste årene utarbeidet veiledere og samarbeidskonstruksjoner som skal sørge for god samhandling. Det er innført en samordningsplikt for kommunene ved ytelse av velferdstjenester, rett til barnekoordinator samt utvidelse av helse- og omsorgstjenestens ordning med lovpålagte samarbeidsavtaler. Formålet er å styrke oppfølgingen av utsatte barn og unge og deres familier gjennom økt samarbeid mellom velferdstjenestene. FACT ung er under etablering, som et samarbeid mellom helseforetak og kommuner. FACT ung-teamene skal gi integrert og langvarig behandling til ungdom med store og sammensatte behov. Dersom FACT ung skal lykkes med å gi god behandling for rusmiddelproblemer, vil også FACT ung-teamene ha behov for nødvendig kompetanse for behandling av rusmiddellidelser.
For å styrke tilgang til helsehjelp for barn i barnevernsinstitusjoner har de regionale helseforetakene i 2024 fått i oppdrag å planlegge for at alle barnevernsinstitusjoner er tilknyttet et ambulant spesialisthelsetjenesteteam forankret i psykisk helsevern for barn og unge. Etablering av slike helseteam forankret i spesialisthelsetjenesten er også et av forslagene til barnevernsinstitusjonsutvalget (264).
7.3.6 Digital samhandling
Tilgang på relevant informasjon til rett tid er en forutsetning for god samhandling og trygge overganger mellom de ulike aktørene og nivåene i helse- og omsorgstjenesten.
De nasjonale e-helseløsningene, kjernejournal, helsenorge.no, e-resept og helsenettet, bidrar til samhandling innad i helse- og omsorgstjenestene og med innbyggerne. I Nasjonal helse- og samhandlingsplan presenterer regjeringen sin strategi for å digitalisere helse- og omsorgstjenesten som legger vekt på å ta ut gevinster underveis, tydeliggjøre de ulike aktørenes roller og ansvar for digitalisering, prioritering av digital samhandling og etablering av en helseteknologiordning for å understøtte det lokale ansvaret for å anskaffe og innføre digitale løsninger.
7.4 Ambulant og tverrsektoriell innsats
Det er en utvikling i retning av at kommunene i større grad organiserer tjenestene i form av ambulant virksomhet i kombinasjon med stasjonære tilbud (214). Dette er en utvikling som regjeringen ønsker å understøtte.
Tverrfaglige og ambulerende tjenester og team kan bidra til bedre samtidig helsehjelp og økt tilgjengelighet, mer sammenhengende behandling og dermed bedre oppfølging. Slike team kan yte integrerte tjenestetilbud som innebærer en samordnet tilnærming, der ulike aspekter av brukerens behov for oppfølging kan bli bedre ivaretatt. Dette omfatter psykososial oppfølging som hjelp med psykiske vansker og sosiale relasjoner, men også praktisk bistand, hjelp til økonomi, finne bolig og opprettholde boforhold med mer.
Flere kommuner og helseforetak har etablert tverrfaglige oppsøkende team for personer med psykiske lidelser og samtidige rusmiddel- og psykiske lidelser (ROP-lidelser) som ikke er i stand til å nyttiggjøre seg av de ordinære tjenestene. Evalueringer av både ACT-modellen og FACT-modellen i Norge konkluderer med at teamene gir et bedre tilbud til pasienter i målgruppen, sammenliknet med tilbudet som ble gitt tidligere (278, 279).
Boks 7.3 ACT og FACT
Enkelte personer med alvorlige og komplekse problemer fanges ikke opp av det ordinære tjenesteapparatet. Det er godt dokumentert at bruk av aktivt oppsøkende behandlingsteam med tverrfaglig sammensetning er effektivt i slike tilfeller. Eksempler på slike aktivt oppsøkende behandlingsteam er såkalte Assertive Community Treatment Team (ACT) og Flexible Assertive Community Treatment Team (FACT). Disse teamene yter samtidige tjenester både fra kommunene og spesialisthelsetjenesten og er forankret i samarbeidsavtaler mellom kommuner og helseforetak. Modellene er utarbeidet innen psykisk helse primært for å ivareta pasienter med psykoser. En stor andel pasienter som mottar bistand fra slike team, har også rusmiddelproblemer, og modellene har vist seg å ha effekt også på psykoselidelser i kombinasjon med rusmiddelproblemer (ROP).
I opptrappingsplanen for psykisk helse framgår det at regjeringen vil videreføre og videreutvikle oppsøkende tjenester som ACT-/FACT-team og FACT ung (49). Nasjonalt kompetansesenter for psykisk helsearbeid (NAPHA) og Nasjonal kompetansetjeneste for samtidig rusmisbruk og psykisk lidelse (NKROP) samarbeider nært med statsforvalterne, regionale kompetansesentre innen psykisk helse, rusmiddel- og voldsfeltet og flere brukerorganisasjoner om implementering av ACT- og FACT-modellene i Norge.
Et resultatmål for reformen er økt tilgang til tverrsektoriell integrert oppfølging i kommunene for personer med rusmiddelproblemer. Mennesker med rusmiddelproblemer kan ha utfordringer med å nyttiggjøre seg av kontorbaserte tjenester. Flere lever kaotiske liv, har ustabile boforhold og psykiske vansker, noe som igjen medfører at det kan være vanskelig å følge opp avtaler og møte innenfor kontortid. Under halvparten av kommunene har tjenester for personer med rusmiddelproblemer tilgjengelig på ettermiddags- og kveldstid (214).
Det er en betydelig andel personer med mindre kompliserte tilstander som ikke har behov for spesialisert behandling fra tilbud som ACT- og FACT-team, men som likevel har behov for samtidig og koordinert bistand, både fra helse- og omsorgstjenesten og arbeids- og velferdsforvaltningen (NAV).
Boks 7.4 Integrert behandling av ROP-lidelser
Integrated Dual Disorders Treatment (IDDT), på norsk Integrert behandling av ROP-lidelser, er et kunnskapsbasert verktøy for behandling av personer med ROP-lidelser som har god effekt (280). IDDT bygges opp rundt ulike faser og tar i bruk ulike verktøy avhengig av hvilken fase pasienten er i. Motiverende intervju, Housing First og psykoedukativ familiebehandling er blant behandlingsverktøyene som inngår i IDDT. I tillegg er det viktig å sikre pasientene en stabil bolig etter utskrivning, tilgang til arbeid og andre sosiale aktiviteter. Dette er sentrale faktorer som kan bidra til å redusere ensomhet og utenforskap, og med det redusere risiko for tilbakefall.
Etablering av integrerte og arenafleksible tjenester, for eksempel i form av modeller der personell fra sosialtjenesten kan inngå i team med personell fra kommunens helse- og omsorgstjeneste, kan være formålstjenlig. Slike tverrsektorielle team kan avlaste og supplere hverandre slik at den samlede helse- og sosialfaglige kompetansen og de ulike virkemidlene i sektorene utnyttes mer riktig, samordnet og effektivt. Personer med egenerfaring kan inngå og forsterke en slik tverrsektoriell tilnærming i tillegg til at frivillig og ideell sektor kan ha en viktig rolle.
Slike team kan supplere spesialiserte behandlingsteam og delta i ansvarsgrupper og ha koordinatorfunksjoner. Teamene kan følge opp personer under behandling i TSB og under straffegjennomføring i og utenfor fengsel, herunder å forberede og sikre gode overganger. Teamene kan også være en del av eller understøtte det boligsosiale arbeidet rettet mot målgruppen ved å bistå med å forebygge eventuelle konflikter med naboer, borettslag og utleiere samt forebygge tvangsfravikelser mv.
7.5 Arbeid, utdanning og aktivitet
Et av regjeringens mål med forebyggings- og behandlingsreformen er at personer med rusmiddelproblemer skal oppleve verdige liv med god tilgang på behandling og oppfølging, samt deltakelse i arbeid, utdanning eller annen meningsfull aktivitet. For å realisere dette målet er det behov for i større grad å styrke oppmerksomheten og forståelsen av betydningen av arbeid, aktivitet og sosial inkludering også i helse- og omsorgstjenestene. Deltakelse i arbeidslivet er sentralt for sosial inkludering, mestring og opplevelse av egenverdi, i tillegg til økonomisk trygghet. Arbeid og arbeidsrettede tiltak er også viktig som et rehabiliteringstiltak og oppfølging etter behandling. Arbeidsplassen er en viktig arena for forebygging, og å være i arbeid er som regel helsefremmende ved at det er en kilde til sosiale relasjoner, identitet, personlig vekst og økonomisk trygghet (281). Det er økt oppmerksomhet om betydningen av arbeid og aktivitet for personer med rusmiddelproblemer, men fortsatt er dette et område med utviklingsbehov (31).
Statistikk fra Arbeids- og velferdsetaten viser at andelen unge uføre i aldersgruppen 18–29 år har økt betydelig de siste årene. For å sikre at unge utenfor arbeid får tidlig, tilpasset og tett oppfølging helt fram til arbeid, er det innført en ungdomsgaranti i Arbeids- og velferdsetaten (222). Regjeringen foreslår å styrke innsatsen overfor unge ytterligere, jf. stortingsmeldingen om arbeidsmarkedspolitikken (52).
Boks 7.5 Hekta på jobb
«Hekta på jobb» er et forskningsprosjekt ved RusForsk ved Oslo Universitetssykehus HF (288). Et team på fire jobbspesialister var ansatt i avdeling for rus- og avhengighetsbehandling i tre år og tilbød IPS (Individual Placement and Support) integrert i behandlingen. Pasientene som deltok i prosjektet, var hovedsakelig avhengige av heroin og andre opioider, alkohol og cannabis. Blant de som mottok IPS, kom 46 prosent i jobb eller utdanning. Nøkkelen til suksessen er vurdert til å være at jobbspesialistene har fått god opplæring og tett integrering mellom jobbstøtte og behandling. Dette innebar at jobbspesialistene hadde kontor sammen med behandlerne, deltok på behandlingsmøter og dokumenterte i journal. Behandlerne opplevde at enkel tilgang på jobbspesialistene var avgjørende for samarbeidet og bruken av jobbstøtte i behandlingen. Pasientene vektla at det å være i jobb handler om verdighet og selvrespekt, tilknytning til samfunnet, innhold i hverdagen og å føle at man bidrar og duger. Hekta på jobb består av en randomisert kontrollert studie (RCT), en observasjons-studie og en kvalitativ studie. Vitenskapelige publikasjoner for prosjektet er ventet fra høsten 2024.
Psykiske helseproblemer oppgis som en betydelig årsak til at mange unge ikke er sysselsatt. Psykiske lidelser og atferdsforstyrrelser er blant de viktigste årsakene til tapte år på grunn av uførhet blant ungdom i høyinntektsland (282). I kategorien atferdsforstyrrelser er det også mange unge med rusmiddelproblemer. Arbeidsledigheten blant personer i tverrfaglig spesialisert rusbehandling er også høy. Det anslås at mellom 81–89 prosent av denne pasientpopulasjon er uten arbeid (283).
De årlige brukerplankartleggingene har over tid vist at personer med rusmiddelproblemer oftere står uten arbeid enn personer med psykiske problemer (247). En høy andel har offentlige ytelser som viktigste inntekt. Selv om en andel av disse må antas å motta uføretrygd, er det et potensial for å inkludere flere i arbeid. Utfordringsbildet er likevel sammensatt, og det er variasjoner mellom kommunene.
Brukertilfredshetsundersøkelser viser at mange brukere med rusmiddelproblemer opplever å få lite hjelp til å komme i arbeid og aktivitet (243). Det er et fåtall som rapporterer om meningsfulle aktiviteter. I tillegg har de ofte lite tilfredsstillende sosiale nettverk. Mange kan trenge bistand for å kunne ta del i aktivitetstilbud og for å komme i arbeid og i utdanning eller i ordinære aktivitetstilbud.
Blant unge med rusmiddelproblemer (18–25 år) var det et utbredt ønske om et vanlig liv. De ønsket seg mer aktivisering og oppfølging etter endt rusbehandling. For mange er derfor NAV viktig, men flere opplevde NAV som utilgjengelig og lite tilpasset deres behov (284).
Det har tradisjonelt vært en oppfatning at personer med rusmiddelproblemer har redusert sannsynlighet for å kunne nyttiggjøre seg arbeid som et tiltak i eller under behandling (285). En slik tilnærming kan bidra til å heve terskelen for at pasientgruppen skal få tilbud om arbeidsrettede tiltak, tilrettelagt jobbtilpasning eller utdanning som de kunne ha nyttiggjort seg av.
Individuell jobbstøtte er den norske betegnelsen på den internasjonale arbeidsrehabiliteringsmodellen «Individual Placement and Support», ofte forkortet til IPS. IPS er utviklet for pasienter med alvorlige psykiske lidelser og har vist gode resultater på arbeidsdeltakelse også i Norge. IPS er en kunnskapsbasert Supported Employment (SE)-metodikk, der integrering av jobbspesialister i behandlingsteam i helse- og omsorgstjenesten står sentralt.
Det foreligger imidlertid få studier om IPS for personer med rusmiddelproblemer, og det er behov for mer forskning på modellens effekt for personer med rusmiddelproblemer (286). Enkeltstudier viser imidlertid positive resultater og erfaringer fra tiltak som tilbyr IPS til denne gruppen. Blant annet har IPS vist seg lovende som et sysselsettingstiltak for personer med opioidbrukslidelser i medikamentell behandling (LAR) (287).
Erfaringer fra prosjekter som har tilrettelagt IPS for personer med rusmiddellidelser tilsier at det kan være behov for noe tettere og lengre oppfølging av brukere med rusmiddelproblemer enn for andre pasienter og brukergrupper. Erfaringen er at tilnærmingen gir gode resultater når det gjelder å få denne gruppen ut i ordinært arbeid. Tilrettelegging for ordinært arbeid kan derfor være nyttig for personer med rusmiddelproblemer også, både under behandling og i rehabilitering (283).
I 2023 rapporterte 43 prosent av kommunene at de har tatt i bruk IPS eller arbeid med støtte (supported employment, SE) i sitt rusarbeid, som er en betydelig vekst i kartleggingen i 2017 da andelen var på 16 prosent (214). 50 prosent av kommunene/bydelene oppgir at de har tatt i bruk IPS eller SE innen psykisk helsearbeid, og dette er en økning fra 19 prosent fra 2017. Tidligere var det de store kommunene som hadde tatt dette i bruk, men siste kartlegging viser at det er en økning, uavhengig av kommunestørrelse (214).
IPS-tilnærmingen har vist seg å ha god effekt spesielt overfor unge. I en studie vises det til at effekten er størst for deltakere under 30 år, personer som ikke har fullført videregående skole ved fylte 21 år, og de som har alvorlige psykiske lidelser (289). Disse funnene tyder på at IPS har størst betydning for personer som har en særlig svak posisjon på arbeidsmarkedet. Det er derfor trolig mulig å bruke IPS-tilnærmingen overfor unge som har rusmiddelutfordringer i større grad enn i dag. På oppdrag fra Arbeids- og velferdsdirektoratet har OsloMet ferdigstilt en evaluering av et forsøk med individuell jobbstøtte for unge, IPS ung (290). Den viser at IPS ung bidrar til økt arbeidsdeltakelse. Flertallet er fornøyd med IPS ung og mener at jobbspesialisten har hjulpet dem med å komme i utdanning og jobb. Jobbspesialistene framstår som dedikerte og engasjerte. Respondentene gir likevel uttrykk for utfordringer som trolig skyldes at de befinner seg mellom to systemer – Arbeids- og velferdsetaten og helse – som har ulike faglige tradisjoner og mål. Resultatene viser at samarbeidet med skolesektoren også kan være utfordrende (290).
I Nasjonal helse- og samhandlingsplan framgår det at regjeringen vil inkludere flere med helseutfordringer i arbeid, og styrke arbeidsrettet rehabilitering (1). Blant innsatsområdene er forsterket samarbeid mellom helsesektoren og arbeids- og velferdssektoren, satsing på effektive samhandlingsmodeller, at arbeidsinkludering i større grad inkluderes som behandlings- og/eller rehabiliteringsmål i helse- og omsorgstjenesten og samordning og styrking av kompetanse og kvalitet innen arbeid og helse. Dette er tiltak som også skal bidra til at personer med rusmiddelproblemer kommer i arbeid og aktivitet.
Regjeringen vurderer at det er gode grunner for å iverksette tiltak som gir denne gruppen mulighet til å komme i ordinært arbeid på lik linje med mennesker som har psykiske lidelser. Dette ses i lys av de foreløpige resultatene fra studier som «Hekta på jobb» og positive erfaringer fra tiltak som «Brygga,» Stavne Arbeid og Inkludering i Trondheim, se boks 7.6. Det er derfor et mål å bidra til at så mange som mulig får tilbud om tiltak som tar sikte på ordinært lønnet arbeid.
Boks 7.6 «Brygga»
Brygga driftes av Stavne Arbeid og Inkludering KF på oppdrag fra Trondheim kommune. Tiltaket et arbeidsrettet rehabiliteringstilbud for personer som fullfører rusbehandling i døgnenhet, eller mottar poliklinisk spesialisert behandling. Brygga samarbeider tett med ulike aktører innenfor hjelpeapparatet samt frivillige og byens næringsliv. Brygga skal bistå den enkelte i å mestre eget liv uten avhengighet i de ulike overgangene mellom tverrfaglig spesialisert rusbehandling (TSB) og inkludering i ordinært arbeids- og samfunnsliv.
All tilnærming i tiltaket er basert på recovery-perspektivet1 der et viktig element er bygging av mestringstillit, det vil si tro på egne evner til å håndtere ulike livsområder. Stor grad av brukerinvolvering har vært det viktigste suksesskriteriet for utvikling av tilbudene ved Brygga. Deltakerne har tilbud om fast kontaktperson, individuelle samtaler, grupper, kurs/seminarer, råd og veiledning, økonomisk rådgiving, treffstedet Arena med mer. Deltakerne ved Brygga har tilbud om individuell jobbstøtte (IPS) og bistand til gjennomføring av kurs, utdanning mv. Deltakerne benytter seg av Brygga ut fra egne ønsker og behov. Det gis også tilbud til barn og pårørende.
Brygga hadde 144 deltakere i 2023, der 89 prosent sto i arbeidsrettede behandlingsforløp i en kombinasjon av oppfølging fra Brygga, deltakelse i arbeidsliv og gjennomføring av ulike utdanningsløp. 27 deltakere avsluttet i 2023 oppfølging i IPS. Over halvparten, 56 prosent, gikk til ordinært lønnet arbeid og 11 prosent til egenfinansiert utdanning.
1 Se nærmere om recoveryperspektivet i Sammen om mestring – veileder i lokalt psykisk helsearbeid og rusarbeid for voksne (IS-2027)
Det er også behov for tilrettelagte arbeidstilbud for personer med rusmiddelproblemer som ikke har ordinært arbeid som mål. Det finnes flere gode eksempler for eksempel som «Nyttig Arbeid», se boks 7.7 i regi av Oslo kommune og «I jobb» som drives av Kirkens bymisjon. Arbeidsrettede tiltak som kan være relevante for personer med rusmiddelproblemer, omtales nærmere i opptrappingsplanen for psykisk helse (49).
Boks 7.7 Nyttig Arbeid
«Nyttig Arbeid» er et jobbrettet tiltak i Oslo kommune for personer med rusmiddelproblemer. Siden oppstart i 2013 har Nyttig Arbeid vokst til å bli en organisasjon som består av en rekke separate virksomheter. Til enhver tid er ca. 50 personer tilknyttet tiltaket. Felleskap, normalisering og mestringsopplevelser i et rusfritt arbeidsmiljø er bærebjelker i tiltaket. Rundt 80 prosent av de som får et engasjement, blir værende over tid og utvikler viktige jobb- og relasjonsferdigheter. All virksomhet blir drevet etter ordinære prinsipper for yrkeslivet der kvalitetskrav til leveranser og tidsmarginer ikke fravikes. Suksessfaktorene er gründer- og næringslivskompetanse, profesjonelle arbeidsplasser ledet og utviklet av fagfolk med yrkesfaglig bakgrunn og bruk av erfaringskompetanse.
«Gjennom jobben i Nyttig Arbeid har jeg fått tilbake selvrespekten. Fra å være mye alene og ruse meg, gleder jeg meg til neste dag, til å møte arbeidskolleger og å spise lunsj. Det er fantastisk å føle at man er til nytte for andre enn en selv.» (sitat fra deltaker)
Det finnes ulike modeller og tiltak gjennom Arbeids- og velferdsetaten som kan bidra til at personer med rusmiddelproblemer i større grad kommer i arbeid eller utdanning. I noen tilfeller vil IPS være relevant. I andre sammenhenger kan tjenestesamhandlingsmodellene mellom Arbeids- og velferdsetaten og kommunehelsetjenesten, som Arbeids- og velferdsdirektoratet og Helsedirektoratet jobber med å utvikle og iverksette, være aktuelle. Målgruppen i tjenestesamhandlingsprosjektet er særlig personer med milde til moderate psykiske lidelser, med eventuelle samtidige rusmiddelproblemer. Det kan være av betydning at det stimuleres til ytterligere samarbeid mellom psykisk helse- og rustjenestene og Arbeids- og velferdsetaten, slik at flere med rusmiddelproblemer inkluderes i arbeid eller utdanning.
Arbeids- og velferdsforvaltningen – NAV
Sosialtjenesteloven skal fremme overgang til arbeid, sosial inkludering og aktiv deltakelse i samfunnet og bidra til å bedre levekårene for vanskeligstilte og til økonomisk og sosial trygghet. Loven gir kommunene ansvar for flere oppgaver knyttet til informasjon og forebyggende virksomhet og individuelle sosiale tjenester. De fem individuelle sosiale tjenestene er opplysning, råd og veiledning, økonomisk stønad til livsopphold (økonomisk sosialhjelp), kvalifiseringsprogrammet, midlertidig botilbud og individuell plan. Alle disse tjenestene kan være aktuelle for mange med rusmiddelproblemer. Det forebyggende arbeidet og de individuelle sosiale tjenestene utgjør en viktig del av en helhetlig innsats for å forebygge rusmiddelproblemer og et samlet tjenestetilbud til personer med rusmiddelproblemer.
Arbeids- og velferdsforvaltningen inngår i en rekke tverrsektorielle arbeider, særlig knyttet til arbeid og helse, men også i tilknytning til det boligsosiale arbeidet. 60 prosent av kommunene beskrev i 2023 samhandlingen om arbeidstiltak for personer med psykiske helse- og/eller rusmiddelproblemer mellom NAV og de øvrige kommunale tjenestene utenfor NAV, som god eller svært god (214).
Sosialhjelpsmottakere er en sammensatt gruppe. Noen kan relativt raskt komme i arbeid, mens andre har komplekse og sammensatte behov som krever tett og mer langvarig oppfølging. En kartlegging gjennomført av Oslo Economics i 2023 viser at det er stor variasjon i hva slags aktiviteter og tiltak sosialhjelpsmottakerne tilbys (291).9 Kartleggingen tyder på at kommunene i noe større grad bruker statlige arbeidsmarkedstiltak framfor kommunale tiltak. Flere NAV-kontor oppgir at de ikke har kommunale tiltak for sosialhjelpsmottakere. I disse kommunene må veilederne på NAV-kontorene bruke mer tid på å følge opp brukerne og definere aktiviteter selv. Det kan være hyppigere møter med NAV-kontoret eller oppmøte i kommunale lavterskeltiltak rettet mot bredere målgrupper.
Kartleggingen viser at god oppfølging av sosialhjelpsmottakere krever tett og koordinert oppfølging fra kompetente veiledere med interesse og forståelse for brukerens situasjon. Det handler ofte om kommunens og NAV-kontorets ressurser, men også om organisering og prioritering ved NAV-kontoret.
Boks 7.8 Tilskudd til utvikling av de sosiale tjenestene i NAV-kontoret
Arbeids- og velferdsdirektoratet forvalter en tilskuddordning som har som formål å stimulere til utvikling av de sosiale tjenestene i NAV-kontoret. Målgruppen er sosialt og økonomisk vanskeligstilte som har behov for sosiale tjenester, og andre som står i fare for å komme i en vanskelig livssituasjon. Det kan gis tilskudd både til lokalt initierte tiltak og til lokale tiltak som inngår i nasjonale forsøk og satsinger. Eksempler på målgrupper for lokalt initierte tiltak er unge med svak tilknytning til arbeidslivet, unge med psykiske helseutfordringer og/eller rusmiddelproblemer, familier med lavinntekts- og levekårsproblemer, flyktninger og innvandrere samt langtidsmottakere av sosialhjelp.
7.5.1 Meningsfull aktivitet, tilhørighet og mestring
I tillegg til arbeidsrettede tiltak og utdanning er det viktig å legge til rette for aktivitet og møteplasser for mennesker med psykiske lidelser og rusmiddelproblemer.
Mestringsopplevelser og deltakelse i felleskap er viktig, og fysiske og sosiale aktiviteter bidrar til god helse og sosial inkludering. For noen kan det også være et springbrett til videre rehabilitering, utdanning og arbeidsliv.
Det følger av lov om kommunale helse- og omsorgstjenester at kommunen skal sikre at den enkelte har mulighet til å ha en aktiv og meningsfylt tilværelse i fellesskap med andre, og iverksette velferds- og aktivitetstiltak for barn, eldre og funksjonshemmede og andre som har behov for det. Å sikre gode og inkluderende aktivitetstilbud kan bidra til bedret livskvalitet, mestring og mulighet for en aktiv og meningsfull tilværelse. Det er viktig at virkemidler, som for eksempel tilskuddsordninger rettet mot ideell og frivillig sektor, bidrar til at det finnes et likeverdig og mangfoldig aktivitetstilbud til utsatte grupper. Dette ses også i sammenheng med opptrappingsplanen for psykisk helse der regjeringen vil jobbe for at mennesker med psykiske lidelser og rusmiddelproblemer har tilgang til meningsfull aktivitet, tilhørighet og mestring (49).
7.6 Bolig og døgntilbud
7.6.1 Bolig, boligsosialt arbeid og oppfølgingstjenester i bolig
Tilgang til en trygg bolig er et av våre mest grunnleggende behov. Verdens helseorganisasjon (WHO) regner bolig som en av de viktigste faktorene som påvirker helsen, både fysisk og psykisk. Dårlige boforhold eller bostedsløshet kan ha store negative konsekvenser. Uten en stabil bosituasjon blir det for eksempel vanskelig å ta imot og ha nytte av helse-, omsorgs- og velferdstjenester, og å gjennomføre utdanning og delta i arbeidslivet.
De mest sårbare på boligmarkedet er de som ikke disponerer en egen fast bolig. Halvparten av de som var bostedsløse i 2020, hadde rusmiddelproblemer, og 24 prosent hadde et samtidig rusmiddelproblem og psykisk lidelse (ROP-lidelse) (292). Sammenliknet med andre bostedsløse har personer med ROP-lidelser oftere tilbakevendende problemer med å finne seg et sted å bo eller beholde boligen. For å oppnå en stabil bosituasjon har de ofte behov for både en tilrettelagt bolig, oppfølging i bolig, helsetjenester og andre tjenester (293).
En kartlegging fra 2015 viste at 40 prosent av pasientene i tverrfaglig spesialisert rusbehandling (TSB) var bostedsløse ved avsluttet behandling (294). Dette var likt både ved døgnbehandling og poliklinikk. I 2020 var mer enn en av ti i institusjonsbehandling for rusmiddel- eller psykisk helserelaterte problemer uten en egnet bolig å flytte til (292).
Jo mer sammensatte problemer brukerne har, jo større er sannsynligheten for at de har en lite tilfredsstillende bosituasjon, noe som samsvarer med at mange kommuner forteller at det er særlig krevende å gi gode botilbud til personer med rusmiddelproblemer og psykiske lidelser (31). Videre peker kartleggingen på mangel på egnede boliger til målgruppen. Det er et mål i helse- og velferdspolitikken at flest mulig skal leve og bo selvstendig, og i størst mulig grad være integrert i ordinære bomiljøer. Det handler både om normalisering og sosial inkludering og at det kan være uheldig å ha for store konsentrasjoner av mennesker med sammensatte levekårsutfordringer. Kommunene møter imidlertid ofte lokal motstand når de planlegger boliger til ROP-gruppen i ordinære bomiljø (51).
Husbankens lån til utleieboliger til vanskeligstilte skal bidra til flere egnede boliger til personer eller familier som av ulike årsaker er vanskeligstilt på boligmarkedet. Vanskeligstilte på boligmarkedet er personer som ikke har mulighet til å skaffe seg eller beholde et tilfredsstillende boforhold på egen hånd. Lånet kan gis til kommuner og private aktører som bygger eller kjøper egnede boliger for utleie til vanskeligstilte på boligmarkedet. For å få lån må boligene ha tilfredsstillende standard, og funksjonene og lokaliseringen må være egnet for de som skal bo der. For private aktører som får lån, er det en forutsetning at de inngår en avtale med kommunen som gir kommunen rett til å tilvise 40 prosent av boligene til sine boligsøkere i 20 år. Boligene skal hovedsakelig etableres i ordinære og gode bomiljøer.
Kommunene har et overordnet ansvar for å gi bistand til personer som ikke kan ivareta sine interesser på boligmarkedet, og som derfor trenger bistand til å skaffe eller beholde en egnet bolig. Et viktig grep i den sosiale boligpolitikken var innføring av en ny lov om kommunenes ansvar på det boligsosiale feltet (295), som trådte i kraft 1. juli 2023. Formålet med loven er å få et klarere og mer samlet regelverk på feltet. Loven kan bidra til at flere vanskeligstilte får nødvendig hjelp, og at nivået på den boligsosiale bistanden blir mer likeverdig mellom kommuner.
Loven inneholder blant annet en plikt for kommunene til å ha oversikt over behovet for ordinære og tilpassede boliger for vanskeligstilte på boligmarkedet, og at denne oversikten skal inngå som grunnlag for kommunens planstrategi. Loven presiserer også at kommunen skal gi individuelt tilpasset bistand til vanskeligstilte på boligmarkedet.
Regjeringen la våren 2024 fram en stortingsmelding om boligpolitikken (51). Ett av fire innsatsområder i meldingen er en forsterket innsats for dem som ikke selv klarer å skaffe seg og beholde en egnet bolig. Mange vanskeligstilte på boligmarkedet får den hjelpen de trenger og oppnår en bedre bosituasjon gjennom de boligsosiale virkemidlene bostøtte og startlån. Men noen personer kan ha særlige utfordringer som gjør at boligsosiale tiltak og virkemidler ikke er nok til at de oppnår en god og trygg bosituasjon. De har behov for ulike oppfølgingstjenester i tillegg. Dette kan være komplekse og sammensatte utfordringer som krever langvarig innsats. Det må sikres at de boligsosiale virkemidlene treffer disse gruppene på en god måte. Regjeringen vil utrede om Kobo (se boks 7.9) kan videreutvikles for å sikre bedre prosesser for brukerne og styrke samarbeidsstrukturer i sårbare overganger for eksempel etter utskrivning fra institusjon.
Boks 7.9 Kobo – digitalt system for kommunale utleieboliger og boligsosialt arbeid
KS og Husbanken har samarbeidet med 19 kommuner om utvikling av et digitalt fagsystem for kommunale utleieboliger og boligsosialt arbeid, Kobo. Kobo letter prosessen med å søke, tildele og administrere kommunale utleieboliger og gjør det lettere å følge opp beboere og bidra til gode data. Kobo gjør det enklere å søke kommunal bolig for de som trenger det. Søknadsprosessen blir enklere og raskere. Det blir lettere å få innsyn i egen sak og sikre trygg behandling av personopplysninger. Kobo gjør det også enklere å få bolig som er tilpasset og som ligger i et egnet bomiljø, og bidrar til at den enkelte får bedre oppfølging. For kommunene er det enklere å fatte vedtak, finne egnet bolig til den enkelte søker, tildele bolig, sikre rett oppfølging og administrere leieforholdet. Med god oversikt over søkere, boliger og leietakere kan kommunen planlegge ut fra behov og utnytte boligmassen bedre. Kobo vil også hjelpe kommunene med å følge opp lovkravene i den nye boligsosiale loven. I 2024 gikk prosjektet over i driftsfase, og løsningen tilbys alle kommuner. Det er kostnadsfritt for kommunene å ta løsningen i bruk, og over 100 kommuner bruker nå Kobo. Kobo vil utvikles videre i samarbeid med kommunene. Regjeringen vil at alle kommuner tar Kobo i bruk.
Å skaffe bolig og etablere boforhold er bare en del av bildet. Mange trenger også oppfølgingstjenester i bolig som kan omfatte alt fra somatisk og psykisk helsehjelp til praktisk bistand og sosial og psykososial rehabilitering.
Regjeringen har sørget for å styrke kommunene med 150 millioner kroner gjennom veksten i kommunerammen i 2024 begrunnet med psykisk helse og rus, og har i budsjettet for 2025 foreslått ytterligere vekst i rammetilskuddet med 150 millioner kroner begrunnet med psykisk helse. Veksten i rammen kan bidra til styrket psykisk helse- og rusarbeid som også kan omfatte oppfølgingstjenester i bolig.
Det har vært flere tverrsektorielle arbeider knyttet til de to siste strategiene for boligsosialt arbeid og sosial boligpolitikk (296, 297). Begge har hatt tiltak særskilt rettet mot personer med rus- eller psykiske lidelser og særlig gruppen med samtidige psykiske lidelser (ROP). I 2021 utarbeidet Husbanken, Helsedirektoratet og Arbeids- og velferdsdirektoratet en skisse til et innovasjonsprogram for nye, brukerorienterte modeller for bolig- og tjenestetilbud til personer med rusmiddelavhengighet og/eller psykiske lidelser. Regjeringen mener det er behov for nye grep overfor de mest utsatte gruppene med rusmiddelproblemer, herunder de med samtidige psykiske lidelser (ROP). Det vil være hensiktsmessig å bygge videre på dette arbeidet sett i lys av mulighetene for videreutvikling av Kobo.
Gode tjenester bør utformes etter brukerens behov, og de bør så langt som mulig basere seg på samarbeid med den enkelte bruker. Regjeringen mener det er positivt at mange kommuner jobber med brukermedvirkning i utvikling av tjenestene. Husbankens tilskudd til boligsosiale tiltak støtter opp under utvikling av nye boligsosiale løsninger. Tilskuddet stimulerer til utvikling av nye metoder, konsept og løsninger. Frivillige og private aktører, forsknings- og utdanningsinstitusjoner og kommuner kan søke om tilskudd.
7.6.2 Døgntilbud utenfor spesialisthelsetjenesten og bemannede botilbud
Heldøgns helse- og omsorgstjenester og opphold i institusjon inngår i kommunenes sørge for-ansvar. Kommunene skal etter helse- og omsorgstjenesteloven § 3-2 gi tilbud om plass i institusjon, og etter helse- og omsorgstjenesteloven § 3-5 skal de sørge for tilbud om døgnopphold for helse- og omsorgstjenester til pasienter og brukere med behov for øyeblikkelig hjelp (168). Denne plikten trådte i kraft 1. januar 2016 for pasienter med somatisk sykdom og fra 2017 er plikten utvidet til også gjelde pasienter med psykisk helse- og rusmiddelproblemer.
Behovet for døgntilbud i kommunene kan spenne fra korte stabiliseringsopphold, herunder brukerstyrte plasser og akutte døgntilbud (KAD-plasser), til lengre rehabiliteringsopphold og langtidsopphold for personer med langvarig bistandsbehov, herunder plass i sykehjem.
Mange kommuner samlokaliserer boliger eller oppretter botilbud med ulik grad av bemanning og samtidige helse- og omsorgstjenester. Det kan være uklart om tilbudet er å anse som institusjon etter forskrift (298) eller om de er å anse som bolig, der tjenester ytes etter helse- og omsorgstjenesteloven (168), og selve boforholdet reguleres av husleieloven (299). Det har betydning for hvordan oppholdet kan reguleres for eksempel i form av adgangskontroll, bruk av rusmidler, regulering av besøk mv. Kommunene opplever at de i mindre grad enn spesialisthelsetjenesten har virkemidler som sikrer gode tjenester i egen bolig til pasienter med sammensatte lidelser og utfordrende atferd som samtidig ivaretar personellets sikkerhet.
Det er et behov for mer kunnskap om døgntilbud utenfor spesialisthelsetjenesten. På oppdrag fra Helsedirektoratet kartla SINTEF i 2023 kommunenes tilgang til og bruk av døgntilbud til personer med rusmiddelproblemer og psykiske lidelser, herunder omfang og type døgntilbud og en vurdering av om det ivaretar ulike gruppers behov (300).
Rapporten viser at om lag en tredjedel av kommunene og bydelene oppgir at de har egne heldøgns institusjonsplasser til målgruppen, hvorav de store kommunene har den høyeste andelen heldøgns institusjonsplasser. 47 prosent av kommuner med færre enn 50 000 innbyggere har egne heldøgns institusjonsplasser og 88 prosent av bydelene i Oslo.
Nesten halvparten av kommunene kjøper tjenester fra private leverandører for personer med psykiske lidelser og eller rusmiddellidelser. De fleste av plassene som kjøpes er langtidstilbud.10
Enkelte større kommuner har egne institusjonstilbud til personer med rusmiddelproblemer, både med rehabiliterende formål, men også for langtidsomsorg. For eksempel har Oslo kommune en egen spesialenhet for pasienter med rusmiddelproblemer ved Stovnerskogen sykehjem, og Stavanger kommune har langtidsplasser ved avdeling for rusomsorg ved Stokka sykehjem.
Det er 84 prosent av kommunene/bydelene som har etablert øyeblikkelig hjelp døgnopphold for personer med psykisk helse- og/eller rusmiddelproblemer. Mange bygger imidlertid tilbudet på eksisterende døgntilbud etablert for somatiske pasienter, og flere kommuner oppgir at akuttplassene i liten grad benyttes av målgruppen. Årsakene er blant annet at tilbudene ikke er tilpasset brukergruppens behov, at andre tilbud er mer aktuelle, som innleggelse i spesialisthelsetjenesten eller oppfølging fra hjemmetjeneste, men også at tilbudet ikke er godt kjent blant legene, eller at reiseveien er for lang.
Under 30 prosent av kommunene har institusjonsplasser tilgjengelig for personer med psykiske lidelser eller rusmiddelproblemer (300). Dette kan ha sammenheng med en overordnet retning i velferdspolitikken over mange år om at personer med bistandsbehov skal kunne bo i egen bolig og ikke i institusjon. Dette gjenspeiles blant annet ved at både helse- og omsorgstjenesten og sosialtjenesten skal legge til rette for at den enkelte får mulighet til å leve og bo selvstendig (4, 168).11 Kommunene kan da vektlegge etablering i egen bolig, eventuelt med tilbud om tjenester i hjemmet. I tillegg kan en høy innleggelsesrate for pasientgruppen i tverrfaglig spesialisert rusbehandling (TSB) ha bidratt til et mindre opplevd behov for kommunale døgntilbud.
SINTEF kartlegging gir samlet sett et bilde av at det ikke er tilstrekkelig døgntilbud for personer med rusmiddel- og psykiske lidelser i kommunene. Det gjelder særlig målgruppen med antatt forhøyet voldsrisiko, ofte i kombinasjon med ROP-lidelser.
Et bedre bolig- og oppfølgingstilbud til personer med rusmiddelproblemer og pasienter med ROP-lidelser kan også bidra til mindre behov for døgnopphold i kommunene, og det må fortsatt være et mål at de som har nytte av et lavere nivå av oppfølging, skal leve og bo selvstendig. Likevel vil det være et antall personer som i kortere eller lengre tid vil ha behov for døgnkontinuerlig oppfølging og tydeligere rammer enn det ambulant oppfølging kan gi, men som ikke har behov for døgnbehandling i spesialisthelsetjenesten. Særlig enkelte pasienter med ROP-lidelser synes å ha mer utbytte av å bo i bofellesskap enn i egen bolig (301). Personer som har eller har hatt et omfattende og alvorlig rusmiddelproblem får også aldersrelaterte plager tidligere enn den øvrige befolkningen og kan med det også få behov for døgnbaserte helse- og omsorgstjenester i kommunen.
Regjeringen ser behovet for døgntilbud utenfor spesialisthelsetjenesten i sammenheng med blant annet investeringstilskuddet til heldøgns omsorgsplasser. Investeringstilskuddet forvaltes av Husbanken og skal stimulere kommunene til å fornye og øke tilbudet av sykehjemsplasser og omsorgsboliger for personer med behov for heldøgns helse- og omsorgstjenester, uavhengig av beboerens alder, diagnose eller funksjonsnedsettelse. Slik det framgår av opptrappingsplanen for psykisk helse, vil regjeringen jobbe for et bedre bo- og tjenestetilbud til mennesker med langvarige og sammensatte behov. Dette omfatter å utrede bemannede botilbud og tilbud som gir bedre bruk av tilgjengelige ressurser både fra kommunen og spesialisthelsetjenesten (49). Målgruppene omfatter personer med rusmiddelproblemer.
Regjeringen ser det som hensiktsmessig å utrede hvordan det kan stimuleres til etablering av tilrettelagte botilbud for målgruppene innenfor gjeldende eller nye ordninger. Boligtilbudene bør imidlertid, for å kunne ha nødvendige rammer, falle inn under forskrift om kommunal helse- og omsorgsinstitusjon og etableres i samarbeid med spesialisthelsetjenesten og gjennom interkommunalt samarbeid der det er hensiktsmessig. Etablering av bemannede botilbud kan understøttes av målrettet, tidsbegrenset bruk av tilskuddsmidler til rekruttering av personell, og for å sikre ambulante eller stedlige tjenester fra spesialisthelsetjenesten. Tiltaket ses i sammenheng med innsatsen rettet mot bolig og boligsosialt arbeid omtalt i kapittel 7.6.1.
7.6.3 Tilskuddsfinansierte døgntilbud utenfor spesialisthelsetjenesten
Staten finansierer gjennom en egen tilskuddsordning flere døgntilbud utenfor spesialisthelsetjenesten til personer med rusmiddelproblemer, som er drevet av ideelle aktører.12 Helsedirektoratet som forvalter ordningen, rapporterer at kommunene i liten grad benytter disse institusjonstilbudene til pasienter og brukere med rusmiddelproblemer. Kommunene oppgir blant annet usikkerhet om kvalitet som en årsak. Regelverket for tilskuddsordningen gir mulighet til å kreve en mindre egenbetaling fra brukerne, men uten kommunal delbetaling er virksomhetene avhengige av tilskudd fra staten. Uten kommunal medvirkning har brukere som benytter slike tilbud ikke vedtak på tjenesten og heller ikke nødvendigvis en kopling til kommunale tjenester. Dette øker risikoen for at brukerne i mindre grad mottar sammenhengende og helhetlige tjenestetilbud og rehabiliteringsløp.
Regjeringen har tatt grep for å sikre en rettferdig fordeling av tilskudd til formålet, blant annet ved å avvikle øremerkinger i statsbudsjettet slik at tildelinger og utmåling av tilskudd kan skje etter objektive og kvalitative kriterier. Tilskuddsfinansierte døgntilbud må utvikles i sammenheng med kommunale tilbud og utviklingen i spesialisthelsetjenesten slik at tjenestetilbudet til målgruppen blir helhetlig, og de samlede ressursene og kompetansen utnyttes mest mulig effektivt. Tilskuddsordningen inngår i den samlede vurderingen av tilskudd på området, se omtale i kapittel 7.9.
Det kan være formålstjenlig å se både de kommunale døgntilbudene og tilskuddsfinansierte døgntilbud i sammenheng, eller som en del av utredningsarbeidet som er omtalt i kapittel 8.10.
7.6.4 Krisesentertilbud til voldsutsatte med rusmiddel- eller psykiske helseproblemer
Det er en tydelig sammenheng mellom rusmiddelbruk og voldsutøvelse, hvor enten utøver, offer eller begge parter er påvirket av rusmidler, særlig alkohol (247, 302). En studie fra Sverigefant at over halvparten av kvinnene i rusbehandling hadde blitt utsatt for vold i nære relasjoner, og at en av tre hadde blitt utsatt for så grov vold at de trengte innleggelse på sykehus (303). Videre viste en kartlegging av partnerdrap begått i Norge i perioden 1990–2012, at opp mot 40 prosent av ofrene hadde rusmiddelproblemer (304).
Det følger av krisesenterloven § 2 første ledd at kommunen har plikt til å «sørgje for eit krisesentertilbod som skal kunne nyttast av personar som er utsette for vald eller truslar om vald i nære relasjonar, og som har behov for rådgjeving eller eit trygt og mellombels butilbod» (305).
Kommunens ansvar omfatter kvinner, menn og barn, uansett vedkommendes utfordringer eller særlige behov.
Krisesenterstatistikken viser at det er få krisesentre som oppgir at de gir et ubetinget tilbud til personer med kjent rusmiddelproblematikk (306). Mange krisesentre vurderer i hvert enkelt tilfelle om de kan gi opphold. Mangel på tilrettelagte lokaler er en av årsakene til at disse utsatte ikke alltid får et botilbud på krisesenter. Dette er mennesker som ofte må skjermes, blant annet av hensyn til andre voksne og barn som oppholder seg på krisesenter, og som har behov for forutsigbarhet og trygghet. Videre har ikke krisesentertilbudene kompetanse eller mandat til å ta vare på personer som har behov for spesialisert helsehjelp eller sosialhjelp.
Det er mange voldsutsatte med rusmiddelproblemer som ikke oppsøker krisesentre fordi de vet at de ikke får et botilbud der, eller ikke kan bruke rusmidler mens de oppholder seg på krisesenter. Dette er beskrevet i en rapport om menneskerettigheter og rus fra Norges institusjon for menneskerettigheter (NIM) (119). Rapporten påpeker at personer med rusmiddelproblemer forskjellsbehandles, for eksempel ved at de ikke har et reelt tilbud i store deler av landet. NIM anbefaler myndighetene å utrede hvordan hjelpetilbudet til voldsutsatte som bruker rusmidler kan styrkes, og sikre gruppen reell tilgang til et godt krisesentertilbud over hele landet.
Det kommer fram i forarbeidene til krisesenterloven at dersom et krisesenter ikke blir vurdert som velegnet for å imøtekomme de behovene en bruker har, må kommunen finne andre løsninger som sikrer et likeverdig tilbud. Kommunen har anledning til å opprette krisesenterplasser i andre botilbud, for eksempel innenfor rusomsorgen, så lenge disse oppfyller kravene til sikkerhet og innhold som framgår av lov og forskrift.
Barne- og familiedepartementet har sendt på høring forslag til endringer i krisesenterloven. Departementet foreslår blant annet å lovfeste et krav til likeverdige alternative botilbud som presiserer at der tilrettelegging ikke er mulig, skal kommunen sørge for likeverdige alternative botilbud. Dette vil bidra til at voldsutsatte som ikke kan oppholde seg på krisesenter på grunn av egen, eller andres sikkerhet, på grunn av individuelle behov eller av hensyn til andre brukere, vil kunne få et likeverdig tilbud.
Departementet presiserer likevel i høringsnotatet at krisesentrene skal være et lavterskeltilbud for de som er utsatt for vold i nære relasjoner, og at krisesentrene verken er eller skal være behandlingsinstitusjoner. Regjeringen ser det derfor som nødvendig å styrke tilbudene til voldsutsatte kvinner med rusmiddellidelser i spesialisthelsetjenesten, se nærmere omtale i kapittel 8.9.
7.6.5 Reduksjon i ytelser under institusjonsopphold
Personer som oppholder seg i statlig institusjon og mottar livsoppholdsytelser som blant annet sykepenger, arbeidsavklaringspenger, uføretrygd eller alderspensjon fra folketrygden, får reduksjon i ytelsene etter nærmere bestemmelser (307). Begrunnelsen for disse reglene er at det ikke er rimelig at personer som mottar trygd skal kunne motta uavkortede ytelser over lang tid samtidig som staten betaler for kost og losji på institusjonen.
Ved opphold i kommunale institusjoner blir ikke ytelsene redusert etter disse reglene, men kommunen kan ta betaling og be Arbeids- og velferdsetaten legge inn trekk direkte i beboerens ytelse. For uføretrygd og pensjon er det gjort unntak fra reduksjon i ytelser ved opphold i somatiske sykehusavdelinger. Da unntaket ble innført i 1997 ble det begrunnet med at slike opphold gjennomgående er så kortvarige at reduksjon i ytelser ikke er aktuelt (308). Selv om også et mindretall av døgnoppholdene i TSB er av slik varighet at ytelsene blir redusert, er oppholdstid gjennomgående lengre for pasienter i døgntilbud innen TSB enn i psykisk helsevern og somatiske avdelinger. Reglene treffer derfor personer med rusmiddelproblemer og/eller psykiske lidelser i større grad.
Det er en tilbakevendende problemstilling at pasienter skriver seg ut før behandlingen er avsluttet av frykt for reduksjon av trygdeytelser og tap av bolig. Dette er ikke minst aktuelt innen TSB. Reduksjon i ytelser fra folketrygden kan også bidra til at utskrivningsklare pasienter har unødig lange opphold i døgninstitusjon dersom de mister bolig underveis i behandlingsforløpet.
Det er unntak fra reduksjonsreglene for at pasienter skal kunne gjennomføre hensiktsmessig behandling uten frykt for å miste boligen. Arbeids- og inkluderingsdepartementet vil gjennomgå disse reglene for å vurdere om regelverket og praksis i tilstrekkelig grad sikrer dette formålet. I den forbindelse vil det også gjøres en gjennomgang av andre sider ved regelverket om reduksjon i ytelser ved institusjonsopphold, blant annet reduksjonsgradene. Dersom gjennomgangen viser at det er behov for endringer, vil departementet ta initiativ til nødvendige justeringer.
7.7 Tannhelsetjenester
Regjeringen ønsker en gradvis utvidelse av den offentlige tannhelsetjenesten med mål om å likestille den med andre helsetjenester. Derfor oppnevnte regjeringen et utvalg i 2022 med mandat til å foreta en helhetlig gjennomgang av tannhelsetjenesten. Utvalget ble blant annet bedt om å vurdere forslag til skjermingsordninger for pasienter med særskilte behov for tannhelsehjelp. Utvalget leverte sin utredning, NOU 2024:18 En universell tannhelsetjeneste – Harmonisering, styring og utvidet offentlig ansvar, september 2024 (309). Utredningen vil bli sendt på høring før regjeringen foreslår videre oppfølging av rapporten.
Regjeringen har villet lovfeste tilbud om tannhelsetjenester til personer med rusmiddellidelser som er under legemiddelassistert rehabilitering (LAR), eller mottar tjenester som nevnt i helse- og omsorgstjenesteloven § 3-2 og § 3-6 (168).
Våren 2024 la regjeringen fram Prop. 60 L (2023–2024) Endringer i lov om tannhelsetjenesten, (310). som ble vedtatt i Stortinget 11. juni, med ikrafttredelse 1. juli. Endringene innebærer en lovfesting av rettigheter for unge voksne i alderen 21 til 24 år, personer med rusmiddelavhengighet som mottar visse helse- og omsorgstjenester, og innsatte i fengsel. Dette er rettighetsfesting i lov av gjeldende praksis overfor pasientgrupper som i en årrekke har mottatt tannhelsehjelp med grunnlag i rundskriv og bevilgninger, men uten at de har hatt rettigheter etter loven. Lovendringene tydeliggjør ansvaret til den offentlige tannhelsetjenesten og styrker rettsstillingen til grupper med kjent dårlig tannhelse.
Pasienter med rusmiddellidelser har rett til nødvendig tannhelsehjelp dersom de omfattes av noen av de prioriterte gruppene i tannhelsetjenesteloven § 1-3 (311). Mest aktuell er gruppen i § 1-3 første ledd bokstav c, som omfatter «eldre, langtidssyke og uføre i institusjon og hjemmesykepleie» og gruppen i ny bokstav e, som omfatter «personer som på grunn av rusmiddelavhengighet mottar noen av følgende tilbud:
personlig assistanse i medhold av helse- og omsorgstjenesteloven § 3-2 første ledd nr. 6 bokstav b
avlastningstiltak for pårørende i medhold av helse- og omsorgstjenesteloven §3-6 nr. 2 legemiddelassistert rehabilitering i medhold av spesialisthelsetjenesteloven § 3-16»
Det er per i dag ikke mulig å gi et tall på hvor mange pasienter med rusmiddellidelser som får utført tannbehandling årlig. Vi mangler også talldata om behandlingen som foregår i det private markedet, der hoveddelen av voksne, betalende pasienter får utført sin tannbehandling. Det finnes imidlertid talldata på behandlinger som er utført i den offentlige tannhelsetjenesten i 2022. Samlet mottok 1150 pasienter med rusmiddellidelser tjenester etter tannhelsetjenesteloven § 1-3 første ledd bokstav c (der de er skilt fra øvrige pasienter i gruppen) tannbehandling, i tillegg til 6458 pasienter i LAR.
For pasienter med psykisk helse- og/eller rusmiddelproblemer er tilrettelagt tannhelsetilbud til tortur- og overgrepsutsatte og personer med sterk angst for tannbehandling (TOO) av betydning. Pasienter som fyller kriteriene, vil først få angstbehandling eller annen psykologisk behandling. Deretter tilbys de tannbehandling slik at de oppnår en akseptabel tannhelse (312). Tilbudet er nå etablert i den offentlige tannhelsetjenesten i alle fylker.
7.8 Frivillig og ideell sektor, bruker- og pårørendeorganisasjoner
Frivillig og ideell sektor er viktige bidragsytere til norsk velferdsproduksjon. Ifølge hovedorganisasjonen Virke representerer tjenesteytende ideell sektor om lag 9 prosent av velferdsfeltet (313).
Frivillighetsfeltet, herunder bruker- og pårørendeorganisasjonene, er en betydelig ressurs i helsetjenestene også i et bærekraftperspektiv. Sektoren kan, blant annet gjennom lavterskeltilbud i form av sosial støtte, inkludering og fellesskap, supplere og utfylle offentlige tjenestetilbud. I Hurdalsplattformen slår regjeringen fast at den vil støtte opp om ideell sektor og ideelle tilbydere i helse- og omsorgssektoren, og frivillige og ideelle tilbydere på helse- og omsorgsfeltet må sikres gode rammevilkår og forutsigbar drift.
Historisk sett har frivillig og ideell sektor hatt stor betydning for utvikling av rusmiddelfeltet, og både i kommunene og i spesialisthelsetjenesten er det et betydelig innslag av ideelle aktører. Ideelle leverandører med avtale med de regionale helseforetakene har alltid hatt en sentral plass innen tverrfaglig spesialisert rusbehandling (TSB) og utgjør en vesentlig del av kapasiteten i det totale tjenestetilbudet. Med det bidrar sektoren til både kvalitet, mangfold og faglig utvikling i tjenestene. Sektoren utfører også oppgaver som tangerer eller inngår i det kommunale ansvaret. For eksempel tilbys både helsetjenester, bo- og oppfølgingstilbud og praktisk bistand av ideelle aktører. I noen sammenhenger er dette etter avtale der kommunen kjøper slike tjenester av ideelle tjenesteytere, men det foregår også i noen sammenhenger uten samarbeid eller at det er koordinert med kommunene.
Norge har et høyt innslag av representasjon fra sivilt samfunn både i det forebyggende arbeidet, i utforming av rusmiddelpolitikken og i tjenesteutvikling, se også kapittel 6 om å fremme bruker-, familie- og pårørendeperspektivet.
Sammen med ruspolitiske organisasjoner er også bruker- og pårørendeorganisasjonene viktige premissleverandører for rusmiddelpolitikken. Mange av bruker- og pårørendeorganisasjonene framstår ofte like mye som ruspolitiske organisasjoner som interesseorganisasjoner for en bestemt pasientgruppe. Regjeringen ser nødvendigheten av bredde og mangfold når det gjelder sivilt samfunns deltakelse og påvirkningskraft på rusmiddelpolitikken. Norge har hatt en høy internasjonal profil knyttet til sivilsamfunnets mulighet for å delta i politikkutvikling, og har lagt til rette for at organisasjonene også har kunnet delta på internasjonale samlinger, blant annet i de årlige møtene i FNs narkotikakommisjon (CND).13
Bruker- og pårørendeorganisasjoner på psykisk helse- og rusmiddelfeltet er viktige for å fremme brukernes interesser og behov gjennom å integrere brukermedvirkning både på system- og tjenestenivå. Bruker- og pårørendeorganisasjoner er godt representert i offentlige organer i helse- og omsorgstjenesten, for eksempel i ulike brukerråd, både i kommuner, helseforetak og hos overordnede helsemyndigheter. Helsedirektoratet har et eget brukerforum (Brukerrop) som består av bredden av organisasjonene på psykisk helse- og rusmiddelfeltet. Helse- og omsorgsdepartementet har et kontaktforum for brukere av helse- og omsorgstjenestene. Se også omtale av brukermedvirkning i kapittel 6.
Flere brukerorganisasjoner tilbyr også sosiale aktivitetstilbud for sine målgrupper og/eller medlemmer. Det være seg kafeer og væresteder som Kafé X i Tromsø og Huset Bergen eller de brukerstyrte sentrene.
Boks 7.10 HUSET Bergen
HUSET er et brukerstyrt tiltak som er etablert og drives som et samarbeid mellom de tre brukerorganisasjonene A-Larm, Foreningen for Human ruspolitikk (FHN) og proLAR Nett.
I 2024 er det etablert tre brukerstyrte hus, HUSET Bergen, HUSET Oslo og HUSET Stavanger. Konseptet er likt i alle tre husene. Det legges til grunn et prinsipp om medborgerskap og at alle skal oppleve å bli behandlet som likeverdige medlemmer av samfunnet. Det innebærer at alle har den samme retten og plikten til å bidra til å skape et samfunn hvor alle har like rettigheter, like muligheter og lik verdi. HUSET benytter en bruker til bruker-tilnærming som gir rusmiddelavhengige, tidligere rusmiddelavhengige og pårørende en arena hvor de kan oppleve tilhørighet, samhold, verdi, håp, muligheter og ansvar.
At HUSET er brukerstyrt, skiller det fra andre tilbud hvor brukere inviteres til å medvirke eller gis mulighet til å ha innflytelse. HUSET har selv ansvar for alle kjerneoppgaver, mens eksterne samarbeidspartnere medvirker for eksempel med støtte, kvalitetssikring, opplæring og forskning. HUSET samarbeider med mange aktører som næringsliv, andre frivillige organisasjoner, naboer, kommune, spesialisthelsetjeneste og forskningsinstitusjoner. Mye av dette samarbeidet er initiert og driftes av HUSET.
HUSET jobber utadrettet mot politikere, naboer og samfunnet ellers og bidrar til forskning, opplysning og til å bygge ned barrierer og stigma.
Kilde: Marianne Cook Pierron, daglig leder HUSET Bergen.
Frivillig og ideell sektors aktivitet på rusmiddelfeltet kjennetegnes av at en relativt stor andel av aktiviteten er finansiert over statsbudsjettet i form av tilskuddsordninger. Mange av tilskuddsordningene over Helse- og omsorgsdepartementets budsjett som er rettet mot personer med rusmiddelproblemer, er felles med psykisk helsefeltet og omfatter også voldsproblematikk.
Det pågår et løpende arbeid for å ha tilskuddsordninger som understøtter helsemyndighetenes overordnede mål på psykisk helse- og rusmiddelfeltet, samtidig som mangfold og tilskuddsmottakernes behov for forutsigbarhet ivaretas. Det ble gjort store endringer i tilskuddsordningene i 2023. Helsedirektoratet har i 2024 gjennomgått tilskuddsordningene som er rettet mot psykisk helse- og rusmiddelfeltet over Helse- og omsorgsdepartementets budsjett. Direktoratet har blant annet vurdert behovet for tilpasninger og endringer i regelverket til bruker- og pårørendeorganisasjoner slik at tilskuddene i større grad støtter formålet med bevilgningene. Dette innebærer også tilpasninger og justeringer slik at godt kvalifiserte søkere som i dag ikke passer inn i dagens ordninger, kan ivaretas.
Det har særlig vært behov for en mer forutsigbar og tilpasset ordning for paraplyorganisasjonene på psykisk helse- og rusmiddelfeltet, også der formålet ikke er å fremme bruker- og pårørende medvirkning spesielt. Regjeringen foreslår i budsjettet for 2025 å opprette en ny tilskuddsordning til etablerte paraplyorganisasjoner innen psykisk helse, rusmiddel- og voldsfeltet.
Tilskuddordningen til oppfølgingstilbud til personer med rusmiddelproblemer, psykiske helseproblemer og/eller erfaring fra salg og bytte av seksuelle handlinger som ble etablert i forbindelse med revidert nasjonalbudsjett i 2024, videreføres i 2025. Tilskudd gis til frivillige og ideelle virksomheter som driver lett tilgjengelige oppfølgingstilbud uten egenbetaling. Tilskuddet omfatter blant annet oppfølging av helseproblemer i målgruppen, forebygging av helseskade ved rusmiddelbruk og bistand til praktiske gjøremål mv.
Regjeringen anser at brukerstyrte tilbud har en særlig merverdi fordi de på ulike måter involverer brukerne av tilbudet i driften, noe som bidrar til mening og mestring. Gjennom tilbud om sosial støtte, inkludering og fellesskap er de brukerstyrte «husene» en viktig del av det sosiale nettverket som trengs i forbindelse med behandling i kommune eller spesialisthelsetjeneste. Bevilgningen inngår på den måten i regjeringens arbeid med godt ettervern knyttet til oppfølging etter behandling. Regjeringen har i budsjettet for 2025, foreslått å bevilge 2 millioner kroner til en egen tilskuddsordning for brukerstyrte hus på rusmiddelfeltet.
7.9 Videreutvikle tilskuddsordninger på psykisk helse- og rusmiddelfeltet
Formålet med statlige tilskudd er å legge til rette for å nå prioriterte mål og tar ofte sikte på å dekke områder der det er opplevd mangler eller er identifisert utviklingsbehov. Tilskudd er et potent virkemiddel for å realisere politikk. Det er imidlertid ikke alltid det foreligger en grundig utredning av et behov før en tilskuddsordning etableres eller endres. Ofte er ordningene hver for seg små og forutsetter ikke nødvendigvis en utredning i henhold til kravene i utredningsinstruksen (314).
Tilskudd omfatter både utviklingsarbeid i kommunene, i spesialisthelsetjenesten og til ideell og frivillig sektor. Ordninger rettet mot kommuner og frivillig og ideell sektor over Helse- og omsorgsdepartementets budsjett forvaltes i hovedsak av Helsedirektoratet. Det er høy etterspørsel etter tilskudd på noen områder der antall søknader langt overskrider de disponible rammene, og presset er økende. På andre områder er etterspørselen lav, og det er stadig behov for justeringer. Det kan stilles spørsmål ved om de ulike tilskuddordningene i tilstrekkelig grad ses i sammenheng og understøtter hverandre. Videre er det spørsmål om dagens fordeling av bevilgninger på de ulike ordningene er i samsvar med overordnede politiske mål, faglig utvikling og behovene på feltet.
Helsedirektoratet og tilskuddsforvalterne i andre sektorer gjennomfører regelmessig evalueringer av utvalgte ordninger i tillegg til løpende forbedringsarbeid. Evaluering av tilskudd til institusjonsbaserte tiltak og aktivitetstilbud rettet mot personer med psykiske problemer, rusmiddelproblemer eller prostitusjonserfaring kan vise til at deler av formålet med de enkelte ordningene blir nådd, for eksempel mål om mangfold i tjenestetilbudet til målgruppen, men mindre om effekt av tilbudene på bruker- og samfunnsnivå (315).
Fragmenterte, kortvarige og spesifikke tilskuddsordninger på statlig nivå kan gi kommuner og andre aktører dårlige forutsetninger for å jobbe langsiktig, systematisk og bærekraftig med lokale utfordringer. En områdegjennomgang av øremerkede tilskudd til kommunesektoren i 2017 viste at tilskuddsordningene ga dårlig og lite effektiv statlig styring av kommunesektoren (316). De mange tilskuddsordningene bidrar også til store administrasjonskostnader både for forvalter og søkere.
Det gis tilskudd til ideell og frivillig sektor til aktivitet som overlapper kommunale helse- og omsorgstjenester. Ved kjøp av tjenester er det kommunen som er ansvarlig for at tilbudene fyller kravene til forsvarlige helse- og omsorgstjenester, og at pasient- og brukerrettigheter ivaretas. For noen tilskuddsfinansierte tilbud er kunnskapsgrunnlaget mangelfullt, og det trenger derfor å styrkes. Som hovedregel bør tilskuddsfinansiert aktivitet bidra til å realisere overordnede mål på feltet og etableres som en integrert del av samfunnets samlede innsats på feltet.
Flere departementer har tilskuddsordninger rettet mot frivillig og ideell sektor som treffer personer med rusmiddelproblemer. Arbeids- og inkluderingsdepartementet viser til at tilbud gjennom ideelle og frivillige organisasjoner bidrar til et mangfold i tjenestetilbudet til målgruppene, og anses som viktig for å møte variasjonene i målgruppenes behov. Tilskudd til aktivisering og arbeidstrening og tilskudd til sosialt entreprenørskap er eksternt evaluert. Ifølge evalueringen bidrar prosjektene til gode løsninger for inkludering av målgruppene ved at det tilbys fleksible løsninger (317). Det pekes imidlertid på at det er en utfordring med videreføring av tiltak og finansiell bærekraft på sikt. Arbeids- og inkluderingsdepartementet følger opp evalueringen for å se på hvordan tilskuddsordningene bør innrettes mest mulig formålstjenlig.
Øremerkede tildelinger til enkeltaktører, særlig over Helse- og omsorgsdepartementets budsjett, har bidratt til både å binde opp bevilgninger i søkbare tilskuddsordninger og til at både mottakere og tilskuddsbeløp har framstått som relativt vilkårlig. Regjeringen avviklet derfor i 2022 og 2023 en rekke øremerkede tilskudd, noe som gjør det mulig å fordele tilskudd mer rettferdig og etter tydeligere kriterier. Rapporteringen fra Helsedirektoratet viser likevel flere skjevheter i fordeling av tilskudd, ikke minst geografisk. For eksempel søker små kommuner sentrale tilskuddsordninger i mindre grad enn større kommuner og byer.
Ordninger som er rettet mot kommunene, har ofte krav i regelverk om at mottaker må vise hvordan det skal arbeides for at tilskuddsfinansierte tiltak tas inn i økonomiplaner og budsjetter. Også her er det et tilbakevendende problem at tiltak som etableres med tilskudd, ikke videreføres etter at tilskudd faller bort, og det er usikkert i hvilken grad metodikk og kompetanse som utvikles, overleveres og lever videre. Tiltak i regi av frivillig og ideell sektor kan i liten grad bli selvfinansiert og er helt avhengig av tilskudd. Dette binder framtidige bevilgninger og gir mindre rom for utviklingsarbeid og nye tilskuddsmottakere.
Tilskuddsmottakerne rapporterer ofte om utfordringer knyttet til kompliserte søknadsprosesser, lang saksbehandlingstid, komplisert regelverk og generell uforutsigbarhet, blant annet om videreføring, utmåling og utbetaling av tilskudd.
De søkbare tilskuddsordningene som omfatter rusmiddelfeltet over Helse- og omsorgsdepartementets budsjett, utgjør en betydelig økonomisk ressurs og er et viktig virkemiddel for å realisere faglige og politiske mål på psykisk helse- og rusmiddelfeltet. Det er imidlertid et potensial for bedre, mer effektiv og samordnet bruk enn i dag. Det er også viktig å vurdere om dagens innretning og fordeling mellom ordninger er i samsvar med mål i forebyggings- og behandlingsreformen og opptrappingsplanen for psykisk helse.
Evalueringer og revideringer av enkeltstående tilskuddordninger har stor nytteverdi, men gir en fragmentert tilnærming. Regjeringen ser behov for en større og mer helhetlig gjennomgang av tilskuddsordninger rettet mot psykisk helse og rusmiddelfeltet. Dette handler om behov for en formålstjenlig og effektiv bruk av de samlede ressursene på feltet, hensynet til kommunens behov for å benytte tilskudd etter lokale behov, hensynet til faktiske behov blant brukere i målgruppen for tilskuddsfinansiert aktivitet og hensynet til tilskuddsmottakernes behov for forutsigbarhet og kontinuitet.
Det kan det vurderes om det finnes mer hensiktsmessige finansieringsordninger enn tilskuddsordninger for å stimulere til ønsket aktivitet og utvikling på psykisk helse- og rusmiddelfeltet. Et alternativ til dagens ordninger kan være ulike former for programfinansiering for å få større kraft og sammenheng på særlige områder. Programfinansiering er en tilnærming som blant annet har blitt anbefalt av KS, særlig i forbindelse med finansiering av satsinger rettet mot barn og unge.
Det kan også være aktuelt å vurdere om alle ordninger forvaltes på riktig nivå. En del av utviklingsarbeidet kan være å vurdere å delegere flere av ordningene eller deler av bevilgningene til Statsforvalteren, eventuelt vurdere om instanser som fylkeskommunen/kommunen kan forvalte enkelte ordninger. En slik tilnærming kan bidra til en mer helhetlig innretning av rusmiddelfeltet ved at rammefinansierte og tilskuddsfinansiert aktivitet samordnes, og trekker i samme retning ut fra lokale behov. I en videre utvikling av tilskudd over Helse- og omsorgsdepartementets budsjett kan det også være relevant å se til overlappende eller tilstøtende ordninger over andre departementers budsjetter for en samordning på tvers av sektorene. I et slikt arbeid vil det være nødvendig at alle relevante aktører blir involvert.
8 Behandling av rusmiddellidelser
8.1 Bakgrunn
Rusmiddelproblematikk har et spenn fra risikofull rusmiddelbruk til alvorlige avhengighetslidelser og personer med rusmiddelproblemer har behov for ulike tilnærminger og behandlings- og oppfølgingstilbud. For mange vil det være tilstrekkelig med korte intervensjoner for at de endrer sitt bruksmønster. Andre vil ha nytte av langvarig behandling og oppfølging fra fastlege og øvrige kommunale helse- og omsorgstjenester, mens noen har omfattende hjelpebehov som krever spesialisert behandling. Noen pasienter har også behov for behandling for samtidige rus- og psykiske lidelser og samtidige tjenestetilbud fra begge nivåer i helsetjenesten. Derfor må behandling for rusmiddellidelser opprettholdes og videreutvikles både i kommunene, i spesialisthelsetjenesten og på tvers av nivåene.
For og tjeneste- og behandlingstilbud til barn og unge med rusmiddelproblemer, se kapittel 7.2.4 og kapittel 9.5.
8.1.1 Regjeringen vil
følge opp tiltak i Nasjonal alkoholstrategi innen kommunal helse- og omsorgstjeneste og i spesialisthelsetjenesten
legge til rette for at flere får behandling for alkoholbrukslidelser, ved å
øke kunnskap om følgeskader av alkohol og ferdigheter hos personell
øke kunnskapen om legemidler som kan brukes for å behandle alkoholproblemer, herunder om muligheten til å søke individuell stønad etter blåreseptforskriften
øke personellets oppmerksomhet for å identifisere tilstander der alkohol er en medvirkende årsak til sykdomsbildet
etablere en ny behandlingsretningslinje for tidlig intervensjon for alkoholproblemer
legge til rette for at flere får behandling for legemiddelavhengighet, og at færre utvikler slik avhengighet, ved å
øke rekvirenters kompetanse og kvalitet i rekvireringspraksis
vurdere endringer i regelverket for rekvirering og offentlig finansiering av avhengighetsskapende legemidler
øke tilgjengeligheten av og kompetansen om andre behandlingsmetoder enn legemidler ved langvarige smerter
legge til rette for tverrfaglig samarbeid både innad og mellom ulike nivåer i helsetjenesten
legge til rette for at de regionale helseforetakene kan styrke kapasiteten til veiledning, utredning og behandling i spesialisthelsetjenesten av pasienter med langvarige smerter og legemiddelavhengighet
sette ned et offentlig utvalg som skal utrede framtidens rusmiddel- og avhengighetsbehandling, hvor oppgave- og funksjonsfordelingen og samhandling mellom ulike nivåer og aktører optimaliseres. Utredningen skal blant annet omfatte
gjennomgang av kunnskapsgrunnlaget innen behandling av rusmiddel- og avhengighetslidelser for å gi personer med rusmiddelproblemer og deres familier et behandlingstilbud med god kvalitet
utredning av mulige endringer i LAR for fortsatt å sikre et helhetlig og kunnskapsbasert tilbud til pasienter med opioidavhengighet og medikamentell behandling av andre og samtidige rusmiddelavhengigheter, i og utenfor spesialisthelsetjenesten
oppsummere kunnskap og erfaringer om anvendelse av tvang på rusmiddelfeltet
sørge for at det bygges opp kapasitet i behandlingstilbudet til voldsutsatte kvinner med rusmiddellidelser i spesialisthelsetjenesten
legge vekt på mulighetene for et godt helse- og velferdstilbud ved endringer i kriminalomsorgens struktur
styrke rusmestringstilbudene i norske fengsler
styrke samarbeidet mellom kriminalomsorgen og helseforetakene
følge opp anbefalinger og tiltak fra straffereaksjonsutvalget herunder
om hvordan innsattes helse best kan ivaretas under varetekt, straffegjennomføring og ved tilbakeføring til samfunnet
avklare og tydeliggjøre forholdet mellom helsetjenestenes plikt til å yte helsetjenester til innsatte, og kriminalomsorgens tilretteleggeransvar slik at innsatte får den helsehjelpen de har rett på og behov for
sikre tidlig identifisering og god behandling av personer med spilleproblemer
Boks 8.1 Resultatmål
Ansvar og oppgaver mellom tjenestenivåer og sektorer følges opp i tråd med ny kunnskap og utviklingen i øvrig helse- og omsorgstjeneste.
8.2 Behandling av alkoholproblemer
Mange pasienter med alkoholproblemer kommer i kontakt med helsetjenestene for ulike psykiske og somatiske helseproblemer uten at den bakenforliggende alkoholbruken nødvendigvis er kjent. En stor andel av pasientene som er innlagt ved somatiske sykehusavdelinger, har rusrelaterte helseproblemer, der rusmiddelbruken kan ha forårsaket eller komplisert innleggelsen.
Mange har barrierer mot å snakke om sine alkoholproblemer. Dette kan handle om skam og stigma, men også redsel for konsekvenser knyttet til tap av relasjoner, førerkort og/eller arbeid (318). Holdninger og mangel på kunnskap, kan være barrierer for helsepersonell mot å ta opp alkoholproblematikk med sine pasienter.
Å arbeide systematisk for å redusere skam og stigma ved rusmiddelproblematikk kan bidra til at pasienter tør å ta opp denne typen helsespørsmål med fastlegen eller annet personell i helsetjenesten. Det er derfor viktig at personellet har kompetanse om hva som fremmer og hemmer samtaler om alkohol og alkoholproblemer. Det er et potensial for å øke både kunnskap og kompetanse og tilgang til gode verktøy for å identifisere og intervenere ved risikofull eller skadelig alkoholbruk. Dette gjelder for personell i spesialisthelsetjenesten, for fastlege, helsesykepleiere og jordmødre samt hjemmetjeneste og bedriftshelsetjeneste m.fl.
Screening og korte intervensjoner
Helsetjenesten har blitt oppfordret til å screene pasienter for alkoholproblemer, særlig ved indikasjon på skadelig bruk. Det er viktig at personell har nødvendig kunnskap om muligheter og begrensninger ved ulike screeninginstrumenter. Brukes de feil, kan slike instrumenter føre til feilaktige konklusjoner og lite treffsikker oppfølging.
AUDIT (Alcohol Use Disorders Identification Test) er et mye brukt verktøy til bruk overfor den generelle befolkningen og i forskning for å avdekke mulige alkoholproblemer. Tilsvarende verktøy finnes for identifisering av problembruk av ulovlige rusmidler, for eksempel DUDIT (Drug Use Disorders Identification Test).
Et stort antall studier har vist at kartlegging av risikofylt alkoholbruk (f.eks. ved hjelp av AUDIT) og motiverende intervju (MI) som intervensjon overfor personer som har risikofylt alkoholbruk, har god effekt (319). Likevel har man i liten grad lykkes med å iverksette dette i stor skala. Dette gjelder ikke bare i Norge, men også i mange andre land (320, 321). Heller ikke en egen refusjonstakst har brakt bruken opp på et tilfredsstillende nivå.
Fastleger og annet personell i kommunal helse- og omsorgtjeneste og i relevante sykehusavdelinger bør ha grunnleggende kunnskap om korte intervensjoner for alkoholproblemer. Dette er små eller korte intervensjoner med enkel opplæringsvirksomhet om alkoholens skadevirkninger og enkle spørreteknikker.
Ved korte intervensjoner er ofte motiverende intervju (MI) benyttet både av behandlere i kommunen og i spesialisthelsetjenesten. MI er en samarbeidsbasert samtalemetode som har som mål å styrke personens indre motivasjon og ønske om endring. Det er godt dokumentert i forskning at MI har god effekt ved risikofull og skadelig alkoholbruk (322-324).
Motiverende intervju anbefales som metode i samtale med pasienter/brukere med rusmiddelproblemer, i henhold til Nasjonal faglig retningslinje for behandling og rehabilitering av rusmiddelproblemer og avhengighet og Nasjonal faglig retningslinje for utredning, behandling og oppfølging av personer med samtidig ruslidelse og psykisk lidelse – ROP-lidelser (325, 326).
Øke kunnskapen om legemiddelbehandling for alkoholbrukslidelser
Basert på tilgjengelig kunnskap er det internasjonal konsensus om at legemiddelbehandling for alkoholbrukslidelser benyttes i for liten grad (327). I Nasjonal faglig retningslinje for behandling og rehabilitering av rusmiddelproblemer og avhengighet foreslås legemidler brukt som støttebehandling til personer med alkoholavhengighet etter en grundig klinisk vurdering. Dette er i tråd med hva andre land det er naturlig å sammenlikne med, har gjort (328). Pasienter med et problematisk alkoholkonsum bør i større grad gis adgang til i behandlingsopplegg som består av forskjellige behandlingsmetoder for å oppnå endring. Medikamentell behandling har følgelig en naturlig plass i behandling av pasienter med alkoholbrukslidelse, og kunnskapen og anbefalingene i retningslinjene bør gjennomføres i større grad.
Legemidler for alkoholbrukslidelse kan dekkes av blåreseptordningen etter individuell søknad til Helfo. Det kommer få slike søknader, og det kan tyde på at muligheten for slik stønad er lite kjent blant leger.
8.3 Legemiddelassistert rehabilitering
Legemiddelassistert rehabilitering (LAR) for opioidavhengighet er en del av tverrfaglig spesialisert rusbehandling (TSB) i spesialisthelsetjenesten. Pasienter henvises til LAR fra fastlege, psykolog, helse- og sosialtjenesten i kommunen eller annen spesialisthelsetjeneste.
Behandlingen i LAR er medikamenter i kombinasjon med rehabiliteringstiltak. De vanligste medikamentene er buprenorfin og metadon. I 2023 ble 24-timers morfin godkjent som et nytt legemiddel til bruk i LAR ved utilstrekkelig behandlingseffekt eller alvorlige bivirkninger av andre medikamenter.
Senter for rus- og avhengighetsforskning (SERAF) utarbeider årlig en nasjonal statusrapport for LAR som oppsummerer relevant informasjon og sentrale utviklingstrekk. I 2023 mottok 8467 pasienter legemiddelassistert rehabilitering (LAR) i Norge, der kvinneandelen utgjorde om lag 30 prosent (133).
R’en i LAR (rehabilitering) har vært gjenstand for kritikk og det har vært pekt på at denne komponenten ikke har blitt prioritert sammenlignet med den medikamentelle oppfølgingen.14 Status for pasienter i LAR viser at de skårer dårlig på en del levekårsvariabler som naturlig faller inn under rehabiliteringsbegrepet (133). Samtidig har gjennomsnittsalderen for pasienter i LAR steget og gruppen har en høy grad av samsykelighet, som også har betydning for pasientgruppens status. Likevel er det viktig å understreke at retningslinjer for behandling og rehabilitering ved rusmiddelproblemer og avhengighet også gjelder for pasienter i LAR. Pasienter i LAR har rett til et helhetlig og koordinert tjenestetilbud herunder oppfølging av koordinator og individuell plan. Et slikt helhetlig tjenestetilbud kan omfatte både helse- og andre velferdstjenester som er viktig i et rehabiliteringsperspektiv.
Boks 8.2 Heroinassistert behandling
Det ble i 2022 iverksatt et prøveprosjekt i Oslo og Bergen med heroinassistert behandling (HAB) som del av legemiddelassistert rehabilitering (LAR).
Prøveprosjektet har fem års varighet. Målet er å utvide LAR til å omfatte medisinsk heroin (diacetylmorfin) enten i injiserbar eller peroral (tablett) form som kan gjøre det mulig å behandle personer der standardforløpet i LAR ikke har ført til tilfredsstillende resultat. Prosjektet følgeevalueres av Senter for rus- og avhengighetsforskning (SERAF). Det foreligger en midtveisrapport (329) som viser foreløpige gode resultater for mange pasienter. Endelig rapport skal være ferdig i første halvdel av 2026.
Forskning viser at LAR gir lavere dødelighet enn annen behandling av opioidavhengighet (330), reduksjon i rusrelatert sykelighet og reduksjon i kriminalitet (331). Det er anslått at LAR-behandling i Norge bidrar til i overkant av 100 færre døde årlig (332). Et sentralt utviklingstrekk er at gjennomsnittsalderen for pasientene i LAR øker. Mange mennesker med opioidavhengighet eldes nå med sykdommen. Samtidig innebærer økt gjennomsnittsalder at pasientene i større grad opplever somatiske helseutfordringer og et økende behov for tjenester fra andre deler av helse- og omsorgstjenesten. Generelt er pasientgruppen i LAR preget av høy sykdomsbyrde, både når det gjelder somatisk og psykisk helse (133).
Tilgjengeligheten til LAR anses som god. Det er likevel anslått at mange som kunne ha nytte av slik behandling, ikke mottar LAR (134). Dette kan være brukere som er særlig vanskelig å nå for de ordinære tjenestene, eller som av andre grunner ikke selv søker behandling.
I tillegg kan det være grupper som ikke har avhengighet til opioider som hoveddiagnose, men som likevel kan ha behov for medikamentell behandling for ulike lidelser og avhengigheter. Det er imidlertid lite kunnskap om virkning av medikamentell behandling ved avhengigheter til andre rusmidler enn opioider. Regjeringen har derfor tatt initiativ til å framskaffe mer kunnskap om slike avhengigheter med tanke på videre utvikling av behandlingstilbudene.
Boks 8.3 Langtidsvirkende naltrekson mot opioidavhengighet
Naltrekson er en opioid antagonist som blokkerer effekten av heroin og andre opioider. Behandlingen kan dermed forhindre ulovlig opioidbruk og beskytte mot overdoser. Injeksjoner med langtidsvirkende naltrekson har fire ukers virketid, og er en vel utprøvd behandlingsmulighet for personer med opioidavhengighet som ikke ønsker behandling med agonister. Naltrekson er ikke avhengighetsskapende og gir ingen rusmiddeleffekt. Langtidsvirkende naltrekson er foreløpig ikke tilgjengelig i Norge, men har blitt utprøvd i to kliniske studier i regi av henholdsvis SERAF (333) og Ahus (334). Resultater fra studiene viser blant annet at behandling med langtidsvirkende naltrekson kan føre til redusert bruk av rusmidler, mindre ønske om å bruke opioider, bedret psykisk helse og økt tilfredshet med livet (335-339).
8.3.1 Regulering av LAR
LAR-behandling reguleres gjennom forskrift om legemiddelassistert rehabilitering (LAR-forskriften)(340) og nasjonal faglig normering følger av to nasjonale faglige retningslinjer: Legemiddelassistert rehabilitering (LAR) ved opioidavhengighet (341) og Gravide i legemiddelassistert rehabilitering (171). Spesialisthelsetjenesten og kommunen skal samhandle om pasientens rehabilitering som beskrevet i Nasjonal veileder om habilitering og rehabilitering, individuell plan og koordinator (342). Pasienter i LAR følges også opp i henhold til Nasjonalt pasientforløp for tverrfaglig spesialisert rusbehandling (153). Pasientens alder, varighet og omfang av bruken er momenter som vurderes når LAR tilbys som behandling for opioidavhengighet.
Nasjonal faglig retningslinje for LAR ble revidert i 2022. Endringene handler om økt brukermedvirkning, økt grad av individuelle vurderinger, kontrolltiltak og flere legemidler i LAR. Det vil fortsatt være mulig å kreve urinprøver i tillegg til observasjon og dialog når dette anses som nødvendig og forholdsmessig. Et viktig formål med revisjonsarbeidet har vært å integrere LAR bedre i helse- og omsorgstjenesten og bidra til at pasienter i LAR får et helhetlig behandlingstilbud.
Nasjonal kompetansetjeneste TSB ved Oslo universitetssykehus utvikler ulike typer opplæringsmateriell om LAR. Dette skal bidra til å gjøre anbefalingene i den reviderte LAR-retningslinjen kjent og redusere uønsket variasjon. Det er behov for en felles kunnskapsbase for alle som møter og samhandler rundt pasienter som enten mottar LAR-behandling eller hvor LAR kan være en aktuell behandlingsform. Et nasjonalt faglig nettverk for LAR er etablert for å bedre kvaliteten.
Implementeringen av revidert retningslinje følgeevalueres av SERAF. Dette vil gi kunnskap om hvordan pasienter, behandlere og ledere opplever, vurderer og forholder seg til de nye retningslinjene, og et grunnlag for å vurdere behov for endringer og tiltak. Evalueringen kan gi mer kunnskap om ytterligere utviklings- og endringsbehov og ses i sammenheng med regjeringens ønske om en videre utvikling av medikamentell behandling av rusmiddellidelser.
Norges institusjon for menneskerettigheter (NIM) har vurdert dagens regulering og praksis i LAR i lys av menneskerettighetene (119). Det handler primært om utfordringer knyttet til retten til privatliv (EMK art. 8) og inngripende tiltak i form av hente- og utleveringsordninger og kontrolltiltak. NIM anbefaler at myndighetene bør iverksette tiltak som sikrer at regelverket for LAR gjennomføres og praktiseres likt over hele landet, og vurdere om enkelte vurderingstemaer bør løftes fra retningslinjen til LAR-forskriften.
8.3.2 Lavterskel-LAR
Nasjonal faglig retningslinje for legemiddelassistert rehabilitering (LAR) ved opioidavhengighet (LAR-retningslinjen) (341) åpner for at helseforetakene i samarbeid med kommunene, kan gjøre tilpasninger som bidrar til at vurdering og oppstart i LAR blir tilgjengelig for brukere med opioidavhengighet, som ellers er vanskelige å fase inn i de ordinære godkjenningsprosessene.
Formålet er å sikre at flest mulig brukere med opioidavhengighet, og som ønsker slik behandling, blir vurdert og raskt får tilbud om oppstart LAR.
Dette kan gjøres på flere måter avhengig av målgruppens størrelse og lokale forhold. I mindre kommuner kan det være mest formålstjenlig å integrere lavterskel LAR i den ordinære strukturen for samhandling mellom helseforetakene og kommunene. I større byer og kommuner kan det være aktuelt med egne lavterskel-LAR enheter. I slike enheter kan personer med opioidavhengighet møte opp uten henvisning for å bli vurdert for LAR og hvor LAR kan starte opp poliklinisk (341).
Et eksempel på det siste er tilbud om legemiddelassistert skadereduserende substitusjonsbehandling i Oslo (LASSO). LASSO er etablert ved Dalsbergstien hus, et av Oslo kommunes døgntilbud for målgruppen. Tiltaket tilbyr substitusjonsbehandling til personer som er avhengig av opioider, også uten henvisning. Behandlingen har et skadereduserende formål, men tar også sikte å bidra til at pasienter får videre hjelp, herunder rusbehandling i spesialisthelsetjenesten.
8.3.3 Videreutvikling av LAR
Ansvaret for både å tilby og finansiere LAR ble overført til spesialisthelsetjenesten i 2004. Etter 20 år med LAR som spesialisthelsetjeneste er det behov for å gjøre en ny vurdering av hvilken rolle den kommunale helse- og omsorgstjenesten bør ha for denne pasientgruppen ut over å tilby tjenester som faller inn under rehabiliteringsbegrepet. Etter at LAR-forskriften ble fastsatt, har kompetansen i den kommunale helse- og omsorgstjenesten blitt styrket. Blant annet har det fra 2017 vært krav om å være spesialist eller under spesialisering i allmennmedisin for å få fastlegeavtale.
Beslutning om innskrivning og utskrivning av legemiddelassistert rehabilitering treffes av lege i spesialisthelsetjenesten. Gjennomføring av behandlingen, herunder rekvirering av legemidler til bruk i legemiddelassistert rehabilitering, kan delegeres til allmennlege i den kommunale helse- og omsorgstjenesten. Allmennlegens oppfølgning av pasienter i legemiddelassistert rehabilitering skal skje i nært samarbeid med spesialisthelsetjenesten.
I 2021 var behandlingen hovedsakelig forankret i TSB for 73 prosent av pasientene, mens allmennlege i kommunen hadde blitt delegert ansvar for oppfølging for 26 prosent. Det er store forskjeller mellom helseforetakene og innad i det enkelte helseforetak for hvorvidt allmennlege i kommunal helse- og omsorgstjeneste er delegert ansvar for oppfølging av pasienter i LAR. Dette varierer fra 15–95 prosent mellom helseforetakene (343).
Boks 8.4 Medikamentell behandling av avhengighet til benzodiazepiner og sentralstimulerende midler
Helse Vest koordinerer et oppdrag om å lede nasjonale kliniske behandlingsstudier for avhengighet til benzodiazepiner og sentralstimulerende rusmidler.
Bakgrunnen for oppdraget er behovet for dokumenterte behandlingsmetoder for slike avhengighetstilstander som er like effektive og trygge som substitusjonsbehandling ved opioidavhengighet (LAR). Formålet er å undersøke effekt og sikkerhet av slik behandling med sikte på å forbedre overlevelsesrate, helsestatus og livskvalitet hos pasientgruppen.
Som en del av oppdraget gjennomføres to randomiserte kontrollerte multisenterstudier for substitusjonsbehandling ved henholdsvis avhengighet til benzodiazepiner og sentralstimulerende rusmidler, kalt BMX-studien og ATLAS4Dependence-studien.
For å øke muligheten for rekruttering og tettere oppfølging av studiedeltakere vil begge studiene i første omgang inkludere pasienter i LAR. Brukere har medvirket i både planlegging og gjennomføring av begge studiene, og det er etablert samarbeid med internasjonale fag- og forskningsmiljøer på området.
Resultatene fra studiene vil kunne bidra til mer kunnskapsbasert behandling av pasienter med alvorlig avhengighet til benzodiazepiner og sentralstimulerende rusmidler.
Helsedirektoratet har kartlagt helseforetakenes vurdering av dagens arbeidsdeling mellom spesialisthelsetjenesten og kommunal helse- og omsorgstjeneste. Der formidler de fleste helseforetakene at det er uproblematisk å overlate oppgaven til allmennlegene, hvis pasientene er trappet opp på legemiddel og har en stabil livssituasjon. I tråd med prinsippet om laveste effektive omsorgsnivå er det Helsedirektoratets vurdering at et forpliktende samarbeid kan etableres på kommunalt nivå, og at allmennleger kan delegeres oppgaven med å forskrive LAR-legemidler for flere pasienter enn i dag.
Legemidlene i LAR finansieres av helseforetakene, jf. prinsippet om at finansieringsansvar følger av behandlingsansvar. Ved kommunal utlevering av LAR-legemidler må helseforetakene inngå avtale med hver enkelt kommune.
Allmennlegene har et selvstendig faglig ansvar for oppfølging og forskrivning av avhengighetsskapende legemidler til andre pasientgrupper, som smertepasienter uten livstruende sykdom. De har ikke et selvstendig faglig ansvar for oppfølging av pasienter i LAR. Samtidig har man en aldrende LAR-populasjon som i økende grad har behov for kommunale helse- og omsorgstjenester. I tillegg finnes andre pasientgrupper som kunne ha nytte av LAR, for eksempel pasienter som har utviklet avhengighet etter smertebehandling, men som ikke passer inn i dagens LAR. I tråd med prinsippet om laveste effektive omsorgsnivå bør det vurderes om kommunale helse- og omsorgstjenester kan og bør ha et større ansvar enn i dag.
LAR er en av de best dokumenterte behandlingsmetodene for behandling av opioidavhengighet og LAR skal fortsatt være et helhetlig og kunnskapsbasert tilbud til denne pasientgruppen. Samtidig er det personer med opioidavhengighet og avhengighet til flere typer rusmidler, som av ulike grunner står utenfor LAR. Regjeringen vil derfor innhente kunnskap og utrede mulige endringer i LAR, samt legge til rette for medikamentell behandling av andre og samtidige rusmiddelavhengigheter, i og utenfor spesialisttjenesten. Dette innebærer å videreføre utprøving av medikamentell behandling for avhengighet av benzodiazepiner og sentralstimulerende midler. Regjeringen vil også videreføre forsøket med heroinassistert behandling.
Videre utvikling av LAR vil inngå i mandatet for utvalget som skal utrede framtidens rus- og avhengighetsbehandling. Se omtale under kapittel 8.10.
8.4 Behandling av legemiddelavhengighet
Problematisk bruk av avhengighetsskapende legemidler er et folkehelseproblem. Langvarig medisinsk bruk av avhengighetsskapende legemidler øker risikoen for at pasienten utvikler iatrogent avhengighetssyndrom, bedre kjent som legemiddelavhengighet. Antallet pasienter med problematisk bruk av opioider ved langvarige smertetilstander er økende, og en økende andel overdosedødsfall skyldes reseptbelagte avhengighetsskapende legemidler.
De fleste pasienter som bruker avhengighetsskapende legemidler vil over tid oppleve tilvenning og økt toleranse. Det vil derfor være behov for doseøkninger som øker risikoen for abstinenstilstand ved opphør, eller reduksjon av tilførsel av legemidler. Når pasienter har behov for økt dosering, kan det tyde på at de er i ferd med å utvikle eller har utviklet avhengighetssyndrom. Fastlegene klarer ikke alltid å trappe ned og avslutte behandlingen med disse legemidlene. Det er behov for et forsterket behandlingstilbud til disse pasientene.
Avvenning kan være vanskelig. Eksisterende behandlingstilbud for avrusing og nedtrapping er først og fremst innrettet for personer med rusmiddeldiagnoser. Personer som har utviklet avhengighet etter å ha fått avhengighetsskapende legemidler etter resept fra lege, identifiserer seg ikke nødvendigvis med pasienter som har utviklet avhengighet til rusmidler.
Det er derfor behov for tiltak som kan bidra til å redusere problematisk bruk av slike legemidler, herunder behandling av legemiddelavhengighet og å øke tilbudet av andre behandlingsmåter ved langvarige smertetilstander.
I følge Folkehelseinstituttets folkehelserapport oppgir 30 prosent av den voksne befolkningen at de har langvarige smerter (344). Behandling av langvarige smertetilstander må tilpasses den enkelte pasient med vekt på symptomlindring samt forbedret mestring, funksjon og livskvalitet. Behandling med legemidler kan være aktuelt, men skal ikke være den eneste behandlingen. Eksempler på ikke-medikamentelle tilbud er fysioterapi, fysisk trening, lærings- og mestringstilbud og psykologisk behandling. Nasjonal veileder for vanedannende legemidler anbefaler at før oppstart av et avhengighetsskapende legemiddel bør lege i samråd med pasient vurdere behandling med andre behandlingsmetoder enn bruk av avhengighetsskapende legemidler (74).
De fleste med langvarige smerter får hjelp i den kommunale helse- og omsorgstjenesten i form av rådgiving og/eller behandling. Pasienter med langvarige og sammensatte smertetilstander kan imidlertid ha flere ulike behov som fastlegen ikke alene kan møte. Tilbakemeldinger fra mange fastleger er at de opplever å stå alene, at det er lite bistand og veiledning å få fra spesialisthelsetjenesten, og at behandlingen er forbundet med en rekke dilemmaer.
Ettersom fastlegene står for en stor andel av forskrivningen av avhengighetsskapende legemidler og følger opp pasienter over tid, har de samtidig et særskilt ansvar for nedtrapping og forebygging av avhengighet og for å tilby alternativ behandling (74). Samtidig opplever fastlegene at ordinering og rekvirering av legemidler med rusgivende effekt og avhengighetspotensial er svært krevende i praksis, og at de mangler alternative behandlingsstrategier. Smerteklinikker bør konsulteres tidlig ved sammensatte smertetilstander og ved tilstander der smerteklinikkene har spesiell kompetanse og behandlingstilbud. Ventetiden fra mottatt henvisning til første time kan imidlertid være lang. Smerteklinikkene opplever ofte at de kommer sent inn i pasientbehandlingen der tidligere innsats i større grad kunne forebygget legemiddelavhengighet.
Behandling med opioider starter ofte i spesialisthelsetjenesten, for eksempel i forbindelse med smertetilstander etter operasjoner. Ved utskriving fra spesialisthelsetjenesten og overføring av behandlingsansvar til fastlegen er det viktig å avklare hvilket behov pasienten har for videre smertestillende behandling med opioider. Legemiddellisten i epikrisen kan oppfattes som en anbefaling fra sykehuslege. Fastlegen er avhengig av tydelig informasjon om varighet og plan for behandling fra spesialisthelsetjenesten.
I 2016 ble vilkårene for stønad til legemidler på blå resept ved langvarige smertetilstander justert i tråd med daværende anbefalinger i Nasjonal veileder for vanedannende legemidler. Krav om individuell søknad til Helfo ble beholdt, men vilkårene åpnet blant annet for at også fastleger skal kunne rekvirere opioider, mens det tidligere var krav om at behandlingen skulle være igangsatt av spesialist. Den individuelle stønadsordningen er imidlertid ikke i tråd med veilederen slik den foreligger i dag, og ordningen kan legitimere bruk av opioider som ikke er faglig begrunnet. Den vitenskapelige dokumentasjonen på effekt ved langvarig bruk er mangelfull, og vilkår for stønad til avhengighetsskapende legemidler er ikke revurdert i tråd med prioriteringskriteriene (nytte, ressursbruk og alvorlighet). Gjennom endringene i blåreseptregelverket i 2018 ble det presisert at disse også gjelder for individuell stønad.
For å ivareta pasientgruppen er det behov for bred kompetanse både hos fastleger, andre legemiddelrekvirenter og annet personell, om for eksempel alternativer til legemidler for smertebehandling og om avhengighet til legemidler. Det er behov for å øke rekvirenters kompetanse og kvalitet i rekvireringspraksis og tilgjengeligheten av, og kompetansen om, andre behandlingsmetoder enn legemidler ved langvarige smerter. Videre er det behov for å legge til rette for tverrfaglig samarbeid, i og mellom nivåene i helsetjenesten og for at de regionale helseforetakene kan styrke kapasiteten til veiledning, utredning og behandling av pasienter med langvarige smerter og legemiddel avhengighet. Det vil også være behov for å vurdere endringer i regelverket for rekvirering og offentlig finansiering av avhengighetsskapende legemidler.
8.5 Behandlingstilbudet til personer som bruker anabole steroider og andre prestasjonsfremmende midler
Bruk og besittelse av anabole steroider og andre prestasjonsfremmende midler ble kriminalisert i 2013. Rundt samme tid fikk personer med tidligere eller nåværende bruk av prestasjonsfremmende midler, herunder anabole steroider, rett til tverrfaglig spesialisert rusbehandling (TSB). Det nasjonale steroideprosjektet ble etablert for å samle og bygge opp kunnskapen om anabole steroider og behandling i TSB.
Bruk av steroider kan gi fysiske helseskader (for eksempel hjerte- og karsykdom, leverskade), psykiske helseproblemer (for eksempel angst, depresjon og paranoia) og atferdsendring (for eksempel irritabilitet, impulsivitet og aggressivitet). En av tre som bruker steroider utvikler avhengighet. Når kroppen tilføres anabole steroider, vil egenproduksjonen av testosteron opphøre. Etter avsluttet bruk av anabole steroider, og de tilførte steroidene er skilt ut av kroppen, oppstår symptomer på testosteronmangel som depresjon, utmattelse, seksuell dysfunksjon og noen får selvmordstanker. Det kan ta måneder eller år å få egenproduksjonen tilbake, noen får det aldri. Istedenfor å søke behandling, benyttes ofte ulike ulovlige hormonpreparater for å igangsette hormonsystemet. Andre gjenopptar bruk av anabole steroider for å unngå plagsomme symptomer. Selvmedisinering er en kjent barriere for å søke behandling.
Behandling i TSB foregår primært poliklinisk og består av samtaleterapi, utredning og behandling av fysisk og psykisk helse og samhandling med relevante aktører i første- og andrelinjetjenesten. Hormonterapi tilbys ikke i TSB på grunn av manglende kunnskapsgrunnlag. Det er viktig å videreutvikle kunnskap og kompetanse i TSB om anabole steroider og andre prestasjonsfremmende midler.
I TSB og blant innsatte i fengsel er det pasienter med både rusmiddellidelser og erfaring med anabole steroider. I en studie oppga 36 prosent av mennene og 8 prosent av kvinnene i TSB døgnbehandling at de hadde erfaring med bruk av anabole steroider (89). Innsatte i norske fengsler oppga tilsvarende tall: 30 prosent av mennene og 6,4 prosent av kvinnene (345). I disse populasjonene er bruk av steroider ofte en markør for mer alvorlig rusmiddelbruk. Det er derfor viktig å kartlegge bruk av steroider blant alle pasienter i TSB og blant innsatte, for å tilby tilpasset behandling til de som ønsker og trenger det.
I befolkningen er det betydelig høyere forekomst av ulovlig rusmiddelbruk blant brukere av anabole steroider sammenliknet med dem som ikke bruker anabole steroider. Ulike faktorer kan ha virket som barrierer mot å oppsøke avhengighetsbehandling i denne gruppen. Flere har opplevd negative holdninger og lavt kunnskapsnivå i tjenestene eller at behandler ikke ønsker eller kan gi ønsket behandling, for eksempel hormonterapi. Frykt for eventuelle konsekvenser kan også ha betydning for å oppsøke hjelp da bruk av slike midler er belagt med straffansvar (346-349). I tillegg identifiserer ikke brukere av anabole steroider seg nødvendigvis med pasientgruppen med rusmiddelproblemer. De vet ikke alltid hva slik behandling går ut på, og kan være skeptiske til å søke rusbehandling for sin avhengighet av anabole steroider.
Det viktigste tiltaket for å nå personer som bruker anabole steroider er informasjonskampanjer på sosiale medier (steroidelab.no) og en anonym nasjonal lavterskel informasjonstjeneste der brukere og deres pårørende kan ringe for å få informasjon om behandlingstilbudet. Et økende antall fastleger og annet personell fra spesialisthelsetjenesten kontakter steroideprosjektet og mottar veiledning fra spesialisthelsetjenesten om anabole steroider, helseskader, utredning og behandling.
8.6 Tvang på rusmiddelfeltet
Helse- og omsorgstjenesteloven (hol.) kapittel 10 inneholder bestemmelser om tvangstiltak overfor personer med rusmiddellidelser (168). Dersom noen utsetter sin fysiske eller psykiske helse for fare ved omfattende og vedvarende misbruk, og dersom hjelpetiltak ikke er tilstrekkelig, kan det vedtas at vedkommende uten eget samtykke kan tas inn i en institusjon utpekt av regionalt helseforetak, for undersøkelse og tilrettelegging av behandling, og holdes tilbake der i opptil tre måneder (hol. § 10-2).
For tilbakehold uten samtykke for gravide med rusmiddelbruk av en slik art at det er overveiende sannsynlig at barnet vil bli født med skade, og hjelpetiltak vurderes som utilstrekkelige, gjelder tilbakehold under hele svangerskapet, jf. hol. § 10-3. Under oppholdet skal det legges vekt på at kvinnen tilbys tilfredsstillende hjelp for sitt rusmiddelproblem, og for å bli i stand til å ta vare på barnet. Barnevernet skal informeres om vedtaket.
Det ligger til kommunen å fremme sak for Barneverns- og helsenemnda om innleggelse i institusjon uten eget samtykke. Vedtak kan bare settes i verk dersom institusjonen faglig og materielt er i stand til å tilby personen tilfredsstillende hjelp. Kommunen kan også treffe midlertidige vedtak etter hol. §§ 10-2 og 10-3 dersom de interesser bestemmelsen skal ivareta, kan bli vesentlig skadelidende dersom vedtak ikke treffes og gjennomføres straks. Barn mellom 12 og 16 år kan tas inn i institusjon med grunnlag i samtykke fra barnet selv og de som har foreldreansvaret, jf. hol. 10-4.
Tabell 8.1 Antall vedtak fattet i henhold til Helse- og omsorgstjenesteloven kapittel 10
Midlertidig vedtak | Klage på vedtak mv | Hovedsak | ||||
|---|---|---|---|---|---|---|
10-2 | 10-3 | 10-2 | 10-3 | 10-2 | 10-3 | |
2017 | 97 | 34 | 11 | 9 | 121 | 17 |
2018 | 116 | 23 | 13 | 2 | 110 | 11 |
2019 | 113 | 28 | 12 | 2 | 118 | 13 |
2020 | 115 | 40 | 16 | 3 | 120 | 17 |
2021 | 92 | 19 | 15 | 1 | 92 | 9 |
2022 | 86 | 21 | 11 | 3 | 104 | 9 |
Kilde: Sentralenheten for barneverns- og helsenemnda
Pasienter over 16 år i behandling for rusmiddellidelser kan etter hol. § 10-4 selv samtykke til å bli holdt tilbake i institusjon i spesialisthelsetjenesten. Tilbakehold gjelder i tre uker etter at samtykket er trukket tilbake og kan bare effektueres tre ganger ved hvert behandlingsopphold. Et slikt samtykke gis til institusjonsledelsen senest når oppholdet begynner.
Det foreligger ingen helhetlig statistikk om vedtak fattet i henhold til tvangsbestemmelsene i helse- og omsorgtjenesteloven. De siste årene har det vært et stabilt antall saker om tilbakehold. Det er relativt sett flere kvinner enn menn som får vedtak om tilbakehold uten samtykke. Dette skyldes delvis at tvang oftest anvendes overfor gravide rusmiddelbrukere. Det finnes heller ikke oversikt over antall personer som har samtykket til tilbakehold i institusjon etter hol. § 10-4.
Noen personer med alvorlige rusmiddelproblemer ønsker ikke å ta imot hjelp eller behandling for sin rusmiddellidelse. Dette kan være en svært vanskelig situasjon, både for pårørende og tjenesteytere. Oppsøkende arbeid kan være av stor betydning for å motivere til behandling. Kommunene har etter hol. § 10-1, også plikt til å undersøke om det er grunnlag for å fatte vedtak etter tvangsbestememelsene, etter melding fra pårørende.
Regjeringen har som utgangspunkt at det ikke bør anvendes mer tvang i helse- og omsorgstjenestene til personer som bruker ulovlige rusmidler. Samtykke til helsehjelp er hovedregelen for behandling av rusmiddellidelser som for alle andre lidelser. Imidlertid kan det være nødvendig å anvende tvang i noen sammenhenger der vilkår for tvang er oppfylt for å kunne gi nødvendig helsehjelp. Regjeringen er opptatt av å øke kunnskapen og bevisstheten om bruk av tvang slik at det sikres riktig bruk i helse- og omsorgstjenestene.
Om tvangstiltak bør benyttes må baseres på en avveining mellom etikk, forsvarlighet og hva som er formålstjenlig for brukeren/pasienten. Helsedirektoratet har utgitt en veileder om bruk av tvang/tilbakehold etter bestemmelsene i helse- og omsorgstjenesteloven. Veilederen vektlegger brukermedvirkning og skal bidra til både å forebygge bruk av tvang og til en mer formålstjenlig bruk av tvang, der det vurderes nødvendig (350). Veilederen tydeliggjør at tjenesteutøvere som har myndighet til å fatte tvangsvedtak, må være bevisst behovet for den sammensatte vurderingen, herunder de etiske sider ved tvang. Ved opphold i institusjon uten samtykke er samhandling mellom spesialisthelsetjenesten og kommunen, herunder god planlegging av utskrivning, av særlig stor betydning.
Som det framgår av regjeringens strategi for barnevernets institusjonstilbud (265), vil regjeringen i arbeidet med kvalitetsreformen for barnevernet planlegge for at ansvar for rusbehandling flyttes fra barnevernet til helse- og omsorgstjenesten ved spesialisthelsetjenesten. I den forbindelse vil også behovet for og konsekvenser av utvidet adgang til tilbakeholdelse i helselovgivningen utredes. Det framgår samtidig av strategien at behandling av rusmiddelproblemer i hovedsak skal baseres på barnets samtykke, jf. pasient- og brukerrettighetsloven (221), og behovet for bruk av tvang skal forebygges. Se omtale av rusbehandling i barnevernet i kapittel 9.5.2.
Kunnskapsgrunnlaget for tvang på rusmiddelfeltet er svakt (351), men det er ikke dokumentert at behandling ved tvang har bedre utfall enn samtykkebasert behandling (352). Bruk av tvang kan være helt nødvendig, men kan samtidig oppleves inngripende og er forbundet med økt risiko for integritetskrenkelse og rettighetsbrudd (352). Omfanget av pasienter som får vedtak om tilbakehold etter helse- og omsorgstjenesteloven kap. 10, er lite, sammenlignet med antall pasienter i behandling for rusmiddellidelser totalt. Regjeringen mener likevel at det er nødvendig å framskaffe mer kunnskap om effekt og konsekvenser av tvang overfor personer med rusmiddelproblemer.
8.7 Behandling av rusmiddellidelser under straffegjennomføring
Innsatte i fengsler har en opphopning av negative levekårsvariabler. En stor andel har rusmiddelproblemer, ofte med psykiske helseproblemer i tillegg (353). For å forebygge tilbakefall til ny kriminalitet etter soning er det av stor betydning at det gis gode behandlingstilbud under straffegjennomføringen, og at oppfølging etter soning forberedes i god tid før løslatelse. Det handler både om bolig, økonomi, arbeid og aktivitet, men også om kommunale helse- og omsorgstjenester.
Innsatte i fengsel har samme rett til offentlige velferdstjenester som andre innbyggere. Det innebærer at instanser som skal yte tjenester til befolkningen, skal tilby sine tjenester også til domfelte og innsatte. Dette omtales som «importmodellen» fordi tjenester «importeres» til kriminalomsorgen fra de respektive sektorer. Import av tjenester gjøres blant annet av hensyn til uavhengighet og faglig utvikling framfor at kriminalomsorgen selv ansetter eget undervisningspersonell, helsepersonell mv. Gjennom samarbeid med andre offentlige etater skal kriminalomsorgen legge til rette for at innsatte får de tjenester som lovgivningen gir dem rett til. Samarbeidet skal bidra til en samordnet innsats for å dekke innsattes behov og fremme deres tilpasning til samfunnet, jf. straffegjennomføringsloven § 4 (354).
Kommunene der fengsel er plassert skal yte nødvendige helse- og omsorgstjenester til de innsatte, jf helse- og omsorgstjenesteloven § 3-9. Tilsvarende skal de regionale helseforetakene sørge for nødvendige spesialisthelsetjenester, jf. lov om spesialisthelsetjenester § 2-1 a. første ledd (355). Fylkeskommunen har ansvaret for å tilby tannhelsetjenester til innsatte i fengsler.
Kriminalomsorgen skal som hovedregel framstille innsatte til behandling i spesialisthelsetjenesten når den innsatte ikke kan møte selv. De regionale helseforetakene fikk likevel i 2020 i oppdrag å etablere stedlige spesialisthelsetjenester innen psykisk helsevern og tverrfaglig spesialisert rusbehandling (TSB) for innsatte. Hensikten er å sikre faste stedlige tjenester til faste tider innenfor begge fagområder i fengslene. Kriminalomsorgsdirektoratet fikk i oppdrag å bistå i etableringen av en områdefunksjon innen psykisk helsevern og tverrfaglig spesialisert rusbehandling (TSB) for helseforetak med ansvar for fengsel.
Det ble utarbeidet en plan for styrking av helsetjenester i fengsel innen psykisk helsevern og tverrfaglig spesialisert rusbehandling gjennom et samarbeid mellom de fire regionale helseforetakene, Kriminalomsorgsdirektoratet, kriminalomsorgsregionene, kompetansesentrene for sikkerhets-, fengsels- og rettspsykiatri (SIFER) og Nasjonal kompetansetjeneste TSB (NK-TSB). I planprosessen ble det gjennomført en kartlegging av eksisterende tjenester og utarbeidet en oversikt over planlagt styrking av tjenestene (356).
Tilbudene til personer med rusmiddelproblemer i kriminalomsorgen
Kriminalomsorgen kan i medhold av straffegjennomføringsloven § 12 beslutte at domfelte skal gjennomføre hele eller deler av straffen i institusjon. Dette tiltaket er særlig aktuelt i tilfeller der domfelte har behov for døgnbehandling i TSB.
Det er flere som gjennomfører straff i samfunnet enn i fengsel. Kriminalomsorgens viktigste straffegjennomføringsformer i samfunnet for domfelte med rusmiddelproblemer er straffereaksjonene «Program mot ruspåvirket kjøring» og «Narkotikaprogram med domstolskontroll (ND)». Mange domfelte som gjennomfører straff med elektronisk kontroll (fotlenke) eller samfunnsstraff, har et rusmiddelproblem.
Boks 8.5 Avrusingsenheten ved Bjørgvin fengsel
I forbindelse med statsbudsjettet for 2019 ble det besluttet å etablere en pilot med en avrusingsenhet ved Bjørgvin fengsel i Bergen kommune. Formålet med avrusingsenheten var å kunne gi et avrusingstilbud i fengsel som vil kunne motivere den innsatte til å søke videre rusbehandling. Tilbudet skulle redusere rusmiddelbruk for den enkelte, legge til rette for bedre overgang fra straffegjennomføring i fengsel til hjemkommune og videre rehabilitering ved å redusere faren for tilbakefall til rus og kriminalitet. Dette til gevinst for den enkelte, pårørende og samfunnet.
Kriminalomsorgsdirektoratet rapporterer at målgruppen nå har mindre behov for døgnbasert avrusing fra helsetjenesten. Kriminalomsorgen har sammen med Helse Bergen derfor vurdert at midlene bør anvendes til et bredere tilbud til alle rusmiddelavhengige ved enhetene i Bergen, slik at opprinnelig målgruppe for satsingen sikres. Gjennom omleggingen forventes det at flere pasienter i målgruppen vil nås, og man vil kunne følge innsatte med rusmiddelutfordringer på en bedre måte fra start til slutt i straffegjennomføringen.
Kriminalomsorgens personell tilbyr rusprogrammer, russamtaler og tilbakeføringsarbeid ved overgang til samfunnet.
I kriminalomsorgen er det 18 rusenheter/rusmestringsenheter som gir tilbud om rehabilitering og tverrfaglig spesialisert rusbehandling (TSB) i fengsel. Enhetene skal sørge for god samhandling mellom kriminalomsorgen, spesialisthelsetjenesten og helse- og omsorgstjenesten i fengsel. Det skal også legges til rette for samhandling ved tilbakeføring av innsatte til samfunnet. Enhetene skal motivere og forberede innsatte med rusmiddelproblemer til å fortsette behandling etter fengselsoppholdet. Rehabiliteringen kan fortsette enten ved at innsatte overføres til soning etter straffegjennomføringsloven § 12 i behandlings- eller omsorgsinstitusjon, eller ved at innsatte får poliklinisk behandling etter løslatelse.
Enhetene har tilgang på kompetanse hentet fra spesialisthelsetjenesten (TSB), men mangler ofte kompetanse fra psykisk helsevern. Kriminalomsorgsdirektoratet peker i sitt innspill til meldingen på at det ved etablering av nye rusenheter eller andre rusbehandlingstilbud til innsatte bør vurderes særlig tilbud til innsatte med ROP-lidelser.
Riksrevisjonens undersøkelse av helse-, opplærings- og velferdstjenester til innsatte i fengsel
En forutsetning for å lykkes med overgangen fra fengsel til samfunn er god samordning mellom kriminalomsorgen og helse- og velferdsforvaltningen.
Riksrevisjonens undersøkelse av helse-, opplærings- og velferdstjenester til innsatte i fengsel i 2022 konkluderte med at oppfølgingen av de innsattes behov ikke er satt i system, og at det er mangler i tjenestetilbudet (357). Et av Riksrevisjonens hovedfunn var at innsatte med rusmiddelproblemer og psykiske lidelser ikke får fullgod tilgang til helsetjenester. Dette peker både på helsetjenestene og på kriminalomsorgen som har et ansvar for å tilrettelegge for at innsatte kan motta slike tjenester. Det kan oppstå situasjoner der både helsetjenesten og kriminalomsorgen kan sies å oppfylle sine lovpålagte oppgaver, samtidig som pasienten/den innsatte opplever å ikke få tilfredsstillende oppfølging.
For å følge opp Riksrevisjonens funn ble det i 2023 gitt felles føringer til Helsedirektoratet, Arbeids- og velferdsdirektoratet, Utdanningsdirektoratet, Husbanken og Kriminalomsorgsdirektoratet om å videreføre samarbeidet for å bidra til at innsatte i fengsel mottar tjenester i henhold til sektorlovverk, basert på kunnskap om målgruppenes behov og rettigheter.
Unge som gjennomfører straff
Mange av ungdommene som gjennomfører de alternative straffereaksjonene ungdomsstraff og ungdomsoppfølging har helseutfordringer, herunder rusmiddelproblemer, og det er viktig for rehabiliteringen at de får nødvendig oppfølging og bistand. Dette gjelder uavhengig av om de har fått en straffereaksjon grunnet bruk, erverv, besittelse eller oppbevaring av narkotika til egen bruk, eller ikke. Evalueringen av disse reaksjonene viste at det er utfordringer knyttet til tverrsektoriell samhandling, og at ungdom i mange tilfeller ikke får den hjelpen de har behov for under straffegjennomføringen (358).
Sekretariatet for konfliktrådene, Barne-, ungdoms- og familiedirektoratet og Helsedirektoratet, fikk i 2022 et felles oppdrag om å utrede hvilke hindringer og muligheter som finnes for tverrsektorielt samarbeid og de ulike velferdstjenestenes deltakelse under gjennomføring av ungdomsstraff og ungdomsoppfølging. I rapporten fra fellesoppdaget viser direktoratene til at det er utfordrende for konfliktrådene å skaffe seg oversikt over kommunens og spesialisthelsetjenestens hjelpetilbud til personer med rusmiddelproblemer. Tjenestetilbudene er ulikt organisert, og konfliktrådene har ikke anledning til å forplikte kommunen med tanke på egnede hjelpetilbud for den enkelte ungdom som gjennomfører ungdomsstraff eller ungdomsoppfølging.
Boks 8.6 Straffereaksjonsutvalget
Regjeringen satte i 2023 ned et offentlig utvalg som blant annet skal utrede hvordan innsattes helse, med særlig vekt på alvorlige psykiske lidelser eller utviklingshemming, best kan ivaretas under varetekt, straffegjennomføring og ved tilbakeføring til samfunnet. En del av mandatet til utvalget er å utrede løsninger innenfor dagens arbeidsdeling og organisering mellom kriminalomsorgen og helse- og omsorgstjenesten (importmodellen).
Videre skal utvalget tydeliggjøre hvilke krav som må stilles til kriminalomsorgen for å forebygge helseskade hos innsatte, og ivareta deres helse under varetekt og straffegjennomføring, samt presisere hva kriminalomsorgens tilretteleggeransvar innebærer i praksis og foreslå eventuelle nødvendige tiltak.
Straffereaksjonsutvalget skal avgi sin utredning våren 2025.
Direktoratene har flere anbefalinger knyttet til tverrsektorielt samarbeid om denne gruppen. En av anbefalingene er at de rådgivende enhetene for russaker kan fungere som kontaktpunkt for kriminalomsorgen og konfliktrådene ved tjenestebehov under straffegjennomføring i samfunnet, se omtale i kapittel 5.9. Enhetene kan ha samme funksjon også for voksne med rusmiddelproblemer som gjennomfører straff i samfunnet, herunder straffedømte i Narkotikaprogram med domstolskontroll.
Personer i gruppen 18-24 år som er under straffegjennomføring, er en særlig sårbar gruppe, og mange har rusmiddelproblemer. Som ledd i å bedre samordning og tverrsektorielt samarbeid for gruppen både før, under og etter straffegjennomføring, har Kriminalomsorgsdirektoratet i 2024 fått et oppdrag med å identifisere hindringer for samarbeid og foreslå tiltak til forbedringer. Oppdraget skal gjennomføres i samarbeid med Arbeids- og velferdsdirektoratet, Barne-, ungdoms- og familiedirektoratet, Helsedirektoratet, Politidirektoratet og Utdanningsdirektoratet. Rapporten skal leveres våren 2025.
Manglende samhandling og koordinering av tjenester og tilbud mellom nivåer og sektorer gjelder imidlertid ikke bare for unge lovbrytere. De samme utfordringene gjør seg gjeldende for personer med sammensatte tjenestebehov generelt og for voksne straffedømte, for eksempel under gjennomføring av dommer med Narkotikaprogram med domstolskontroll (ND) (359). Denne gruppen domfelte er blant de som har størst risiko for tilbakefall til ny kriminalitet, og det er av stor betydning at de får god behandling for sitt rusmiddelproblem.
8.8 Videreutvikling av behandlingstilbud for spilleproblemer
De regionale helseforetakene har ansvar for at personer med spilleavhengighet har et tilgjengelig og likeverdig behandlingstilbud i spesialisthelsetjenesten. Det offentlige behandlingstilbudet for spilleavhengighet gis i hovedsak på behandlingssteder som er spesialister på rusmiddelavhengighet og annen avhengighetsproblematikk. Personer med spilleproblemer har ofte andre psykiske problemer og problemer med rusmidler (3). Ideelle aktører er viktige for å kunne gi et tilfredsstillende behandlingstilbud til pasienter med spilleavhengighet.
Det finnes flere behandlingsformer for spilleavhengighet. Hvilke behandlingsformer og metoder som brukes, varierer mellom tjenestesteder og mellom helseregionene. Det er ikke gitt nasjonale faglige føringer for hvilke manualer og kartleggingsverktøy som bør benyttes i behandling av spilleproblemer og spilleavhengighet. Det finnes heller ingen oppdatert og samlet oversikt over hvilke klinikker som tilbyr behandling for spilleproblemer, og hva slags behandling som er tilgjengelig på de ulike stedene.
Både kartleggingsvirksomheten og behandlingen av penge- og dataspillavhengighet i Norge framstår som lite spesifikk, og det er lite standardisering av metodikk på tvers av behandlingssteder (360).
Kun 35 av 52 behandlingssteder oppgir at de har en særskilt kompetanse på behandling for pengespillavhengige, og 21 av 30 behandlingssteder for dataspillproblematikk. Av disse er det flere som oppgir at de ikke benytter standard kartleggingsverktøy i behandling av pasientene.
Mange med pengespillproblemer tar først kontakt når problemet har utviklet seg til å bli omfattende. Det er også en utfordring at spilleproblemer er tabubelagt. Det kan skyldes manglende kunnskap og forståelse i samfunnet om at dette er en avhengighet, og at terskelen for å søke hjelp er for høy. At personell og andre i tjenestene identifiserer problematisk spilleatferd tidlig er av stor betydning for å kunne komme tidlig inn med god hjelp og behandling.
I følge Nasjonalt kompetansesenter for spillforskning ved Univeristetet i Bergen (SPILLFORSK), tyder tilbakemeldinger fra bruker- og pårørendeorganisasjoner på at det også kan være utfordrende for pasienter å finne et behandlingstilbud som svarer til den enkeltes behov (360). En studie viser at pårørende ønsker å bli mer involvert i behandlingen, og at de ønsker mer emosjonell støtte og veiledning som familie (361). Familiene har behov for en bred tilnærming, herunder praktisk bistand, økonomisk hjelp og familiestøtte.
Ifølge Helsedirektoratet er det behov for en bedre nasjonal koordinering av behandlingstilbudet til personer med spilleproblemer. Dette innebærer å samle sentrale aktører i fagfeltet og gi råd til klinikere og ledere, gi veiledning og undervisning, samt bidra til generell faglig utvikling for å gjøre helsetjenesten bedre rustet til å forebygge og behandle spillproblemer. Det er videre behov for å utvikle nasjonale standarder for kartleggingsverktøy og behandlingsmetoder. Regjeringens handlingsplan mot spilleproblemer utløper i 2025. Helsedirektoratet har igangsatt evaluering av de tiltakene som retter seg mot forebygging og behandling av spilleproblemer. Formålet er å vurdere måloppnåelse for tiltakene. Arbeidet skal ferdigstilles 31. mars 2025.
8.9 Behandlingstilbudet til voldsutsatte kvinner med rusmiddellidelse
Bruk av rusmidler øker risikoen for å bli utsatt for vold. Det kommunale krisesentertilbudet skal gi hjelp til kvinner, menn og barn utsatt for vold i nære relasjoner. Krisesentrene gir likevel ikke et behandlingstilbud til personer med rusmiddellidelser. Det er også mange voldsutsatte kvinner med rusmiddelproblemer som ikke oppsøker krisesentre fordi de vet at de ikke får et botilbud der eller fordi de ikke kan bruke rusmidler mens de oppholder seg på et krisesenter, se kapittel 7.6.4.
Det er derfor nødvendig å bygge opp kunnskapsbaserte behandlingstilbud i spesialisthelsetjenesten til voldsutsatte kvinner med en rusmiddellidelse. Tilbud til denne gruppen sårbare pasienter er blant de mest spesialiserte tjenestene, og det er særlig behov for nærhet til andre tjenester både innen somatikk og psykisk helsevern. Det ligger allerede i dag i de faglige anbefalingene at helseregionene sørger for kjønnsspesifikke behandlingstilbud innen TSB, men det er behov for et tydeligere definert tilbud til voldsutsatte kvinner med en rusmiddellidelse. Et slikt tilbud bør bygges opp innenfor helseforetakene, for å sikre robuste tjenester med nødvendig nærhet til annen spesialisthelsetjeneste.
Helse- og omsorgsdepartementet ga i 2024 et oppdrag til de regionale helseforetakene om å sørge for at det bygges opp kapasitet i behandlingstilbudet i spesialisthelsetjenesten. til voldsutsatte kvinner med en rusmiddellidelse.
8.10 Utredning av framtidens rus- og avhengighetsbehandling
Sørge-for-ansvaret for tverrfaglig spesialisert rusbehandling (TSB) etter spesialisthelsetjenesteloven ligger til de regionale helseforetakene, mens kommunen har sørge-for-ansvar for helse- og omsorgstjenester etter helse og omsorgstjenesteloven, herunder forebygging, behandling og oppfølging av rusmiddelproblemer. Det er imidlertid ikke alltid klart hvilken rusmiddel- og avhengighetsbehandling som bør tilbys i spesialisthelsetjenesten, og som er å anse som spesialisert behandling, og hvilken behandling som bør og forsvarlig kan gis i den kommunale helse- og omsorgstjenesten.
Etter rusreformen i 2004 der ansvaret for spesialisert rusbehandling ble overført fra fylkeskommunene til spesialisthelsetjenesten, har det vært en betydelig faglig utvikling innen TSB. De fleste aspekter ved behandling av rusmiddellidelser er dekket av nasjonale faglige retningslinjer mv. Parallelt har det vært en betydelig faglig utvikling i mange kommuner. Flere metodiske tilnærminger som benyttes i spesialisthelsetjenesten, benyttes også av kommunale behandlingstilbud og behandlere. For eksempel brukes motiverende intervju (MI) og elementer fra kognitiv og emosjonsfokusert terapi av kvalifisert personell ved de kommunale hasjavvenningsprogrammene (HAP), og miljøterapeutiske intervensjoner kan være de samme i kommunale døgntilbud og i døgntilbud som driftes av ideelle utenfor spesialisthelsetjenesten. Samtidig mangler det fortsatt kunnskap om hvor virksom ulike behandlinger er og hvilke metoder som er mest virksomme for ulike tilstander eller pasientgrupper. Flere av anbefalingene i de nasjonale faglige retningslinjene er basert på et svakt kunnskapsgrunnlag. Dette gjør det krevende for behandlende personell å vite hvilke behandlingsmetoder som bør benyttes. Mangelfull kunnskap gjør det også utfordrende å avgjøre hvilken kompetanse det er behov for og på hvilket nivå behandling bør gis. Samtidig er det mye som tyder på at intervensjoner og behandling som virker, i for liten grad tas i bruk.
Regjeringen mener at det er behov for en samlet gjennomgang og vurdering av det faglige grunnlaget for behandling av rusmiddellidelser, samt organiseringen og innretningen av tilbudene, herunder samhandling og oppgavedeling mellom spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten. Målet er helhetlige forløp, god oppgavedeling og riktig bruk av kompetanse og personell, til det beste for de som trenger hjelp og behandling.
Regjeringen ser derfor behov for et offentlig utvalg som skal utrede framtidens rusmiddel- og avhengighetsbehandling, hvor oppgave- og funksjonsfordelingen optimaliseres og behandling av pasienter med rusmiddellidelser blir mer lik behandling av andre pasientgrupper. Utredningen skal også følge opp Hurdalsplattformens punkt om å sikre at legemiddelassistert rehabilitering (LAR) gir et helhetlig og kunnskapsbasert tilbud for rusmiddelavhengige, se også omtale av LAR i kapittel 8.3.
Formålet med utredningen skal blant annet være å sikre god kvalitet i tjenestene, rask tilgang til riktig behandling, best mulig effektive omsorgsnivå (god oppgavedeling), helhetlige forløp og riktig bruk av kompetanse og personell, samt et bedre system for å undersøke nytten av behandlingen som gis. Det vises i denne sammenheng til ekspertutvalget for tematisk organisering av psykisk helsevern, som skulle svare på hvilke tilstander og pasientgrupper som kan nyttiggjøre seg mer spesialisert organisering, hvordan det kan legges til rette for at kunnskap og forskning ligger til grunn for behandlingen, og hvordan dette best kan organiseres slik at tjenestene blir koordinerte, helhetlige og av god kvalitet for pasienter og pårørende (362).
9 Spesialisthelsetjenester
9.1 Bakgrunn
Regjeringen vil tilrettelegge for at behandling av rusmiddellidelser skal gjøres mer tilgjengelig, og tilbudet skal være koordinert og sammenhengende. Dette innebærer at tverrfaglig spesialisert rusbehandling (TSB) må knyttes tettere til somatiske avdelinger og psykisk helsevern, og integreres bedre i den offentlige helseforetaksstrukturen.
Dersom helseforetakene skal kunne lykkes med å bygge opp tjenestetilbud i henhold til de behov som er beskrevet i framskrivningsmodellen (363) og i denne meldingen, er det nødvendig at helseforetakene selv har kontroll med kostnader, planlegging og utvikling av det faglige innholdet. Dette har regjeringen lagt til rette for ved å avvikle godkjenningsordningen innen fritt behandlingsvalg, og samtidig gitt oppdrag til helseregionene om å bygge opp grunnleggende TSB-tjenester i alle helseforetak.
Sammenhengende tjenestetilbud er viktig. Særlig der det er vurdert behov for lengre tids døgnbehandling. Det må legges til rette både for behandlingsforberedende tiltak der det er nødvendig, og for oppfølging etter behandling, jf. forskrift om kommunal betaling for utskrivningsklare pasienter, nasjonale faglige retningslinjer og pasientforløpene for behandling av rusmiddellidelser. Det er av betydning at det også etableres kontakt med arbeids- og velferd forvaltningen (NAV) og eventuelt andre deler av velferdstjenestene for tverrsektorielle tjenestetilbud.
Boks 9.1 Resultatmål
TSB utvikles i større grad som en del av den offentlige helseforetaksstrukturen for å sikre et tjenestetilbud som er bedre integrert med øvrige fagområder i spesialisthelsetjenesten
9.1.1 Tilgjengelige og integrerte tjenester
For å kunne vurdere hvordan spesialisthelsetjenester til personer med rusmiddelproblemer bør videreutvikles, må det tas utgangspunkt i en erkjennelse av hvilken betydning omfanget av alkoholbruk og alkoholbruksproblemer har sammenliknet med andre rusmiddellidelser og avhengighetstilstander.
Problematisk bruk av alkohol er tabubelagt. Svært mange mennesker har alkoholproblemer uten at dette erkjennes og tematiseres. Under 10 prosent av de som har et alkoholproblem kommer noen gang i behandling (364). Hovedutfordringen er følgelig å nå flere med alkoholbruksproblemer med tilgjengelig og kunnskapsbasert helsehjelp.
En annen utfordring er å behandle pasienter med legemiddelavhengighet. Det kan være krevende å motivere slike pasienter til behandling innen TSB fordi mange ikke identifiserer seg med «rusmiddelavhengige». Samtidig viser erfaringer at både pasienter og fastleger opplever gode forløp når et slikt samarbeid først opprettes. Det fordrer ofte god informasjon om avhengighet og om behandlingstilbudet i TSB for denne pasientgruppen.
Mange pasienter med alkoholproblemer er i kontakt med spesialisthelsetjenesten for ulike psykiske og somatiske helseproblemer uten at den bakenforliggende alkoholbruken tematiseres. En stor andel av pasienter som er innlagt ved somatiske sykehusavdelinger har også rusmiddelrelaterte helseproblemer. Rusmiddelbruk kan tilsløre symptombildet, vanskeliggjøre diagnosen og behandlingen. Samtidig er det viktig at disse pasientene får behandling og oppfølging, både av de somatiske helseplagene og også av rusmiddelproblemene sine.
Mange av pasientene som blir lagt inn i somatiske avdelinger og psykisk helsevern, vil ha behov for tjenester fra tverrfaglig spesialisert rusbehandling (TSB). Det er derfor nødvendig med økt kompetanse om rus- og avhengighet både i somatiske avdelinger og i psykisk helsevern. Samtidig må kunnskapsbaserte tjenester innen rus- og avhengighetsbehandling gjøres mer tilgjengelig for pasienter som ikke er henvist til slike tjenester.
Mange pasienter som blir henvist til TSB, har stor grad av samsykelighet (270), og de har behov for tjenester både fra psykisk helsevern og somatisk helsetjeneste. Pasienter med sammensatte rus- og psykiske lidelser er en særlig utsatt gruppe som ofte har somatiske helseproblemer i tillegg. Dødeligheten for denne gruppen er høy (271).
Det er avgjørende at tjenesten som pasienten først blir henvist til, har kompetanse til å kartlegge og igangsette koordinering og samarbeid med de andre tjenesteområdene. Helsedirektoratet anbefalte allerede i 2016 at pasienter som legges inn i somatiske eller psykiatriske enheter, burde kartlegges/screenes for rusmiddelproblemer og henvises til adekvat hjelp i kommune eller TSB (365).
Helseforetakene har fått i oppdrag å etablere et system ved somatiske avdelinger for å fange opp pasienter med underliggende rusmiddelproblemer og eventuelt henvise dem videre til tverrfaglig spesialisert rusbehandling. Det er satt i gang noen kartleggingsprosjekter (366) ved somatiske avdelinger, herunder rutiner for kontakt og henvisning mellom somatikk, psykisk helsevern og TSB.
Nasjonal alkoholstrategi 2021–2025 (utvidet til 2030) (196) løfter fram utfordringer med å oppdage underliggende rusmiddelbruk hos innlagte i somatiske avdelinger, og manglende kompetanse til å se problemene. Fagpersonell ved somatiske avdelinger og i psykisk helsevern, hjemmetjenestene og fastleger har ofte lav kompetanse om rusmidler og avhengighet og lite kjennskap til enkle kartleggingsverktøy og rutiner for henvisning til TSB. Dette er fagfolk som ofte møter pasientene først. Med avgrenset og kunnskapsbasert opplæring kan ansatte i disse tjenestene i større grad oppdage tidlige tegn og symptomer, og dermed bidra til å redusere ytterligere negativ utvikling for en del pasienter.
Det er begrenset med forskning på problemstillinger knyttet til somatisk helse og rusmidler. I 2016 ble det etablert et forskersamarbeid på området, Nettverk for klinisk forskning innen rus og somatikk (367), hvor forskningsresultater deles og forskere kan drøfte mulige og pågående forskningsprosjekter.
Når alkoholproblemer eller risikofull alkoholbruk identifiseres, bør det være lett å få kontakt med og tilgang til tjenester fra TSB. Dersom personell opplever at slike tjenester er utilgjengelige i sykehuset, vil de som avdekker alkoholproblemer hos pasientene, også tendere til ikke å tematisere dette. Hvordan man nærmer seg denne problemstillingen, avhenger av på hvilket tjenestenivå problemet identifiseres, i kommunal helse- og omsorgstjeneste eller spesialisthelsetjenesten.
Spesialisthelsetjenesten bør kunne tilby veiledning og rådgivning til den kommunale helse- og omsorgstjenesten på generell basis, men også rettet mot enkeltpasienter, jf. utadrettet virksomhet fra psykisk helsevern (368). Slik virksomhet bør være i form av jevnlige møtepunkter mellom TSB og den kommunale helse- og omsorgstjenesten, oftest ved at spesialister i TSB er tilgjengelige for fastlegene. Andre modeller er faste faglige møter hvor lokalsykehuset inviterer fastlegene inn.
For spesialisthelsetjenesten viser kunnskapsgrunnlaget at en konsultasjonsordning, i likhet med det som finnes enkelte steder innen psykisk helsevern, vil være nyttig (369). En slik tjeneste kan tilby rask og tilstedeværende hjelp i somatiske tjenester og i psykisk helsevern. En annen variant er at det ansettes ruskonsulenter i sykehusavdelinger, noe som det er gode erfaringer med (370). En tredje variant er rask og forpliktende henvisning til TSB fra somatiske tjenester og psykisk helsevern.
9.1.2 Regjeringen vil:
styrke kapasiteten innen tverrfaglig spesialisert rusbehandling i henhold til framskrivninger og innenfor rammen av sykehusøkonomien
følge opp kravet om basistjenester i alle helseforetak, herunder tilgang til brukerstyrte plasser
at helseforetakene tilbyr flere grunnleggende TSB-tjenester i egen regi og i større grad utvikler seg som en del av den offentlige helseforetaksstrukturen
videreutvikle det gode samarbeidet med ideelle aktører innen TSB, og utnytte handlingsrommet i anskaffelsesregelverket for å prioritere ideelle tjenesteytere og langsiktige avtaler basert på kvalitet
utvikle en tjeneste med behandlingsforberedende tiltak, integrert ettervern som inkluderer brukerstyrte plasser, og som legger til rette for sammenhengende forløp, og bedre oppfølging under og etter behandling i spesialisthelsetjenesten i samarbeid med kommunene
igangsette følgeforskning i forbindelse med videreutviklingen av tverrfaglig spesialisert rusbehandling (TSB) og integrert ettervern
tydeliggjøre det faglige grunnlaget for behandlingslengde innen døgnbehandling i TSB
klargjøre hvilke TSB-tjenester som skal prioriteres, utvikles og tilbys innenfor helseforetakene, og hvilke tjenester som kan/bør anskaffes av private/ideelle
utrede hvordan anskaffelser innen TSB i større grad kan samordnes mellom de regionale helseforetakene
styrke retten til valg av behandlingssted gjennom å gjøre informasjon om de enkelte tilbudene bedre kjent for pasientene
stille krav om at gjennomsnittlige ventetider til behandling i TSB holdes lave og kortere enn til annen sykehusbehandling
videreutvikle aktivitetsmål for psykisk helsevern og TSB for en felles måte å måle behandlingsaktivitet på, på tvers av somatikk, psykisk helsevern og TSB
redusere og effektivisere rapportering i psykisk helsevern og TSB
gjøre tverrfaglig spesialisert rusbehandling mer tilgjengelig for kommunale helse- og omsorgstjenester og for somatiske avdelinger og psykisk helsevern i spesialisthelsetjenesten
avklare og tydeliggjøre hvordan spesialisert rusbehandling for barn og unge skal tilbys i det enkelte helseforetak
øke kompetansen på utredning og behandling av rusmiddelproblemer for barn og unge
planlegge for at ansvar for rusbehandling flyttes fra barnevernet til spesialisthelsetjenesten
videreføre, fornye og styrke helsesatsingen i barnevernet
øke tilgang på helsehjelp for barn i barnevernet gjennom en bedre innretning av tverrfaglig helsekartlegging og ambulante helseteam
utrede behandlingstilbud for unge med voldsproblematikk og samtidig psykisk lidelse og/eller rusmiddelproblem
9.2 Tverrfaglig spesialisert rusbehandling (TSB)
Tverrfaglig spesialisert rusbehandling (TSB) er ett av tre tjenesteområder i spesialisthelsetjenesten, sammen med psykisk helsevern og somatikk. TSB omfatter akutte tjenester, elektive avrusingstilbud og polikliniske, ambulante og døgnbaserte tilbud. Utredning og behandling i TSB kan foregå i poliklinikk, i ambulante tjenester eller under døgninnleggelse. Ambulante tjenester gis i noen sykehusområder, ofte i nært samarbeid med kommunen som ACT- og FACT-team. I noen sykehusområder gis også tilbud om dagbehandling.
Tverrfagligheten i TSB innebærer at vurdering, utredning og behandling skal ivaretas i et samarbeid mellom personell med medisinsk, psykologisk og sosialfaglig kompetanse.
Relevant spesialistkompetanse både innen spiss- og breddespesialiteter for flere helsepersonellgrupper er sentralt for å etablere gode behandlingstilbud, ivareta behovet for tverrfaglig tilnærming og for godt teamarbeid. Offentlig spesialistgodkjenning for leger i rus- og avhengighetsmedisin ble etablert i 2014. Psykologer har kunne spesialisere seg i rus- og avhengighetspsykologi siden 1983.
9.2.1 Nasjonale nøkkeltall og utviklingstrekk
Rapporterte aktivitetsdata for 2023 viser at over 34 000 pasienter var i behandling i TSB hele eller deler av dette året (371). Dette tilsvarer en økning på 3 prosent sammenliknet med 2022. Det er rapportert om poliklinisk aktivitet for tilnærmet alle de 34 000 pasientene, mens 28 prosent av pasientene i tillegg til dette var innlagt for døgnbehandling i TSB i løpet av året. For 2023 ble det rapportert om 15 400 døgnopphold og om nærmere 570 000 polikliniske kontakter. 15 prosent av de polikliniske kontaktene gjaldt utdeling av LAR-medikamenter (legemiddelassistert rehabilitering).
Selv om det ble behandlet flere pasienter i TSB i 2023 enn i 2022, viser ikke rapporterte aktivitetstall vekst verken i polikliniske aktiviteter eller i døgnbehandling. Antall døgnpasienter, døgnopphold og oppholdsdøgn var derimot færre i 2023 enn året før, men en høyere andel av oppholdene var kodet som øyeblikkelig hjelp. Summen av polikliniske kontakter er tilnærmet uendret fra 2022 til 2023, men aktivitetstallene viser noe vekst i volumet av samarbeidsmøter. Bruken av tele- og videokonsultasjoner er redusert siste år, og det var også noe nedgang i ambulante kontakter.
Tabell 9.1 Tverrfaglig spesialisert rusbehandling – nasjonale nøkkeltall for 2022 og 2023
Nøkkeltall | 2022 | 2023 | Prosent endring |
|---|---|---|---|
Pasienter | 33 503 | 34 360 | 3 % |
Herav døgnpasienter | 9 841 | 9 813 | 0 % |
Døgnopphold | 15 754 | 15 416 | -2 % |
Oppholdsdøgn i perioden | 650 117 | 608 359 | -6 % |
Polikliniske kontakter | 570 076 | 568 528 | 0 % |
Kjønns- og aldersfordeling
Mens det er flere kvinner enn menn i psykisk helsevern for voksne, viser aktivitetsdata rapportert for TSB at den største andelen av pasientene i dette tjenesteområdet er menn (371). I 2023 var 66 prosent av pasientene i TSB menn, og overvekten av menn gjaldt alle aldersgrupper. Andelen har holdt seg stabil i perioden 2009–2023. Det var flest pasienter i aldersgruppen 30–39 år, men 53 prosent av pasientene i denne delen av spesialisthelsetjenesten var eldre enn det. Det er svært få pasienter under 18 år med rusmiddeldiagnose som legges inn på døgnavdeling i TSB, psykisk helsevern for voksne eller psykisk helsevern for barn og unge. Nesten alle døgninnleggelser for unge under 18 år foregår i somatiske avdelinger. Det er sannsynlig at en stor andel av disse er innlagt for medisinsk avrusning.

Figur 9.1 Kjønns- og aldersfordeling for pasienter behandlet i TSB i 2023
Kilde: SAMDATA
9.2.2 Tjenestetilbudene i TSB
Det er ifølge en kartlegging utført av Nasjonal kompetansetjeneste TSB behov for å styrke rusbehandlingstjenester innen akutt-, avrusing- eller døgnbehandling for pasienter med sammensatte lidelser, samt innen poliklinikk og ambulant virksomhet.15 Andelen øyeblikkelig hjelp-innleggelser utgjorde 21 prosent av innleggelsene i TSB i 2022. Flere av helseforetakene har organisert akuttilbud i samarbeid med psykisk helsevern eller somatikk. Denne formen for akuttilbud garanterer imidlertid ikke at pasienten vurderes av lege/psykolog med relevant spesialistkompetanse.
Døgntilbud er det mest ressurskrevende behandlingstilbudet innen TSB, og det har vært en høy innleggelsesrate med høyt antall liggedøgn per pasient. Samlet er det beregnet om lag 600 000 liggedøgn per år i TSB (363). Hovedandelen av døgnkapasiteten tilbys fra private leverandører i alle helseregioner etter avtale med et regionalt helseforetak. Mellom offentlige helseforetak og private og ideelle leverandører er det i stor grad en oppgavefordeling der private og ideelle leverer langtids døgnbehandling, mens helseforetakene har døgnkapasitet rettet mot utredning, polikliniske og akutte tjenester og kortere tids behandling.
Bruken av ulike typer tjenestetilbud påvirkes både av tilgangen til de forskjellige tilbudene og hvordan tjenestene tilbys og organiseres. Da Universitetssykehuset i Nord-Norge eksempelvis videreutviklet akuttilbudet innen TSB, fikk de en sterk økning i alkoholrelaterte lidelser og en økning i henvisninger fra somatikken av eldre pasienter med alkoholrelaterte lidelser.
Pasienter med alkoholbrukslidelse som hoveddiagnose16 utgjør nær halvparten av pasientpopulasjonen i TSB, og legger beslag på i underkant av halvparten av døgnbehandlingene i TSB. Pasienter med rusmiddellidelse grunnet cannabisbruk utgjør 5 prosent av populasjonen i TSB og legger beslag på 11 prosent av døgnkapasiteten. Den nest største pasientgruppen i TSB har opioidbruk som hovedproblem og utgjør om lag 20 prosent av pasientpopulasjonen.
Pasienter med rusmiddellidelse forårsaket av cannabis eller sentralstimulerende stoffer har de lengste døgnbehandlingene. Målt i antall oppholdsdøgn i løpet av 2022 utgjør pasienter med rusmiddellidelse forårsaket av alkohol 40 prosent, bruk av opioider 20 prosent, bruk av cannabis 9 prosent og bruk av stimulanter (amfetaminer, kokain mv.) 11 prosent.
Det største polikliniske volumet er for alkoholrelaterte tilstander. Dette utgjør 30 prosent av det polikliniske volumet i alle helseregioner. Unntaket er Helse Midt-Norge der det utgjør 40 prosent.
De geografiske forskjellene i behandlingstilbud i TSB blir beskrevet årlig i SAMDATA (372).
Figur 9.2 viser regionale forskjeller i pasientrater i TSB i løpet av perioden 2016–2023. Det har vært små justeringer i retning av mindre forskjeller i ratenivå mellom regionene. Det var i all hovedsak polikliniske tilbud som bidro til forskjellene, hvor Helse Nord og Helse Midt-Norge har en lavere pasientrate. Figuren viser at det er relativt liten variasjon i de regionale pasientratene innen døgnbehandling. Det var imidlertid forskjeller i innretningen av døgntilbudet i regionene.

Figur 9.2 Pasienter i TSB og bidrag fra psykisk helsevern. Bostedsregioner 2016, 2019, 2021, 2022 og 2023.
Kilde: SAMDATA
9.2.3 Ventetider
For pasienter med rusmiddellidelser kan ventetid til behandling være avgjørende for behandlingsutfall. Det kan eksempelvis være en krise som gjør at en pasient kommer i kontakt med helsetjenesten, og at motivasjon for å komme i behandling er situasjonsutløst. Dersom det ikke raskt tilbys helsehjelp, kan det medføre at ambivalens og karakteristika ved avhengighetslidelsen gir risiko for at pasienten avslår et tilbud om helsehjelp som vedkommende ellers kunne ha takket ja til på et tidligere tidspunkt. Dette er en av årsakene til at det stilles strengere krav til gjennomsnittlig ventetid innen TSB enn innen psykisk helsevern og somatikk.

Figur 9.3 Utvikling i ventetider i spesialisthelsetjenesten 2002–2023
Kilde: SAMDATA
Helseforetakene lykkes i stor grad med å nå dagens gjennomsnittlige ventetidsmål for TSB, mens det har vist seg mer utfordrende å redusere ventetider til somatikk og psykisk helsevern etter pandemien. En mulig forklaring er at pasienttilstrømmingen til TSB er mer stabil enn til psykisk helsevern, som har opplevd en betydelig økning av henvisninger, særlig under og etter pandemien. Utviklingen de siste årene viser at den gjennomsnittlige ventetiden nasjonalt innen TSB har gått ned, til nær 30 dager. Dette er også gjeldende resultatmål for de regionale helseforetakene, mens resultatmål for ventetid i psykisk helsevern for voksne er 40 dager og i psykisk helsevern for barn og unge er ventetiden 35 dager. Målene er også forankret i Opptrappingsplan for psykisk helse (49).
Behandlingen som tilbys pasientene i TSB må alltid være relatert til behandlingsbehovet, og en helhetlig utredning av pasientens samlede helsebehov må ligge til grunn. For enkelte pasienter kan det innebære noe tid til forberedelse før en planlagt innleggelse, mens for andre kan det være nødvendig at behandling tilbys umiddelbart i en akuttsituasjon. De nasjonale pasientforløpene skal blant annet bidra til sammenhengende og koordinerte pasientforløp og å unngå unødvendig ventetid.
Boks 9.2 Ventetidsløftet
13. mai 2024 inngikk regjeringen ventetidsløftet sammen med Fagforbundet, Norsk Sykepleierforbund, Den norske legeforening, Delta, Psykologforeningen, Spekter, Virke, NHO Geneo og de regionale helseforetakene. Partnerskapet har forpliktet seg til å jobbe sammen på nye måter for å snu trenden og sørge for en nedgang i gjennomsnittlig ventetid i 2024 og 2025, slik at det i perioden blir en markant reduksjon i ventetidene.
Hovedsporene for tiltak i ventetidsløftet er helsepersonell, innovasjon og samarbeid. Eksempler på tiltak er arbeid for bedre oppgavedeling, kvelds- og helgeåpne poliklinikker, digitale løsninger og innovasjoner som frigjør arbeidstid og samarbeid med private aktører, blant annet gjennom kjøp av ledig kapasitet etter avtale med og prioritering av det offentlige. Det skal legges særlig vekt på tiltak som raskt kan gi resultater og samtidig varige effekter, og som i tillegg ivaretar de ansatte og arbeidsmiljøet.
Tiltakene skal rettes mot områder der minst ett av følgende kriterier er oppfylt:
tjenestene har pasienter med alvorlige tilstander med høy risiko for forverret helse ved lange ventetider
tjenestene har mange pasienter på venteliste og/eller i forløp
tjenestene har lang ventetid
I forbindelse med revidert nasjonalbudsjett 2024 ble det bevilget 2100 mill. kroner for å bidra til at ventetidene i spesialisthelsetjenesten skal reduseres markant, i tråd med ambisjonene i ventetidsløftet. Av dette er 400 mill. kroner til ettårige tiltak og 1700 mill. kroner til en varig bevilgningsøkning som også skal legge til rette for aktivitet og investeringer som målrettet og effektivt bidrar til å redusere ventetidene raskt.
En vurdering av ventetid for denne pasientgruppen må ta høyde for at mange pasienter med rus- og avhengighetslidelser ikke ønsker eller er i stand til å ta imot hjelp, og at store deler av helsetjenesten – både i primær og spesialisthelsetjenesten – fortsatt mangler kompetanse om rus og avhengighet. Samtidig må det sees hen til tilgjengeligheten av brukerstyrte plasser i de enkelte sykehusområdene. Umiddelbar tilgang på brukerstyrt plass gir en trygghet for pasientene og kan hindre tilbakefall/re-innleggelse. Regjeringen har derfor gitt et eksplisitt oppdrag til helseforetakene om å bygge opp slike tjenester i forbindelse med etablering av integrert ettervern. Se omtale i kap. 9.4.3.
Helse- og omsorgsdepartementet følger utviklingen i ventetider nøye og drøfter tematikken med de regionale helseforetakene i månedlige oppfølgingsmøter. De regionale helseforetakene rapporterer blant annet på status og på arbeid for å redusere ventetider og fristbrudd. Helse- og omsorgsdepartementet vil arbeide videre med statistikken innenfor TSB for å få bedre data om ventetider for ulike diagnoser og behandlingsforløp.
9.3 Framskriving av behov for tjenester, personell og kompetanse
Helse Sør-Øst RHF har hatt i oppgave å lede et nasjonalt utredningsoppdrag som skal framskaffe en helhetlig analyse og framskriving av behov for tjenester, personell og kompetanse innen psykisk helsevern og TSB. Rapporten inneholder også konkrete tiltak for å styrke spesialisthelsetjenestens innsats. Det overordnede utfordringsbildet for TSB beskrives slik:
«Det er fremdeles utfordrende å framskrive behovet for kapasitet innen TSB. Dette skyldes at organiseringen er relativt ulik, og det er sannsynligvis flere pasientgrupper som burde hatt et bedre tilbud. Dette gjelder unge med rusproblemer og ROP-lidelser og utviklingen i misbruk/avhengighet av cannabis, amfetamin, samt A- og B-preparater. Alkoholrelatert problematikk er høyt forekommende og har store helsekonsekvenser, men behandles i mindre grad. Det er vesentlig med en styrking av kompetansen i TSB, og det er viktig at denne kompetansen også tilkommer PHBU [psykisk helsevern for barn og unge] og VOP [voksenpsykiatri] (363).»
Rapporten skisserer også flere utviklingsområder, blant annet at bruk av ressurser og prioriteringer i TSB ikke harmonerer med at det er alkoholbrukslidelser som utgjør de hyppigste rusmiddellidelsene i Norge, og som medfører størst helseskade. Det er videre estimert at det er 11 000 personer med problematisk bruk av amfetamin i Norge, men antallet som er i behandling, er svært lavt. Det bør derfor etableres flere virksomme behandlingsformer for denne gruppen. Se nærmere omtale av kliniske studier på dette området i kapittel 10.5.
Antallet pasienter med cannabisutløst psykose øker, og det er høy grad av sammenheng mellom rusutløst psykose og utvikling av alvorlig psykoselidelse. Yngre menn er mest utsatt (373). Pasienter med rusmiddelproblemer har ofte samtidige psykiske problemer og somatiske lidelser, og mange pasienter med alvorlige psykiske lidelser har rusmiddelproblemer. I 2022 var 27 prosent av pasientene i TSB også pasienter i psykisk helsevern. Tilsyn har vist at flere distriktspsykiatriske sentre (DPS) ikke hadde sikret tilstrekkelig spesialistkompetanse inn i forløpene, slik at pasientens samlede behandlingsbehov ikke nødvendigvis ble tatt hånd om. Videre kan uklar rolle og ansvarsfordeling mellom TSB og psykisk helsevern gjøre det tilfeldig om en pasient mottar integrert behandling i henhold til retningslinjer (106). Det er fortsatt behov for kompetanseutvikling, kompetansespredning, opplæring, kvalitetsheving og forskning på tjenestene til personer med ROP-lidelser, herunder utredning, kartlegging, behandling og samhandling. Dette gjelder både i spesialisthelsetjenesten og kommunehelsetjenesten (363).
Det er høy forekomst av traumerelaterte tilstander blant pasienter med rusmiddellidelser. Mange pasienter med avhengighetslidelser har opplevd traumatiske hendelser, jf. også omtale av voldsutsatthet under omtalen av tilbud om krisesenter under kapittel 7.6.4. En viss andel av disse vil kunne oppfylle kriteriene for posttraumatisk stresslidelse (PTSD). Denne pasientgruppen får i dag trolig ikke tilstrekkelig tilpasset behandling og har høyere drop-out enn andre pasienter (363).
Både spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten må derfor ha høy bevissthet om traumeproblematikk hos sine pasienter. Det vil være hensiktsmessig å se tiltak for bedre behandling og oppfølging av traumeutsatte pasienter med rusmiddelproblemer i sammenheng med relevante tiltak i opptrappingsplanen for psykisk helse (49) og kompetansehevende tiltak i spesialisthelsetjenesten.
Det er mange personer som ikke oppsøker behandling, eller som har utviklet alvorlige tilstander innen de oppsøker hjelp. Det er derfor behov for å videreutvikle konsultasjonstjenestene som TSB har overfor somatikk og kommunehelsetjenesten. Dette gjelder spesielt unge og personer med alkoholbrukslidelse, og kan også bidra til å forebygge overdosedødsfall relatert til avhengighetsskapende legemidler.
Framskrivingsmodellen legges til grunn for videre utvikling av tjenestetilbudet innen TSB på samme måte som for psykisk helsevern (49).
9.4 Videreutvikling av tjenestetilbudet innen TSB
Det regionale helseforetaket skal sørge for at personer med fast bopel eller oppholdssted innen helseregionen tilbys spesialisthelsetjenester. Dette gjelder også tverrfaglig spesialisert rusbehandling, herunder institusjonsplasser som kan ta imot rusmiddelavhengige med hjemmel i helse- og omsorgstjenesteloven §§ 10-2 til 10-4. I henhold til spesialisthelsetjenesteloven kan helseforetakene etablere tjenester i egen regi eller ved at de inngår avtale med andre tjenesteytere. Innen TSB er omfanget av slike avtaler betydelig, spesielt innen døgnbehandling.
Oppgavefordelingen mellom helseforetak og private ideelle leverandører varierer mellom helseregionene, og det er begrenset samordning mellom helseregionene når det gjelder anskaffelser av slike tjenester.
TSB er heller ikke enhetlig organisert på sykehusnivå. Tilgjengelighet, kapasitet og kvalitet på tjenester innen TSB varierer i stor grad med hvor man bor. Det er også betydelig variasjon i tilgang på spesialistkompetanse innen rus- og avhengighet.
Helseforetakene må ta hensyn til lokale forhold i organisering av tjenestene, men de må samtidig sikre tilgang på nødvendige tjenester med en kvalitet som er forutsatt i lovverk, myndighetskrav og faglige anbefalinger, både i akutte situasjoner og i planlagte behandlingsforløp.
For å sikre tilgjengelighet og forsvarlige tjenester er det viktig å videreutvikle TSB-tjenestetilbudet innenfor spesialisthelsetjenestens struktur og organisering med de samme kvalitative kravene til spesialistkompetanse som for andre fagområder i spesialisthelsetjenesten. En slik videreutvikling vil styrke det samlede tilbudet i de offentlige helseforetakene og bidra til at TSB blir bedre integrert i spesialisthelsetjenesten, og mer tilgjengelig for pasienter i andre deler av spesialisthelsetjenesten og kommunene. Behandlingen vil i tillegg bli mer tilgjengelig for flere pasientgrupper som i dag ikke mottar nødvendig behandling i TSB, samt bidra til kontinuitet i kvalitet, fagutvikling og tilgang til personell. En mer tilgjengelig organisering vil si en struktur der både poliklinikk, døgnbehandling og ambulerende tilnærming er samlet innenfor en egen TSB fagsøyle i sykehusene.
Gjennom organisering av TSB må helseforetakene sørge for at TSB i større grad utvikler seg som en del av den offentlige helseforetaksstrukturen, for å sikre et tilbud som er bedre integrert med øvrige fagområder i spesialisthelsetjenesten. Regjeringen vil derfor at helseforetakene skal tilby flere grunnleggende TSB-tjenester i egen regi enn i dag.
Regjeringen legger helseregionenes egne framskrivinger til grunn for dimensjonering av tilbudet i de enkelte sykehusområdene, i tråd med deres sørge-for-ansvar og kjennskap til behovene i den enkelte region. Framskrivingene viser behovet for styrking av enkelte tjenestetilbud, herunder poliklinikk, dagbehandling og ambulante og akutte tjenester. For døgnbehandling viser framskrivningene en flat eller nedadgående utvikling av behov.
9.4.1 Helseregionenes samarbeid med ideelle leverandører
Ideell sektor har hatt og har stor betydning for utvikling av tilbudet til personer med rusmiddelavhengighet. Ideelle leverandører er sentrale innen TSB, og det er behov for et godt samarbeid om utvikling av tjenestene. Et slikt samarbeid må ha kontinuitet og forutsigbarhet, og det må være til stede både forut for anbudskonkurranser og underveis i kontraktsperiodene.
Regjeringen ønsker å videreutvikle det gode samarbeidet med ideelle aktører innenfor helse- og omsorgssektoren, og utnytte handlingsrommet i anskaffelsesregelverket for å prioritere ideelle tjenesteytere og langsiktige avtaler basert på kvalitet.
9.4.2 Avvikling av godkjenningsordningen i fritt behandlingsvalg
Godkjenningsordningen i fritt behandlingsvalg ble innført i 2015 gjennom endringer i pasient- og brukerrettighetsloven § 2-4 og ny § 4-3 i spesialisthelsetjenesteloven med tilhørende forskrift (374). Endringene trådte i kraft 1. november 2015. Målet med å innføre fritt behandlingsvalg var å redusere ventetidene, øke valgfriheten for pasientene og stimulere de offentlige sykehusene til å bli mer effektive. Det ble samtidig understreket at det primære virkemiddelet for å kjøpe kapasitet fra private også framover, skulle være gjennom anbud.
Før 1. november 2015 var pasientens rett til å velge behandlingssted omtalt som «fritt sykehusvalg». Retten til fritt sykehusvalg omfattet offentlige sykehus, distriktspsykiatriske sentre, private radiologiske institusjoner eller institusjoner som tilbød tverrfaglig spesialisert rusbehandling, eller behandlingssted i en slik institusjon og private institusjoner som de regionale helseforetakene hadde inngått avtale med. Det var en forutsetning at institusjonen enten var eid av et regionalt helseforetak, eller hadde inngått avtale med et regionalt helseforetak.
Med godkjenningsordningen i fritt behandlingsvalg ble pasientens valgrett utvidet til også å omfatte private institusjoner godkjent av Helfo, men uten avtale med et regionalt helseforetak. Godkjenningsordningen innebar at private virksomheter kunne få godkjenning for å levere spesialisthelsetjenester mot betaling fra staten ved de regionale helseforetakene, og omfattet blant annet døgnbehandling innen tverrfaglig spesialisert rusbehandling, psykisk helsevern (for voksne og barn og unge over 13 år), utvalgte somatiske tjenester, habilitering av barn med hjerneskade og utvalgte rehabiliteringstjenester.
Det var relativt få pasienter som valgte å benytte seg av godkjente private aktører, tatt i betraktning at over to millioner pasienter er i kontakt med spesialisthelsetjenesten hvert år. Antallet pasienter som mottok helsehjelp hos en godkjent leverandør, økte likevel hvert år fra ordningen ble innført. Innen TSB utgjorde imidlertid aktiviteten i godkjenningsordningen en klart høyere andel av den samlede aktiviteten i spesialisthelsetjenesten enn innen de andre fagområdene. Eksempelvis var det i 2022 totalt om lag 13 700 innleggelser i TSB og 9800 pasienter som mottok døgnbehandling. Om lag 900 pasienter mottok døgnbehandling i TSB gjennom godkjenningsordningen.
Evalueringen av ordningen fra 2021 viste at ordningen fritt behandlingsvalg i liten grad oppfylte de målene man hadde satt: Den ga ikke kortere ventetider eller mer effektive sykehus. Valgfriheten var mer tilgjengelig for pasienter med kapasitet til å manøvrere seg gjennom systemet, og tilbudene var først og fremst aktuelle for pasienter i Helse Sør-Øst (375).
Det ble også pekt på at både mulighet for kostnadskontroll og styring av ressursbruk i helseforetakene reduseres vesentlig av ordningen. Det framgikk tydelig at en viktig forklaring på hvorfor kostnadskontrollen med godkjenningsordningen opplevdes som vanskeligere enn anbudsavtaler, var at kun sistnevnte hadde volumbegrensninger, og at de regionale helseforetakene ikke hadde noen kontroll med det faglige innholdet i tilbudet. Helseforetakene ville derfor ikke kjenne omfanget på forhånd, som i en anbudsavtale. Fra et styringsperspektiv er dette utfordrende, og spesielt er det alvorlig innenfor et mindre fagområde som TSB der andre nødvendige tjenester, spesielt akutt- og avrusningsplasser, i utgangspunktet var svakt utbygd da ordningen med fritt behandlingsvalg ble innført. Fraværet av kontroll med utvikling både i kostnader og det faglige innholdet i tilbudet var en begrensende faktor for utviklingen av tilbudet innen TSB fram til godkjenningsordningen i fritt behandlingsvalg ble avviklet. Manglende innsyn i tilbudene og manglende kontroll av kvaliteten på tilbudet var også en utfordring med godkjenningsordningen.
De regionale helseforetakene fikk i 2022 et oppdrag om å sørge for nødvendige basistjenester innen TSB i alle helseforetak (376) samtidig som godkjenningsordningen i fritt behandlingsvalg ble avviklet fra 1. januar 2023, i tråd med Hurdalsplattformen. Dersom helseforetakene fram mot 2040 skal kunne lykkes med å bygge opp tjenestetilbudene innen TSB i henhold til de behov som er beskrevet i framskrivningen, er det nødvendig at helseforetakene selv har kontroll med kostnader, planlegging og utvikling av det faglige innholdet, uansett om tjenesten leveres i egen regi eller etter avtale med private ideelle eller private kommersielle leverandører. Godkjenningsordningen i fritt behandlingsvalg er derfor uforenlig med ønsket utvikling innen TSB.
9.4.3 Integrert ettervern innen TSB
For å ivareta pasienter med behov for behandling og oppfølging over tid, skal det utvikles et behandlingsforløp med integrert ettervern med mulighet for brukerstyrte innleggelser. Slik begrepet integrert ettervern brukes i denne meldingen skiller det seg innholdsmessig noe fra ettervern slik det tidligere har blitt oppfattet, men begrepet videreføres fordi det er så innarbeidet, jf. omtale under kapittel. 3.2.
Et moderne forløp med integrert ettervern vil omfatte vurdering, samhandling, organisering og koordinering av tjenester som ytes mens vedkommende pasient mottar tverrfaglig spesialisert rusbehandling i spesialisthelsetjenesten – altså både forberedelser før, og oppfølging under og etter en eventuell døgnbehandling. Det sentrale er samhandling og at helseforetakene tar et koordineringsansvar gjennom hele forløpet så lenge pasienten mottar behandling i spesialisthelsetjenesten, uavhengig av om behandlingen gis av helseforetakene eller hos private tjenesteleverandører. Hensikten er å sikre god behandling på riktig nivå. I de fleste tilfeller vil det være naturlig at koordineringsansvaret blir lagt til TSB poliklinikken i helseforetaket.
Det er pasientens behov som skal definere omsorgsnivå og behandlingsintensitet. For de fleste pasientene vil kontakten med TSB omhandle mange andre tjenester enn døgnbehandling. God samhandling og samarbeid med kommunene er helt sentralt.
Gjennom revidert nasjonalbudsjett for 2024 sørget regjeringen for midler for å understøtte et nytt oppdrag til helseregionene om å utvikle et integrert ettervern som beskrevet over. Effekter av et styrket integrert ettervern innen TSB skal følges via kvalitetsregistre og planlagt følgeforskning.

Figur 9.4 Integrert ettervern innen TSB
9.5 Spesialisthelsetjenester til unge med rusmiddelproblemer
Det er få barn og unge som mottar behandling for rusmiddelproblemer i spesialisthelsetjenesten. De siste fem årene har antall pasienter under 18 år med rusmiddeldiagnose i spesialisthelsetjenesten vært stabilt. Det var 33 pasienter i aldersgruppen 13–15 år med en rusmiddeldiagnose registrert i TSB i 2021,17 121 i gruppen 16–17 år og 1906 i aldergruppen 18–22 år. En noe lavere andel pasienter under 18 år med rusmiddeldiagnoser mottar behandling i psykisk helsevern og/eller i somatikk.
Det framgår av flere rapporter og tilsyn (33, 119, 253, 264, 377) at tilbudet til barn og unge med rusmiddelproblemer i spesialisthelsetjenesten ikke er godt nok, at det ikke er tydelig hvem som har ansvaret, og at det er behov for endring. Eksempelvis påpekte Norges institusjon for menneskerettigheter (NIM) i 2022 at:
«Både i kommunesektoren og i spesialisthelsetjenesten mangler det både kompetanse og ressurser, og tilbudet fremstår mangelfullt. Det er alvorlig at mange barn med samtidige rusproblemer og psykiske lidelser står uten et reelt behandlingstilbud, og i flere tilfeller gis behandling beregnet på voksne. Dette er ikke forenlig med de forpliktelser staten har etter barnekonvensjonen artikkel 24 og artikkel 33.»(119)
Riksrevisjonens undersøkelse fra 2021 (253) viser at ungdom under 18 år med rusmiddelproblem som blir behandlet i psykisk helsevern for voksne eller tverrfaglig spesialisert rusbehandling, ofte får behandling som er beregnet på voksne, og de får ikke samtidig behandling i BUP. Mange poliklinikker i BUP mangler basiskompetanse om rusmidler og avhengighet og kompetanse til å avdekke rusmiddelbruk.
Helsedirektoratet fikk derfor i 2022 i oppdrag å utrede hvordan kunnskapsbasert spesialisert rusbehandling bør tilbys barn og unge med rusmiddelproblemer, og beskrive konkrete forslag til styrking av tjenesten. Ifølge Helsedirektoratets utredning framsto tilbudet til barn og unge som fragmentert med stor variasjon, og det er utydelig hvor ansvaret i spesialisthelsetjenesten ligger (378). Noen helseforetak har egne dedikerte ambulante team til barn og unge forankret i TSB, andre gir generelle tilbud gjennom psykisk helsevern for barn og unge eller tilbud gis innen psykisk helsevern for voksne og/eller TSB for voksne (378).
Videre framkom det at både ungdom selv og bruker- og pårørendeorganisasjoner peker på at tjenestene må ta et større ansvar for å møte og anerkjenne rusmiddelutfordringer hos barn og unge. De vurderer at spesialisert rusbehandling må ha god kompetanse i behandling av rusmiddelbruk, og de ønsker å bli møtt av anerkjennende holdninger (378). Holdninger til personer med rusmiddelproblemer og stigma ved bruk av ulovlige rusmidler kan føre til at ungdommene er engstelige for sanksjonære konsekvenser hvis de åpner opp om sine rusmiddelproblemer, og de kan vegre seg imot å oppsøke eller ta imot helsehjelp. For å nå denne målgruppen anbefaler Helsedirektoratet at spesialisthelsetjenesten arbeider oppsøkende og arenafleksibelt (378). Ambulerende tilnærming er en av anbefalingene for barn og unge i nasjonal faglig retningslinje (326), se også omtale av ACT og FACT/FACT ung i kapittel 7.3.4 og i opptrappingsplan for psykisk helse (49).
Tverrfaglig spesialisert rusbehandling har siden 2004 systematisk bygd opp kunnskapsbasert praksis om utredning og behandling av avhengighetslidelser. Denne kompetansen er i hovedsak tilpasset den voksne befolkningen. Psykisk helsevern for barn og unge har ikke bygd opp sin kompetanse om rusmiddelproblemer i samme grad som TSB. Dette kan bety at barn og unge som har rusmiddelproblemer og behov for spesialisthelsetjenester, ikke får like gode tjenester som voksne. Regjeringen jobber systematisk med å tette disse hullene og for at barn og unge skal få likeverdig og god behandling.
9.5.1 Tydeliggjøring av ansvar for rusbehandling for unge
Mange barn og unge som har rusmiddel- og psykiske helseutfordringer, vil ikke ha behov for spesialisert rusbehandling, men få god hjelp og oppfølging av kommunale tjenester som helsestasjons- og skolehelsetjenesten, fastlegen, egne lavterskeltilbud og oppsøkende tjenester. BUP har bred erfaring med å samhandle med for eksempel skolehelsetjenesten eller barnevern og kan derfor også representere et godt behandlingstilbud for unge som har utviklet et alvorlig rusmiddelproblem. Barn og unge med samtidige psykiske lidelser og rusmiddellidelser vil uansett bli henvist til psykisk helsevern barn og unge (PHBU) for behandling. Noen barn og unge får behandling for sine rusmiddelproblemer i barnevernsinstitusjon.
Helsedirektoratets utredning viser at det er et behov for å avklare og tydeliggjøre ansvaret for å yte spesialisert rusbehandling til barn og unge i spesialisthelsetjenesten (378).Utredningen viser at tilbudet om spesialisert behandling til barn og unge med rusmiddelproblemer varierer i stor grad mellom de enkelte helseforetakene, og det er utydelig hvilken fagsøyle i spesialisthelsetjenesten som har ansvar for tilbudet til denne gruppen. Det betyr at det kan være vanskelig for henviser å vite hvor man skal henvise barn og unge med rusmiddelproblematikk. Utredningen viser også at det er utfordringer knyttet til samhandling. Blant innspill som Helsedirektoratet mottok, pekte de fleste på at BUP bør yte spesialisert rusbehandling for barn og unge, da dette fagområdet har bred erfaring med å samhandle med for eksempel skolehelsetjenesten eller barnevernet. Andre tiltak som foreslås, er etablering av tverrfaglige team i helseforetakene bestående av BUP og TSB. Noen aktører mener at TSB bør gi tilbud til unge ned mot 16 (15) år.
Helsedirektoratets utredning viser også at det er et behov for å utrede/klargjøre utredningsverktøy og behandlingsmetoder tilpasset barn og unge ved komorbide tilstander. En slik utredning bør også bidra til å klargjøre oppgavefordeling mellom ulike sektorer og gi en tydelig retning for hvilke kunnskapsbaserte metoder som bør implementeres.
For å følge opp Helsedirektoratets utredning fikk de regionale helseforetakene i 2024 i oppdrag å avklare og tydeliggjøre hvordan spesialisert rusbehandling til barn og unge skal tilbys. Helsedirektoratet fikk i samarbeid med de regionale helseforetakene i oppdrag å utrede hvordan kunnskapsbasert spesialisert rusbehandling bør tilbys barn og unge med rusmiddelproblemer. Et framtidig godt behandlingstilbud til barn og unge med rusmiddelproblemer er også viktig for barn i barnevernet. Dette vil også være et ledd i helsesatsingen i barnevernet der Nasjonalt forløp for barnevern utgjør basis. Forløpet skal sikre at alle barn i barnevernet får helsehjelp hvis barnet har helseproblemer, psykiske vansker, tannhelseproblemer eller rusmiddelproblemer, se kapittel 7.2.4.
Øke kompetanse om rusmiddelbruk
Barnevernsinstitusjonsutvalget anbefaler å styrke kompetansen i spesialisthelsetjenesten når det gjelder barn og unge med rusmiddelproblemer (264). Dette behovet underbygges også av Helsedirektoratets utredning (378). Barnevernsinstitusjonsutvalget mener også at den generelle ruskompetansen i barnevernsinstitusjonene må styrkes. Alle barnevernsinstitusjoner må ha kompetanse til å forebygge rusmiddelbruk og møte og hjelpe barn som står i fare for å utvikle rusmiddellidelser. De må også kunne vurdere om barnet kan ha behov for spesialisert rusbehandling. Forslaget følges opp av Barne- og familiedepartementet.
Regjeringen ser behovet for å styrke den generelle kompetansen om rusmiddelbruk i barnevernsinstitusjonene og styrke kompetansen om rusmiddelproblematikk i den samlede helse- og omsorgstjenesten. Oppdraget til de regionale helseforetakene og Helsedirektoratet i 2024 om å tydeliggjøre hvordan spesialisert rusbehandling til barn og unge skal tilbys, samt å tilgjengeliggjøre behandlingstilbud med nødvendig kompetanse, er et første steg for å følge opp Barnevernsinstitusjonsutvalgets forslag om styrket kompetanse i tjenestene til barn og unge.
9.5.2 Rusbehandling i barnevernet
Ifølge barnevernsinstitusjonsutvalget framstår det tilfeldig om barn med behov for rusbehandling får hjelp i en barnevernsinstitusjon eller fra helsetjenesten (264). Hvorvidt barnet får hjelp fra barnevernet eller helsetjenesten påvirker innholdet i tilbudet, de ansattes kompetanse og adgangen til bruk av tvang. Når et barn har vist alvorlige atferdsvansker ved vedvarende problematisk bruk av rusmidler, kan det fattes vedtak, med eller uten barnets samtykke, om rusbehandling i barnevernsinstitusjon i inntil tolv måneder, jf. barnevernsloven §§ 6-1 og 6-2. Vedtaket kan forlenges med ytterligere tolv måneder.
I løpet av 2023 var det totalt 150 barn og unge som bodde på rusinstitusjon i barnevernet. 93 av disse hadde oppstart i løpet av året, og 75 var i rusinstitusjon ved utgangen av året. Målt på disse tre måtene gikk omfanget av målgruppen betydelig ned mellom 2016 og 2022, mens det skjedde en viss økning fra 2022 til 2023.
Det er seks spesialiserte barnevernsinstitusjoner som tilbyr behandling til barn som har utviklet et alvorlig rusmiddelproblem. Tre av disse er statlige behandlingsinstitusjoner basert på læringsbasert rusbehandling (LBR), mens tre er ideelle ruskollektiv. De tre ideelle institusjonene er inndelt i flere avdelinger. I tillegg er det andre som tilbyr rusbehandling, og det foretas enkeltkjøp hos private leverandører.
Barnevernsinstitusjonsutvalget finner at kunnskapsgrunnlaget for spesialisert rusbehandling i barnevernet er svakt, og mener det er kritikkverdig at barn kan tilbakeholdes på institusjon i inntil to år, uten at det kan dokumenters om behandlingen de mottar virker.
Bruk av rusmidler i barnevernsinstitusjoner er et utbredt problem og er ikke begrenset til institusjonene som tilbyr rusbehandling. Utvalget mener at barnevernet fortsatt skal hjelpe barn som bruker rusmidler, men at barn med alvorlige rusmiddelproblemer må få samme tilgang på spesialisert rusbehandling som voksne i spesialisthelsetjenesten. Utvalget foreslår derfor at ansvaret for tilbudet til barn med behov for spesialisert rusbehandling legges til spesialisthelsetjenesten. Dette innebærer at utrednings- og behandlingskompetansen må styrkes, blant annet gjennom økt kompetanse om rusmiddelbruk i BUP og/eller en videreutvikling og styrking av TSB, som i dag er en spesialisthelsetjeneste for voksne.
Utvalgets forslag innebærer å avvikle egne institusjoner for barn med rusmiddelproblemer i barnevernet.
Videre anbefaler utvalget at Helse- og omsorgsdepartementet vurderer en utvidelse i helselovgivningen fra tre til seks måneders tilbakehold i institusjon uten samtykke, jf. helse- og omsorgstjenesteloven § 10-2. Utvalget mener at utrednings- og behandlingskompetansen i spesialisthelsetjenesten må styrkes, at det er behov for en ny faglig retningslinje for barn og unge med samtidig rusmiddellidelser og psykiske lidelser, og at helseteamene må være tett på institusjonene.
Utvalget mener også at de fleste barna vil kunne få hjelp gjennom polikliniske tilbud, men at spesialisthelsetjenesten må tilby døgntilbud for de barna som har behov for det. Utvalget anbefaler at det bygges videre på eksisterende avtaler mellom helseforetakene og institusjoner for barn med rusmiddelproblemer i barnevernet.
Barnevernsinstitusjonene skal også ha tilknyttet helseteam fra spesialisthelsetjenesten med kompetanse innen psykisk helse og rusmiddellidelser, og det må sikres trygge overganger mellom tilbudet i barnevernet og i helsetjenesten.18 De regionale helseforetakene er i 2024 gitt i oppdrag å planlegge for at alle barnevernsinstitusjoner har tilknyttet et helseteam. Teamene som skal tilknyttes barnevernsinstitusjonene, er omtalt i kapittel 7.2.4.
Nærmere om forslaget om overføring av ansvar for rusbehandling
Både barnevern og helse- og omsorgstjenesten har et ansvar for tilbudet til barn med rusmiddelproblemer. I barnevernsloven defineres vedvarende problematisk bruk av rusmidler som alvorlige atferdsvansker, mens det i helselovgivningen defineres som et helseproblem som kan utløse en rett til helsehjelp. Når det gjelder ansvarsfordelingen mellom helse og barnevern, vurderes det som riktig at spesialisert rusbehandling først og fremst skal gis alle barn og unge, uavhengig av omsorgssituasjon, i spesialisthelsetjenesten. Regjeringen mener det er behov for å tydeliggjøre hvem som har ansvaret for rusbehandling for barn og unge, og vil i arbeidet med kvalitetsreformen for barnevernet planlegge for at ansvaret for rusbehandling flyttes fra barnevernet til spesialisthelsetjenesten. Det skal utredes nærmere hva som er konsekvensene av eventuelle endringer. Dette omfatter både økonomiske, administrative, juridiske og personellmessige konsekvenser, inkludert behovet for økonomiske overføringer mellom sektorene.
Samtidig, og som barnevernsinstitusjonsutvalget også viser til, vil barn som i dag får et tilbud om rusbehandling i regi av barnevernet, ofte ha flere utfordringer i tillegg til rusmiddelproblemer. Institusjonene representerer også en omsorgsbase for disse barna. Det er derfor viktig at konsekvenser på barnevernsiden vurderes nøye når forslaget om overføring av ansvar til helsesektoren vurderes nærmere. Målet er at barna skal ha god helsehjelp og omsorg – både i og utenfor barnevernet.
I helsesektorene er det en sterk tradisjon for frivillig behandling framfor tvang. Dette gjelder også innen rusbehandling. Utvalgets foreslåtte endringer i tilbakeholdsbestemmelsene vil derfor måtte vurderes særskilt.
Utvalgets forslag om overføring av ansvar for tilbud til barn med behov for spesialisert rusbehandling, vurderes nærmere som en del av kvalitetsreformen i barnevernet.
10 Personell, kompetanse og kunnskap
10.1 Bakgrunn
God kompetanse om rusmidler i befolkningen og i helse- og omsorgstjenestene kan forebygge skade hos den enkelte, samt redusere belastningen for pårørende, tjenestene og samfunnet ellers.
Befolkningen har behov for oppdatert kunnskap om ulike rusmidler, og hvilke konsekvenser bruk kan føre til. Helsemyndighetene har et særskilt ansvar for å gi kvalitetssikret og kunnskapsbasert informasjon som styrker befolkningens helsekompetanse. Slik informasjon skal kommuniseres på en saklig og tilgjengelig måte, slik at befolkningen kan ta informerte valg.
Lav kompetanse om rusmidler hos personell i helse- og omsorgstjenestene, kan føre til utilstrekkelig kartlegging og avdekking av rusmiddelbruk hos pasienter og brukere. Dette kan igjen gi negative konsekvenser for pasientenes og brukernes prognoser, behandlingstilbud og pasientrettigheter. Manglende kompetanse hos personell kan også være uttrykk for ubevisste holdninger som fører til at pasienter med rusmiddellidelser opplever at de blir stigmatisert og forskjellsbehandlet.
Ansatte med egenerfaring som tjenestemottager kan være en viktig ressurs på rusmiddelfeltet. Det er også nødvendig å ta i bruk nye tilnærminger, f.eks. digitale løsninger for kunnskapsutvikling og kvalitetsarbeid, og tilbakemeldingsverktøy i pasientbehandling.
Høyere måloppnåelse for rus- og avhengighetsbehandling forutsetter at det pågår et kontinuerlig kunnskaps- og kompetanseutviklingsarbeid på fagfeltet innenfor de etablerte systemene for forskning, kunnskapsformidling og kompetanseutvikling. Det er sentralt at kvalitetssikret kunnskap gjøres tilgjengelig, spres og tas i bruk.
Kunnskap om trender, omfang og utvikling av rusmiddelbruk er også viktig for å kunne iverksette tiltak raskt. Det er derfor nødvendig å ha gode systemer å kunne følge den løpende utviklingen på rusmiddelfeltet.
Boks 10.1 Resultatmål
økt kompetanse om rusmidler og helserisiko i befolkningen
personell med erfaringskompetanse inngår i større grad i arbeid for personer med psykisk helse og rusmiddelproblemer
økt kompetanse om rusmiddelbruk og avhengighet i helse- og omsorgstjenesten og andre velferdssektorer
utviklingen på rusmiddelfeltet følges systematisk
10.1.1 Regjeringen vil
øke befolkningens helsekompetanse om bruk av ulike rusmidler og avhengighetsskapende legemidler, samt øke kunnskapen om helserisiko
utvide bruken av personell med erfaringskompetanse i tjenestene for personer med psykisk helse og rusmiddelproblemerbidra til at personell har relevant og tilstrekkelig kompetanse om rusmiddelbruk og avhengighetsproblematikk, ved å understøtte kunnskaps- og kompetanseutvikling innen rus- og avhengighetsbehandling blant annet gjennom etablerte systemer for utdanning, spesialisering og forskning
arbeide for bruk av digitale verktøy blant annet innen beslutningsstøtte, kunnskapsutvikling, kvalitetsforbedring og i behandlingstilbud
systematisk bruke kompetansesentrene innen psykisk helse- og rusmiddelfeltet for å heve og ta i bruk relevant kunnskap og kompetanse
se tiltak for bedre behandling og oppfølging av traumeutsatte pasienter med rusmiddelproblemer i sammenheng med relevante tiltak i opptrappingsplanen for psykisk helse og kompetansehevende tiltak i spesialisthelsetjenesten
utrede et helhetlig system for monitorering av rusmiddelsituasjonen og innføre beredskapstenkning på rusmiddelområdet, herunder vurdere etablering av rusmiddelanalysetjeneste
10.2 Kunnskap i befolkningen
Befolkningen må ha tilgang til kunnskap om forhold som har betydning for helse og egen helsesituasjon. Slik kunnskap omfatter også kunnskap om bruk av rusmidler og konsekvensene det kan ha. Dette er helsekompetanse som er definert som
«personers evne til å forstå, vurdere og anvende helseinformasjon for å kunne treffe kunnskapsbaserte beslutninger relatert til egen helse. Det gjelder både beslutninger knyttet til livsstilsvalg, sykdomsforebyggende tiltak, egenmestring av sykdom og bruk av helse- og omsorgstjenesten.» (379)
For at pasienter og brukere skal være aktive deltakere i forhold som gjelder egen helse og behandling, må de ha kunnskap om egen situasjon og sykdom. De må gis mulighet til å finne ut av, vurdere og forstå helseinformasjon og hvilke rettigheter de har. Myndighetene må legge til rette for at folk med ulik grad av helsekompetanse, språkkompetanse og digital kompetanse har tilgang til tilpasset informasjon. Regjeringen vil derfor forsterke innsatsen for å øke helsekompetansen i befolkningen, og har varslet at det skal utarbeides en ny strategi om helsekompetanse (1).
Helsedirektoratet gir informasjon om alkohol og råd til befolkningen for å redusere alkoholbruk som en del av kampanjen om levevaner. På helsenorge.no gis det mer omfattende omtale av helsekonsekvenser ved alkoholbruk. Regjeringen vil foreslå å innføre advarselsmerking på alkoholholdig drikke for å øke befolkningens kunnskap om risiko ved alkoholbruk, jf. Nasjonal alkoholstrategi. Helsedirektoratet har gjennomført en utredning som skal følges opp med en vurdering av praktiske løsninger for å innføre advarselsmerking og hva som kan være egnet og relevant advarselsmerking i Norge. Regjeringen vil også starte en prosess for å foreslå nasjonale krav til merking av alkoholholdig drikke med ingrediensliste og næringsdeklarasjon, og det arbeides samtidig for å få til felles europeiske regler for dette.
Ulike smertetilstander er utbredt, særlig i den voksne delen av befolkningen. Disse behandles ofte med legemidler, både sterke smertestillende som opioider, og ikke-opioider som paracetamol og NSAIDs19. Bruk av smertestillende legemidler, spesielt paracetamol, har økt over tid. Det er en bekymring for at økningen kan bety at det er lavere toleranse for smertetilstander i samfunnet og hos individer, og at terskelen for bruk av smertestillende legemidler har blitt lavere. I Ungdata 2024 kommer det fram at 21 prosent av alle ungdommer under 18 år bruker reseptfrie smertestillende én eller flere ganger i uken, og to prosent bruker smertestillende daglig (55). Ungdata junior 2024 viser dessuten at 26 prosent av barn i alderen 10-12 år rapporterte at de har brukt smertestillende tabletter i løpet av siste uke (380). På grunn av bekymring for denne utviklingen har Helsedirektoratet hatt kampanjer om bruk av legemidler ved smerte, som er rettet både mot unge og voksne. Målet med kampanjene er å øke befolkningens kompetanse og bevissthet om slike legemidler og mulige konsekvenser av bruk.
10.3 Tilgang til personell
Helsepersonellkommisjonens utredning viser at mangel på personell er den største utfordringen helse- og omsorgstjenesten står overfor (381). Det er i dag stor konkurranse om arbeidskraft mellom spesialisthelsetjenesten, de kommunale helse- og omsorgstjenestene og privatfinansierte leverandører av helse- og omsorgstjenester. Utfordringene med mangel på personell vil være størst i den kommunale omsorgstjenesten. Regjeringen deler Helsepersonellkommisjonens analyse av et stramt arbeidsmarked for alle sektorer framover, og at helse- og omsorgstjenestenes andel av samfunnets totale arbeidsstyrke ikke vil kunne fortsette å øke vesentlig. Som følge av den demografiske utviklingen må man belage seg på nye løsninger. Både i kommunene og sykehusene må det gjøres systematiske vurderinger av om formell helsekompetanse er nødvendig for oppgaveutførelsen, eller om den kan ivaretas av personell uten slik kompetanse. Dersom helsefaglig kompetanse er nødvendig, må det sørges for at oppgavene til enhver tid ivaretas på riktig kompetansenivå, samtidig som kravet til forsvarlighet legges til grunn. Gjennom helsefellesskapene vil regjeringen stimulere til å arbeide videre med optimalisering av oppgavedeling og samarbeid mellom de kommunale helse- og omsorgstjenestene og spesialisthelsetjenesten.

Figur 10.1 Skjematisk framstilling av oppgavedeling, bygd nedenfra
Kilde: NOU 2023: 4 Tid for handling. Personellet i en bærekraftig helse- og omsorgstjeneste
10.3.1 Riktig bruk av personell
Bruk av nye arbeidsformer og hensiktsmessig oppgavedeling er nødvendig for å sørge for bærekraftig bruk av personell, uavhengig av tjenestested. Forsvarlighet, pasientsikkerhet og kvalitet i tjenestene skal alltid legges til grunn ved endret oppgavedeling. I den samlede helse- og omsorgstjenesten må det gjøres systematiske vurderinger av hvilken formell helsefaglig kompetanse som er nødvendig for oppgaveutføring, og om den kan ivaretas av personell uten slik kompetanse, men alltid under forutsetning av at kravet til forsvarlighet legges til grunn. Det må utvikles og tas i bruk digitale løsninger for å frigjøre tid til pasientbehandling, forskning, utdanning og pasientopplæring, uten at det går ut over kvalitet og pasientsikkerhet. Regjeringen legger til grunn at digitale løsninger og innføring av ny teknologi fortrinnsvis skal være personellbesparende og bidra til redusert vekst i personellbehov (1). Det fordrer riktig implementering og bruk i samarbeid med fagfolk, pasienter, brukere og pårørende.
Målsettingen om en desentralisert helse- og omsorgstjeneste og likeverdige tjenester til befolkningen i hele landet fordrer gode løsninger for bruk av de samlede personellressursene. I møte med utfordringene bør kommuner og sykehus i større grad se de samlede ressursene i sammenheng. Delte stillinger vil kunne bidra til bedre bruk av de samlede ressursene og fremme kvaliteten i tjenesteytingen. De regionale helseforetakene har fått i oppdrag å kartlegge muligheter og legge til rette for kombinerte stillinger i samarbeid mellom helseforetak og kommuner. Kommunene er oppfordret til å vektlegge interkommunalt samarbeid og arbeide for sambruk av personell der det er formålstjenlig (1).
10.3.2 Tillit, rapportering og kunnskap om personellbehov
Regjeringens tillitsreform har som formål å forbedre offentlige tjenester, og bidra til at fagfolkene har en arbeidsdag hvor kjerneoppgavene prioriteres. Det skal være mindre detaljstyring og de som jobber i tjenestene skal få økt handlingsrom. Det er et mål å redusere og effektivisere rapportering i psykisk helsevern og TSB.
De regionale helseforetakene fikk i oppdrag i 2023 å gjennomgå rapporteringskrav i psykisk helsevern og TSB, og å gi forslag til eventuelle endringer i rapporteringskrav og tiltak som kan bidra til effektivisering av nødvendig rapportering. Målet er lavere rapporteringsbyrde for behandlere og klinikere, og at rapporteringen skal oppleves som nyttig for arbeidet med pasientsikkerhet, forskning og kvalitet- og tjenesteutvikling. Rapporteringen skal ivareta behovet for å følge med, samtidig som det skal bli enklere for tjenestene, og unødvendig rapportering unngås. Sluttrapport for arbeidet ble sendt til Helse- og omsorgsdepartementet i 2024. Helsedirektoratet har samtidig jobbet med å videreutvikle og forenkle de nasjonale pasientforløpene, herunder reduksjon i rapportering. Målet er enklere og mer fleksible forløp som vil gi behandlere mer tid med pasienten.
Boks 10.2 Informasjon til unge
Helsemyndighetene har flere kanaler for å nå ungdom med informasjon om konsekvenser ved bruk av ulike rusmidler, for eksempel rusinfo.no, faktaark om rusmidler på tsb.no, og ung.no. Dette er kanaler som gir pålitelig informasjon til det ungdom lurer på om rusmidler, både gjennom omtale av ulike rusmidler og helserisiko forbundet med bruk, og gjennom chattefunksjoner eller via telefon. I tillegg har Helsedirektoratet informasjonskampanjen www.weedensenteret.no som gir spesifikk informasjon om cannabis. Steroidelab.no formidler også særskilt kunnskap til unge om bruk av anabole androgene steroider. Å formidle informasjon om helsekonsekvenser av ulike rusmidler kan også kanaliseres gjennom det nasjonale rusforebyggingsprogrammet for barn og unge.
Det er viktig å sørge for bærekraft i bruken av personell. Regjeringen har stilt krav om at personellkonsekvenser skal utredes som en del av beslutningsgrunnlaget for alle tiltak innenfor departementets sektoransvar (1). Kravet henger sammen med oppdraget til Helsedirektoratet om å starte et arbeid med gjennomgang og revidering av nasjonale veiledere med formål å vurdere nødvendigheten av profesjonsspesifikke krav og anbefalinger, samt anbefalinger om bemanningsnormer i veilederne (1). Videre er det behov for fortløpende analyser av behovet for personell og kompetansebehov samt statistikk om personellsituasjonen. Regjeringen har også besluttet at aktivitet fra privatfinansierte spesialisthelsetjenester skal inkluderes i Norsk pasientregister (NPR) og privatfinansierte helse- og omsorgstjenester i Kommunalt pasient- og brukerregister (KPR) (382).
Boks 10.3 Tørn
Tørn-prosjektet er utvidet til å omfatte hele helse- og omsorgstjenesten for å støtte opp under arbeidet om effektiv organisering av arbeidsprosesser og hensiktsmessig oppgavedeling mellom personell. Programmet skal støtte opp om forsøk med nye arbeids- og organisasjonsformer, forsøk for å fremme riktig oppgavedeling på tvers og innenfor flere tjenesteområder, nivåer og virksomheter i helse- og omsorgstjenesten, bruk av kombinerte stillinger, hensiktsmessig oppgavedeling, alternative arbeidstids- eller turnusordninger og samlokalisering av tjenester. I 2024 var bevilgningen til Tørn-programmet om lag 69 millioner kroner. KS, de regionale helseforetakene og Helsedirektoratet følger opp Tørn-programmet. Det skal legges til rette for partssamarbeid og medarbeiderinvolvering på alle nivåer i programmet.
10.4 Kvalifisering, utdanning, spesialistgodkjenning og forskning
De fleste som arbeider i helse- og omsorgssektoren vil møte pasienter og brukere med rusmiddel- og avhengighetsproblematikk, uavhengig av hva som er deres primære helseutfordringer. Tjenestene trenger personell med opplæring og utdanning fra videregående opplæring, høyere utdanning, spesial- og spesialistutdanning. De helse- og sosialfaglige utdanningene, spesialistutdanningene, samt det strukturerte løpende arbeidet for kompetanseutvikling, skal speile tjenestenes behov, blant annet med hensyn til holdningsskapende arbeid, kunnskap om årsaksfaktorer og rusmiddelkompetanse. Alle personellgrupper har behov for formell og uformell kompetanseutvikling gjennom hele yrkeskarrieren slik at tilgang til relevant generalist-, bredde- og spisskompetanse sikres. Det er også et stort behov for kompetanseutvikling og kvalifisering av personell som ikke har formell helsefaglig kompetanse.
10.4.1 Erfaringskonsulenter
Erfaringskonsulenter kan være brobyggere mellom fagfolk og brukere. Mange med psykiske lidelser og rusmiddelproblematikk har verdifull erfaring og kompetanse som bør benyttes mer. For pasienter og brukere kan andres erfaringskompetanse bidra til bedre effekt av helsehjelpen og styrke opplevelsen av håp, mestring og bedre livskvalitet.
Flere kommuner og helseforetak har ansatt erfaringskonsulenter, f.eks i ACT- og FACT-team, og Helse- og omsorgsdepartementet har blant annet lagt til rette for dette gjennom tilskuddsordninger for kommunene. Det er imidlertid behov for mer kunnskap om erfaringskonsulentenes rolle, og hvordan deres kompetanse best kan brukes. For eksempel kan det være en barriere mot å bruke erfaringskonsulenter at de kan bli satt til å ivareta de samme oppgavene og rollene som fagansatte har. På den andre siden kan de selv oppleve å bli utestengt fra det faglige fellesskapet (231). Begge deler indikerer manglende rolleavklaring og kunnskap om hva erfaringskonsulenter kan bidra med.
Erfaringskonsulenter som er ansatt i helse- og omsorgstjenesten, er underlagt helsepersonellovens bestemmelser på lik linje med andre ansatte (383).20 Det er viktig at kolleger og ikke minst ledere har bevissthet og kunnskap om deres kompetanse. Dersom det er lav rollebevissthet og liten kunnskap om hverandres kompetanse, kan det utvikles barrierer for hensiktsmessig bruk av både kompetanse og tid for alle ansatte.
Boks 10.4 Erfaringsskolen i Oslo
Erfaringsskolen i Oslo kommune har som mål at mennesker med egne erfaringer skal ha mulighet til å bruke sin kunnskap i utviklingen av gode og helhetlige tjenester. Personer som har erfaring som pasient eller bruker av kommunale helse- og omsorgstjenester, eller som pasient i spesialisthelsetjenesten, har nyttig erfaringsbasert kunnskap som er nødvendig for å forbedre kommunens tilbud til denne målgruppen.
Erfaringsskolen skal bidra til at mennesker som ønsker å bruke egne erfaringer fra levd liv for å hjelpe andre, får et grunnlag for en slik rolle. Medarbeidere med egenerfaring vil bidra til mer kunnskapsbaserte psykisk helse- og rustjenester. Egenerfaring er verdifull kunnskap i møte med brukere av tjenester, i møte med pårørende, i samarbeid med hjelpeapparatet og ved utvikling av tjenester på systemnivå.
Kilde: Oslo kommune
Det er opprettet ulike opplæringstilbud og utdanning for brukere med erfaring. På sikt kan det være behov for å vurdere om og eventuelt hvordan det vil være hensiktsmessig å etablere felles og tjenestenære kompetansehevende tiltak for erfaringskonsulenter. Regjeringen vil derfor vurdere hvordan de med erfaringskompetanse i større grad kan inngå i arbeid i helse- og omsorgstjenestene, med vekt på tjenestetilbudet innen rusmiddelfeltet og psykisk helsevern. Relevante aktører skal involveres i arbeidet.
I budsjettet for 2025 foreslår regjeringen å opprette en tilskuddsordning for erfaringskompetanse innen psykisk helse, rusmiddel- og voldsfeltet. Formålet er å fremme erfaringskompetanse i form av erfaringskonsulenter, som en sentral del av tjenestetilbud og fagutvikling innen tjenesteområdene. Tilskudd gis til ideelle og frivillige virksomheter som bidrar til rekruttering gjennom veiledning og rådgivning til personer som ønsker å bli erfaringskonsulenter, som gir informasjon og rådgivning til arbeidsgivere og som driver informasjon og påvirkningsarbeid på systemnivå.
10.4.2 Fagarbeidere
Regjeringen har lansert et fagarbeiderløft som er beskrevet i Nasjonal helse- og samhandlingsplan (2024–2027). Det innebærer blant annet tiltak for å rekruttere og beholde lærlinger og bedre kvaliteten i yrkesfaglig fordypning. Fagskoler tilbyr høyere yrkesfaglig utdanning også i psykisk helsearbeid og rusarbeid, og i tverrfaglig miljøarbeid innen rusmiddelfeltet og psykisk helse.
Helsedirektoratet har fått i oppdrag å utrede hvordan det kan legges til rette for systematisk, standardisert og dokumenterbar kompetanseutvikling for fagarbeidere. De regionale helseforetakene har fått i oppdrag å etablere et samarbeid for å identifisere og utvikle spesialutdanninger for fagarbeidere som dekker nasjonale behov i spesialisthelsetjenesten (1).
10.4.3 Grunn- og videreutdanning i universitets- og høyskolesektoren
Helse- og sosialfagutdanningene i universitets- og høyskolesektoren har forskriftsfestet at de ferdigutdannede kandidatene skal ha «kunnskap om sosiale og helsemessige problemer inkludert omsorgssvikt, vold, overgrep, rus- og sosioøkonomiske problemer og kunne identifisere og følge opp mennesker med slike utfordringer. Kandidaten skal kunne sette inn nødvendige tiltak og/eller behandling, eller henvise videre ved behov» (384).
I 2022 fastsatte Kunnskapsdepartementet forskrift om en masterutdanning for sykepleiere innen psykisk helse, rus og avhengighet (385). Det er også etablert en tverrfaglig videreutdanning i psykisk helse-, rus- og avhengighetsarbeid. Tilbudet er rettet mot flere profesjonsgrupper og skal ivareta behovet for tverrfaglighet i psykisk helse- og rusarbeid. I begge utdanningene er det et viktig mål å sikre kompetanse innen somatiske helseproblemer hos pasientgruppene, og de er begge innrettet mot behovene både i den kommunale helse- og omsorgstjenesten og i spesialisthelsetjenesten.
10.4.4 Offentlig spesialistgodkjenning
Det tas også sikte på å etablere offentlig spesialistgodkjenning for sentrale sykepleiergrupper. Blant disse er sykepleiere innen psykisk helse, rus og avhengighet og helsesykepleiere (1). Tilgang til disse personellgruppene og deres kompetanse har vært utfordrende over lang tid. Offentlig spesialistgodkjenning kan være et viktig virkemiddel for å rekruttere, utvikle og beholde disse sykepleiergruppene i helsetjenesten.
Det skal også utredes offentlig spesialistgodkjenning for utvalgte grupper av kliniske psykologer (1). Spesialistutdanningen for psykologer ivaretas i dag av Norsk psykologforening, og psykologspesialister oppnår ikke offentlig spesialistgodkjenning. Relevante aktører skal involveres i arbeidet.
Fastlegen, som i hovedsak skal være under spesialisering i allmennmedisin eller ferdig spesialist i allmennmedisin, er sentral i behandling og oppfølging av personer med rusmiddelproblemer. Norge har også etablert en offentlig godkjent spesialitet i rus- og avhengighetsmedisin for leger. De utreder og behandler pasienter med ruslidelser samt andre typer avhengighet som for eksempel til prestasjonsfremmende midler og pasienter med spilleavhengighet. Om lag 80 leger har denne spesialiteten, og vel 90 leger er i spesialisering. På grunn av særlige behov for spesialister innen psykisk helsevern, ble det i statsbudsjettet for 2023 bevilget midler til 31 ekstra LIS1-stillinger med kobling til videre spesialisering i psykiatrispesialitetene. Stadig flere helseforetak inkluderer psykiatri, i tillegg til indremedisin og kirurgi, i sykehuspraksisen i LIS1. Læringsmålene i LIS1 inkluderer spesifikk kompetanse innen diagnostikk og behandling av ruslidelser. De regionale helseforetakene har også fått i oppdrag å øke antall LIS i psykiatri.
10.4.5 Forskning
Gjennom forskning utvikles kunnskapsgrunnlaget for behandlings- og tjenestetilbudet. Helseforetakene har forskning som en av sine lovpålagte oppgaver. De kommunale helse- og omsorgstjenestene har et medvirkningsansvar for forskning. Regjeringen har som mål at forskningen skal tas i bruk, jf. langtidsplan for forskning og høyere utdanning 2023–2030 (165), der helse er ett av de tematiske prioriteringene. I nasjonal helse- og samhandlingsplan (2024–2027) framkommer det at regjeringen vil etablere et tjenestenært kunnskapssystem for kommunale helse- og omsorgstjenester, og at regjeringen vil legge til rette for økt omfang av implementeringsforskning gjennom Forskningsrådet, for å fremme overføring av resultater fra klinisk forskning til praktiske bruksområder (1). Klinisk forskning skal være en integrert del av all pasientbehandling og klinisk praksis (386).
Det er de senere årene lagt til rette for nasjonale kliniske behandlingsstudier innenfor rusmiddelfeltet. Dette har skjedd gjennom en ekstraordinær utlysning i 2022 i nasjonalt program for klinisk behandlingsforskning i spesialisthelsetjenesten (KLINBEFORSK) (387) innenfor områder med stort behov for ny kunnskap. Tildelingen resulterte i finansieringen av en nasjonal klinisk behandlingsstudie.
Boks 10.5 Behandling med dekstroamfetamin for avhengighet til amfetaminer (ATLAS4Dependence studien)
Dette er en randomisert, placebokontrollert og dobbeltblindet multisenterstudie som ledes av Haukeland universitetssykehus, der regjeringen har sørget for øremerket finansiering over statsbudsjettet. Prosjektet har som mål å undersøke effekten og sikkerheten av daglig foreskrevet dekstroamfetamin hos amfetaminavhengige pasienter som er i legemiddelassistert rehabilitering (LAR) (388). I tillegg til å undersøke effekten av bruk av illegale amfetaminer og total mengde amfetaminbruk, vil studien også se på om denne behandlingen forbedrer mental og fysisk helse, livskvalitet, kognitiv funksjon, behandlingsetterlevelse og privatøkonomi, og om den reduserer bruk av andre rusmidler og kriminell aktivitet. Avhengighet til amfetaminer (amfetamin eller metamfetamin) er relatert til høy sykdomsbyrde og øker risiko for infeksjoner, hjerte- og karhendelser og psykose, i tillegg til økt dødelighet og redusert livskvalitet. Denne studien er internasjonalt viktig siden kunnskapsbasert behandling for amfetaminavhengighet mangler. Omtrent 300 deltakere vil bli vurdert for å oppnå 222 deltakere. Disse vil bli randomisert til enten å få intervensjon (dekstroamfetamin) eller placebo i totalt 24 uker (2 x 12 uker), 111 pasienter i hver gruppe. Studiens varighet forventes å være tre år.
Regjeringen har lagt til rette for en tildeling på i alt 16,5 millioner kroner gjennom KLINBEFORSK-programmet for gjennomføring av nasjonale kliniske behandlingsstudier innenfor fagfeltet. Programmet brukes til rapportering og oppfølging av de nasjonale kliniske behandlingsstudiene som inngår i oppdraget om forsøk med medikamentell behandling for avhengighet av benzodiazepiner og sentralstimulerende midler, gitt gjennom Prop. 1 S (2022–2023).
De regionale helseforetakene utarbeider årlig en nasjonal rapport om forskning og innovasjon i spesialisthelsetjenesten. Denne inneholder også nøkkeltall om blant annet antall prosjekter finansiert av regionale forskningsmidler som defineres som rusforskning (389). Forskning innenfor rusmiddelfeltet finansieres også gjennom Forskningsrådet.
Det er et nasjonalt mål at 5 prosent av alle pasienter skal delta i kliniske behandlingsstudier i spesialisthelsetjenesten innen 2025 (386). Med handlingsplan for kliniske studier ble det vist at det er behov for et bedre og mer mangfoldig tilbud om deltakelse i kliniske studier. Variasjoner mellom fagfelt kan forklares ut fra hvor Norge har sterke fagmiljøer, etablerte forskergrupper eller samarbeid med næringslivet. Det kan også henge sammen med kulturforskjeller mellom fagene. Utvikling av ny kunnskap er viktig for å bedre kvaliteten og pasientsikkerheten og for å kunne evaluere og sammenlikne behandlingsmetoder.
10.5 Kompetanseutvikling i kommuner og spesialisthelsetjeneste
Personell i tjenestene skal ha god, oppdatert og relevant kompetanse om rusmiddelproblematikk. Det bidrar til å bygge tillit og er avgjørende for at pasienter og brukerne skal få gode og virksomme helse- og omsorgstjenester.
Prinsippene for kompetanseutviklingsarbeidet i helse- og omsorgstjenesten framkommer av nasjonal helse- og samhandlingsplan (1). Personell trenger oppdatert kompetanse om fagutvikling, nye teknologiske løsninger, bruk av digitale verktøy og nye arbeidsformer. Arbeidsgiver må jobbe systematisk med kompetanseutvikling og livslang læring for sine ansatte. Kompetanseutviklingsarbeidet gir også et nødvendig kunnskapsgrunnlag for dimensjonering av behov for personell, grunnlag for hensiktsmessig oppgavedeling, og det vil også kunne bidra til å dempe etterspørselen etter personell.
Muligheter for kompetanseutvikling er også et av de viktigste virkemidlene for å beholde fagfolk. Lederne er de nærmeste til å kartlegge kompetansebehov på gruppe- og individnivå. Derfor må ledere ha god kompetanse i å planlegge og organisere arbeidsprosessene som skal ivaretas. Arbeidsgiver må kartlegge og være kjent med de ansattes kompetanse for å kunne identifisere behov for kompetanseutvikling og rekruttering. Det har over tid pågått et arbeid med å styrke lederkompetanse i helse- og omsorgstjenesten, blant annet som en del av kompetanseløftet 2025 og opptrappingsplan for heltid og god bemanning i omsorgstjenesten (390).
Opptrappingsplanen for rusfeltet hadde som mål å øke kompetansen om rusmiddelproblematikk i alle sektorer (27). Følgeevalueringen indikerer at kapasitetsøkningen i perioden har bidratt til kompetanseheving i kommunalt rusarbeid (31). I tillegg til en vekst i årsverk med videreutdanning innen rusarbeid, har det blitt flere med helse- og sosialfaglig utdanning og med erfaringskompetanse. Det har også vært en betydelig faglig utvikling gjennom tiltak i regi av kompetansesentrene og statsforvalterne. Evalueringen viser imidlertid også at det er stort behov for mer systematisk innsats.
Tverrfaglig spesialisert rusbehandling (TSB) er fremdeles et relativt ungt fagområde, bruksmønstre og brukergrupper endrer seg, og det er et stort behov både for å utvikle kunnskap og kompetanseheving på fagområdet. I TSB har det vært betydelig fagutvikling og kvalitetsarbeid over mange år, og de ulike delene av dette fagområdet er nå dekket gjennom nasjonale faglige retningslinjer. Det er imidlertid fortsatt utfordringer knyttet både til kapasitet og kvalitet i tjenestetilbudet, herunder videreutvikling av innholdet i behandlingen, integrering av private og ideelle tilbydere og samhandling med somatiske tjenester og psykisk helsevern, i tillegg til kommunale helse og omsorgstjenester, tjenester fra arbeids- og velferdsforvaltningen (NAV) mv.
Nasjonal kompetansetjeneste TSB har utarbeidet en nettbasert oversikt over alle behandlingstilbudene i TSB (TSB i Norge) som skal gjøre det enklere å finne fram i tjenestetilbudet, og gi grunnlag for behovsanalyser og tjenesteutvikling. Oversikten viser at det ikke er et likeverdig behandlingstilbud innenfor TSB på nasjonalt nivå.
10.5.1 Nasjonale kompetansetjenester og kompetansesentre
Kompetansetjenester, kompetansesentre og kompetansemiljøer innen psykisk helse- rusmiddel- og voldsfeltet, bidrar til å bygge og tilgjengeliggjøre oppdatert kunnskap om rusbehandling og om psykisk helse- og rusarbeid. Kompetansehevende tiltak som i dag tilbys av kompetansetjenester og sentre og -miljøer i og utenfor spesialisthelsetjenesten vil være viktig for realisering av forebyggings- og behandlingsreformens målsettinger, både for den samlede helse- og omsorgstjenesten og for andre aktører som arbeids- og velferdsforvaltningen (NAV) og barnevernstjenesten.
Boks 10.6 Nasjonale faglige retningslinjer på rusmiddelområdet
Nasjonale faglige retningslinjer innenfor rusområdet:
avrusning fra rusmidler og vanedannende legemidler
behandling og rehabilitering av rusmiddelproblemer og avhengighet
legemiddelassistert rehabilitering (LAR) ved opioidavhengighet
gravide i legemiddelassistert rehabilitering
utredning, behandling og oppfølging av personer med ROP-lidelser
Kompetansetjenester i spesialisthelsetjenesten
I spesialisthelsetjenesten har Nasjonal kompetansetjeneste for samtidig rusmisbruk og psykisk lidelse (NKROP) som ble etablert i 2012 og Nasjonal kompetansetjeneste TSB (NK-TSB) fra 2013, hatt viktige roller i kvalitets- og normeringsarbeid og som kunnskaps- og kompetanseformidlere.
En nasjonal kompetansetjeneste i spesialisthelsetjenesten har en virketid på ti år, og NK-TSB og NKROP skal derfor avvikles som del av det forskriftsregulerte systemet for nasjonale tjenester i spesialisthelsetjenesten, men blir omorganisert og videreført utenfor system for nasjonale tjenester.
Det er de regionale helseforetakene som har ansvaret for omorganiseringen av de nasjonale kompetansetjenestene. De regionale helseforetakene legger opp til å videreføre Nasjonal kompetansetjeneste TSB som et nasjonalt senter, driftet av Oslo Universitetssykehus, sammen med Nasjonal kompetansetjeneste ROP og Nasjonal kompetansetjeneste for personlighetspsykiatri (NAPP) fra 2025. Dette legger til rette for å videreføre og videreutvikle Nasjonal kompetansetjeneste TSB sitt nasjonale arbeid med å bygge opp og spre kompetanse i TSB, også etter avvikling som en egen nasjonal kompetansetjeneste.
Nasjonal kompetansetjeneste TSB har i dag ansvaret for sentrale kompetansetiltak innenfor TSB. Ett eksempel er TSB-skolen hvor kompetansetjenesten har bygd en struktur for kunnskapsdeling og systematisk kompetanseutvikling. Et annet eksempel er kartet over TSB i Norge og ledernettverket. Kartet over TSB i Norge er en sentral ressurs også for henvisende instanser i kommune og øvrig spesialisthelsetjeneste, og inneholder oppdatert og kvalifisert informasjon om TSB i hele landet. Kompetansetjenesten har også ansvaret for å lage tilgjengelig opplæringsmateriell for implementering av ny faglig retningslinje for LAR og organiserer en årlig samling for ledere i TSB. Kompetansetjenesten samarbeider med andre relevante kompetansetjenester og sentre i og utenfor spesialisthelsetjenesten.
Kompetansesentrene
Sentrale kompetansesentre for rusmiddelfeltet utenfor spesialisthelsetjenesten er de sju regionale kompetansesentrene på rusområdet (KORUS) og de regionale ressurssentrene for vold, traumatisk stress og selvmordsforebygging (RVTS). I tillegg har Nasjonalt kompetansesenter for psykisk helsearbeid (NAPHA) en sentral rolle som formidler av kunnskap og fagutvikling, og Nasjonalt senter for erfaringskompetanse innen psykisk helse arbeider med å spre erfaringsbasert kompetanse i tjenestene.
Både KORUS og RVTS gir tilbud om kurs i ulike formater og på ulike flater. Det må arbeides videre for å tilgjengeliggjøre det samlede kompetansehevingstilbudet og fremme bruken av sentrene som virkemiddel i systematisk kompetanse- og kvalitetsforbedringsarbeid i kommunene.
Blant pasienter og brukere med rusmiddelproblemer er traumeerfaringer hyppig forekommende. RVTSene har et særlig ansvar for kompetanseutviklingsarbeidet på vold- og traumefeltet, og tilbyr ulike traumerelaterte kompetanseprogrammer til tjenestene. Både kommuner og spesialisthelsetjenesten må ha høy bevissthet om traumeproblematikk og tilstrekkelig kompetanse til å gi gode tjenester til traumeutsatte.
Boks 10.7 Kurspakker fra KORUS
Kurspakker som er utviklet av KORUS:
E-læringsprogram om aldring, alkohol og legemidler. Programmet gir grunnleggende kunnskap om hvorfor eldre er sårbare for alkohol og legemidler, hvorfor det er viktig å snakke med eldre om alkohol og legemidler mv. Målgruppen for kurset er alle som møter eldre i sin arbeidshverdag i ulike tjenester.
E-læringskurs om somatisk helse og rus. Målgruppen er ansatte som ikke har helsefaglig bakgrunn, men som jobber med mennesker med rusutfordringer, arbeids- og velferdsforvaltningen (NAV) lavterskeltilbud, i hjemmetjenesten mv.
Kunnskapsmoduler om integrert behandling av rus- og voldsutfordringer som er utviklet i samarbeid med RTVSene. Noen av kunnskapsmodulene er e-læringskurs, mens andre er workshopbasert.
Helse- og omsorgsdepartementet har igangsatt et arbeid for å utrede en mer samlet organisering av kompetansesentrene utenfor spesialisthelsetjenesten, i samråd med berørte departementer. En mer samlet organisering skal bidra til bedre bruk av ressursene og være mer tilpasset behovene i kommunal sektor. Utredningen skal legge til grunn en desentralisert struktur med kompetansemiljø nær tjenestene.
10.5.2 Kunnskapsbasert praksis i spesialisthelsetjenesten
Det er opprettet koder for de nasjonale pasientforløpene i Norsk pasientregister (NPR) for å kunne følge med på om målene for forløpene nås. Basert på kodene er det utviklet relevante kvalitetsindikatorer. Det er til sammen 11 nasjonale kvalitetsindikatorer innenfor rusbehandling. Indikatorene gir sentrale helsemyndigheter et grunnlag for planlegging, og de kan brukes til lokal kvalitetsforbedring på alle nivåer i helse- og omsorgstjenesten. Resultatene kan brukes for sammenlikning med tilsvarende enheter, og som utgangspunkt for lokalt kvalitetsforbedringsarbeid. I 2019 ble det første nasjonale medisinske kvalitetsregisteret på fagområdet etablert (Kvarus). Registeret gir et viktig grunnlag for forskning og kvalitetsforbedring innenfor TSB.
Pasienter med rusmiddellidelser har ofte samtidig psykiske lidelser og/eller somatiske helseplager. Kvalitetsregistre på rusmiddelområdet kan utfylle pasientopplysninger i Norsk pasientregister og gi tilleggsinformasjon som muliggjør nyanseringer av pasientpopulasjonen. Det vil også gi grunnlag for å sammenlikne behandlingssteder og vurdere geografiske forskjeller.
Framtidig kopling av data fra kvalitetsregistre med data fra NPR, KPR og medisinske kvalitetsregistre innenfor somatikk og psykisk helsevern gir mulighet for å skaffe mer helhetlig kunnskap om pasienter med rusmiddellidelser får behandling i tråd med nasjonale pasientforløp, nasjonale faglige retningslinjer, om de har fått behandling innenfor psykisk helse og/eller somatikk, og hvordan dette samlet sett har betydning for resultatet av behandling i TSB og helseutfall for pasientene.
Boks 10.8 Kvarus
Nasjonalt kvalitetsregister for behandling av skadelig bruk eller avhengighet av rusmidler (Kvarus) har fra 2020 samlet informasjon om pasienter innen tverrfaglig spesialisert rusbehandling (391). Opplysninger samles inn gjennom hele behandlingsforløpet, fra pasienten tas inn i pasientforløp til pasienten skrives ut, og videre på et oppfølgingstidspunkt et år etter utskrivelse.
Kvalitetsregisteret skal inkludere alle nye behandlingsløp for rusmiddellidelser i tverrfaglig spesialisert rusbehandling og er et viktig verktøy for kvalitetsforbedring innenfor TSB. Registeret skal bidra med kunnskap om hvilke resultater som oppnås i behandling av pasienter med ulike typer rusmiddellidelser, og med varierende grad av tilleggsproblemer som psykisk helse, somatiske helseplager og vanskelig livssituasjon (392). Videre skal registeret bidra til en mer spesifikk, systematisk, likeverdig og geografisk lik behandling av rusmiddellidelser i Norge (393).
Ifølge årsrapport 2023 fra Kvarus var det i 2023 totalt 48 virksomheter innen TSB (394). Antallet virksomheter er betydelig redusert fra 2022 etter at ordningen med fritt behandlingsvalg ble avviklet 1. januar 2023. 79 prosent av virksomhetene i TSB er tilsluttet registeret, samtidig er det store lokale variasjoner i registreringsaktivitet. Antall årlige registreringer økte med 16 prosent fra 2022 til 2023, men den totale dekningsgraden er lav.
Det er meldeplikt til medisinske kvalitetsregistre med nasjonal status, og de regionale helseforetakene har ansvar for å legge til rette for økt dekningsgrad.
10.6 Kunnskapsutvikling
Det er et mål at forebyggende innsatser og behandlings- og oppfølgingstjenester skal være kunnskapsbaserte. For å få kunnskap om hva som er god kvalitet, må det blant annet legges til rette for tilgjengelige og gode data på området. Disse dataene må brukes til systematisk arbeid med kvalitetsforbedring og pasientsikkerhet. Systematisk kunnskapsinnhenting gjennom kvalitetsregistre og pasient- og brukererfaringer er utgangspunkt for en kunnskapsbasert praksis, samt implementering av nasjonale faglige anbefalinger og råd.
Tilgang til relevante og oppdaterte data er sentralt for å følge kvalitet og utvikling på feltet, som grunnlag for å utforme politikk, for fagutvikling og iverksettelse av treffsikre forbedringstiltak. I opptrappingsplanen for psykisk helse er det foreslått å videreutvikle kommunalt pasient- og brukerregister slik at det kan inkludere det kommunale tjenestetilbudet knyttet til psykisk helse og rusmiddelfeltet. Dette vil gi mulighet for bedre kommunale tjenestedata om utviklingen på feltene. Det er også behov for å videreutvikle Nasjonalt pasientregister for å gi bedre og mer helhetlige forløpsdata, og det er behov for å øke dekningsgrad og datakvalitet i Nasjonalt kvalitetsregister for behandling av skadelig bruk eller avhengighet av rusmidler (Kvarus).
Det er behov for mer forskningsbasert kunnskap innenfor TSB. Helsedirektoratet har utgitt fem nasjonale faglige retningslinjer der målgruppen er personer med rusmiddelbruk. Det er behov for å oppdatere kunnskapsgrunnlaget som ligger til grunn for disse retningslinjene.
Regjeringen vil blant annet på den bakgrunn sette ned et utvalg som også skal se nærmere på det faglige grunnlaget for rusbehandling.
10.6.1 System for helhetlig monitorering av rusmiddelsituasjonen
Kunnskap om trender, omfang og utvikling av rusmiddelbruk i Norge og internasjonalt er viktig for å planlegge, iverksette, evaluere og kvalitetssikre tiltak, men også som grunnlag for å utvikle treffsikker politikk. Det er behov for regelmessige undersøkelser og forskning på bruk av alkohol, avhengighetsskapende legemidler og illegale rusmidler i den generelle befolkningen og i enkelte grupper av spesiell interesse, som barn og unge. I tillegg krever internasjonale forpliktelser og samarbeid, blant annet rapportering til det europeiske narkotikabyrået (EUDA, tidligere EMCDDA), Verdens helseorganisasjon og FNs kontor for narkotika og kriminalitets World Drug Report, oppdatert informasjon om tilgjengelighet til, beslag av og bruk av ulike rusmidler og informasjon om personer som bruker rusmidler. Dette forutsetter flere tilnærminger og metoder for innhenting av data, og datakildene må brukes og tolkes med høy faglig kompetanse.
De siste årene har det skjedd store endringer i nasjonal og internasjonal politikk og praksis knyttet til ulovlige rusmidler. Det har også vært en teknologisk utvikling som direkte og indirekte endrer befolkningens omgang med, holdninger til og tilgang til rusmidler. Eksempelvis gjelder dette av- og dekriminalisering av ulovlige rusmidler og legalisering av cannabis i en rekke land, tilgang på nye syntetiske opioider og nye produkter som inneholder psykoaktive cannabinoider, og økt omsetning via internett og sosiale medier mv. Det er behov for å følge med på hvordan slike pågående endringer påvirker bruk og bruksrelaterte konsekvenser, for eksempel om det vil føre til økt forbruk og helseskader.
Norske helsemyndigheter har særlig bekymring for fentanylanaloger, nitazener og andre nye opioider. Slike stoffer har hittil kun sporadisk dukket opp i Norge, men utviklingen internasjonalt, og i Nord-Amerika spesielt, fordrer en ny beredskapstenkning på dette området. Det vurderes som sannsynlig at narkotikasituasjonen i Norge vil kunne endre seg raskt, med potensielt betydelige negative helsekonsekvenser for brukere av ulovlige rusmidler.
Utfordringene begrenser seg ikke til dagens brukere av ulovlige opioider. Erfaringene fra andre land er at også andre ulovlige rusmidler kan «forurenses» av fentanylanaloger, nitazener og andre nye opioider, og ramme brukere som ikke nødvendigvis har en problematisk rusmiddelbruk. En endring av narkotikasituasjonen i Norge vil følgelig også kunne utfordre dagens tiltaksapparat for å forebygge overdoser, så vel som behandlingstilbudet.
I dag er det flere undersøkelser og datakilder som hver for seg gir informasjon og kunnskap om situasjonen på rusmiddelfeltet, men et helhetlig system for innhenting og sammenstilling av data mangler eller er ikke godt nok utviklet.
Regjeringen ønsker å etablere et system for helhetlig monitorering av rusmiddelsituasjonen og innføre en beredskapstenkning på rusmiddelområdet og Helsedirektoratet har fått i oppdrag å utrede et slikt system. Det finnes allerede flere undersøkelser og datakilder som kan gi god informasjon og kunnskap om situasjonen og som kan inkluderes i et slikt helhetlig system; nasjonale og lokale befolkningsundersøkelser, lokale hurtigkartlegginger, informasjon fra politi, kriminalomsorg og toll, informasjon fra pasientdata, og kunnskap og informasjon fra ulike analyser av rusmidler (innhold i brukte sprøyter, avløpsvannanalyser og analyser av innhold i rusmidler mv.). Utredningen må også avdekke om det er informasjon som ikke er tilfredsstillende dekket av eksisterende undersøkelser, og hvordan de ulike elementene i større grad kan ses i sammenheng.
Formålet med et slikt system er å gi myndighetene et løpende kunnskapsgrunnlag, både for å få oversikt over den generelle rusmiddelbruken i samfunnet, men også for å kunne iverksette nye tiltak dersom situasjonen skulle tilsi det. For raskt å kunne respondere på endringer i type rusmidler og brukermønstre, vil det være formålstjenlig å innføre en beredskapstenkning også på rusmiddelfeltet og en struktur for samarbeid mellom ulike sektorer.
Folkehelseinstituttet har hatt hovedansvaret for å overvåke rusmiddelsituasjonen i Norge og var til 2024 nasjonalt kontaktpunkt for EUDA. Ansvaret og oppgaven er overført til Helsedirektoratet. Det er også andre aktører som innhenter og analyserer data om rusmidler og som kan bidra med informasjon til et monitoreringssystem, ikke minst gjelder dette politi- og tollmyndigheten.

Figur 10.2 Elementer som kan inngå i system for helhetlig monitorering av rusmiddelsituasjonen
Kilde: Helse- og omsorgsdepartementet
Befolkningsundersøkelser
For å få kunnskap om bruk av rusmidler benyttes ofte undersøkelser blant et representativt utvalg av befolkningen. Informasjon som framskaffes i slike befolkningsundersøkelser kan også danne grunnlag for videre forskning og evaluering.
Statistisk sentralbyrå (SSB) gjennomfører årlig en undersøkelse om bruk av rusmidler i befolkningen på oppdrag fra Folkehelseinstituttet. Den har som formål å kartlegge bruken av tobakk, alkohol og andre rusmidler, samt bruk av avhengighetsskapende legemidler og dopingmidler. Undersøkelsen er med på å danne grunnlag for tiltak og evaluering av virkemidler på rusmiddelfeltet.
Ungdata-undersøkelsene gjennomføres jevnlig både på nasjonalt og lokalt nivå. Undersøkelsene dekker også spørsmål om ungdoms bruk av rusmidler og er et godt utgangspunkt for å få nasjonal og lokal kunnskap om barn og unge. I tillegg gjennomføres det hvert fjerde år en undersøkelse på 10. trinn om ungdoms bruk av tobakk, alkohol og andre rusmidler, den såkalte European School Survey Project (ESPAD-undersøkelsen). Dette er en europeisk undersøkelse som koordineres av EUDA og gjennomføres i Norge av Folkehelseinstituttet.
Beredskap og hurtigkartlegging
God beredskap krever sterke fagmiljøer og effektive systemer for overvåkning, analyser og risikovurderinger som grunnlag for scenarioer, planarbeid, krisehåndtering og læring. I Meld. St. 5 (2023–2024) En motstandsdyktig helseberedskap – fra pandemi til krig i Europa (395) presenterer regjeringen den politiske og strategiske retningen for norsk helseberedskap. En viktig lærdom fra pandemien var betydningen av fleksibel og rask respons som var tilpasset endringer i situasjonen. Dette gir bedre mulighet til å ha kontroll på krisen og dermed minimere de samfunnsmessige konsekvensene.
I perioder kan det oppstå tilfeller med særlig farlige rusmidler i omløp eller situasjoner lokalt der det er bekymringer om alvorlig rusmiddelbruk blant barn og unge. Det europeiske narkotikabyrået (EUDA) beskriver en global situasjon med lett tilgang til og stor variasjon i ulike rusmidler. Dette understøtter et behov for en beredskapstenkning på rusfeltet der jevnlige befolkningsundersøkelser suppleres med hurtigkartlegginger og der det systematisk innhentes oppdaterte data om her og nå-situasjonen og den faktiske utviklingen i bruk av rusmidler, og hvilke typer rusmidler som er i omløp. Slik kan relevante aktører komme raskere i posisjon med treffsikre tiltak. Dette gjelder både på lokalt, regionalt og nasjonalt nivå.
Det regionale kompetansesenteret på rusområdet i Bergen (KORUS Bergen) har utviklet et kartleggingsverktøy som kan hjelpe kommuner med å utforske og få oversikt over slike lokale utfordringer (396). Basert på kartleggingen kan det utvikles forslag til løsninger og tiltak. Regjeringen ønsker at hurtigkartlegginger videreutvikles og tas mer systematisk og enhetlig i bruk, og det bør sikres at kommunene har tilgang på støtte til å få gjennomført slike lokale kartlegginger, og egnet metodikk må vurderes.
Kripos analyserer og sammenstiller beslag og funn av ulovlige rusmidler fra politi- og tollmyndighetene, og kriminalomsorgen. Narkotikastatistikken publiseres hvert halvår. Dette er en viktig kilde til den samlede kunnskapen om rusmiddelsituasjonen. Regjeringen ønsker å forsterke og tydeliggjøre samarbeidet mellom justis- og helsemyndighetene slik at blant annet informasjon om særlig potente rusmidler som er i omløp, raskt blir kjent for brukere og personell og kan bli møtt med riktige tiltak. Early Warning System (EWS), som er en del av EUDA-arbeidet, er ett av bindeleddene mellom disse feltene. I det norske nettverket for EWS er både toll, politi, helse og andre relevante aktører samlet.
Som en del av arbeidet mot overdoser ønsker Helsedirektoratet også å utvikle et nasjonalt overdosevarslingssystem (OVS) for raskt å kunne varsle brukere om økt overdosefare. Brukergruppen av et slikt varslingssystem er de som står i fare for en overdose. Hovedformålet er å redusere antall overdoser. Dersom dette utvikles, kan det også ses i sammenheng med en beredskapstenkning på rusmiddelfeltet.
I et system for helhetlig monitorering av rusmiddelsituasjonen bør det, innenfor rammene av personvernreglene, også inngå informasjon fra pasientregistre. I tillegg kan man få informasjon gjennom måling av rusmidler eller omdannelsesstoffer fra rusmidler i avløpsvann og ulike analyser av rusmidler.
Rusmiddelanalysetjeneste
Rusmiddelanalysetjeneste er en tjeneste der rusmidler analyseres for å identifisere innholdet og eventuelt slå fast om stoffet er forurenset, eventuelt også renhet/styrkegrad. Resultater kan formidles umiddelbart til personen som ber om analysen, og tar sikte på å gjøre brukere i stand til å ta mer informerte beslutninger om risiko ved rusmidlene de inntar. Videre kan resultater fra analysene videreformidles til relevante tjenester og instanser. Formålet med en slik tjeneste er både å redusere risiko for skadelig bruk og forebygge overdoser, i tillegg til å bidra til bedre data om hvilke stoffer som til enhver tid er i omløp.
Rusmiddeltesting ble først tatt i bruk i San Fransisco på 1970-tallet og spredte seg videre til klubber og festivaler. Testingen anses fremdeles som et aktuelt tiltak etter framveksten av nye og høypotente psykoaktive stoffer som fentanyl og nitazener som er forbundet med høy risiko for overdosedød. Teknologien for rusmiddeltesting har etter hvert blitt mer tilgjengelig og enklere i bruk med ulik grad av mobilitet, men også med varierende presisjon. En analysetjeneste vil kunne gi informasjon om særlig farlige rusmidler som er i omløp og kan inngå i et overvåknings- og varslingssystem, og integreres i en beredskapstenkning på rusfeltet.
Senter for rusmiddel- og avhengighetsforskning (SERAF) beskriver tre hovedformål for rusmiddeltesting: forebygging, som folkehelsetiltak og for å kartlegge/overvåke rusmiddelbruk (397). SERAF fant ingen studier som direkte kopler rusmiddeltesting for enkeltpersoner opp mot hvor effektivt tiltaket er for å redde liv, men fant heller ikke studier som viser at rusmiddeltesting kan forårsake skade.
Regjeringen ser på en slik analysetjeneste som et mulig grep, særlig med tanke på de potente rusmidlene som nå også oppdages i Norge. Tiltaket kan både være et sentralt skadeforebyggende tiltak og samtidig inngå i system for monitorering av rusmiddelsituasjonen lokalt og nasjonalt.
Helsedirektoratet har allerede startet utredning av en mulig pilotering og Helse- og omsorgsdepartementet vil vurdere de juridiske sidene av rusmiddelanalysetjeneste og igangsette et regelverksarbeid ved behov.
10.6.2 Rapportering til EUDA
Norge er tilknyttet det Europeiske narkotikabyrået gjennom en tredjelandsavtale. I 2024 fikk senteret et utvidet og mer omfattende mandat og endret status fra senter til byrå. Det nye mandatet skal bidra til at medlemslandene blir bedre rustet til å fange opp utviklingen og nye problemer på dette feltet. Dette vil skje på tre sentrale områder: overvåking, beredskap og kompetanseheving for bedre intervensjoner. Innsamling og analyse av data vil være en viktig oppgave for EUDA også framover, men de vil i større grad også være en beredskapsorganisasjon og blant annet opprette et varslingssystem for rusmidler med høy risiko, samt at helseperspektiver og sikkerhetsutfordringer vil utgjøre en betydelig større del av byråets innsatsområde. Det nye byrået vil blant annet medføre innhenting og hyppigere rapportering av mer oppdatert og her-og-nå-preget informasjon fra et bredere spekter av nasjonale kontaktpunkt. For å sikre at medlemslandene kan framskaffe relevante data om rusmidler til byrået, vil det være nødvendig å styrke rollen til de nasjonale kontaktpunktene. Fra 2024 er Helsedirektoratet Norges kontaktpunkt for EUDA.
Fotnoter
SAMINOR er en helse- og levekårsundersøkelse i områder med samisk, norsk og kvensk bosetting. Det er en av de viktigste kildene til kunnskap om helse og levekår i den samiske og nordnorske befolkningen. Målet er å fremme god helse, bidra til å forebygge lidelser, og forbedre helsetjenestetilbudet for alle. Undersøkelsen gjennomføres av Senter for samisk helseforskning ved UiT Norges arktiske universitet. Den tredje undersøkelsen, SAMINOR 3, startet opp i oktober 2023.
Per oktober 2024 er tallet oppjustert til 387 (FHI).
Kunnskapsbasert betyr at innsatsen bygger på best mulig tilgjengelig kunnskap, og på ulike kunnskapskilder, herunder brukerkunnskap, erfaringsbasert kunnskap og forskningsbasert kunnskap (se også kunnskapsbasert praksis på Helsebiblioteket.no).
Se bl.a. Grunnloven § 113 og EMK art. 8-11
Regjeringen innførte fra 1. juli 2023 en ungdomsgaranti i Arbeids- og velferdsetaten, som skal sikre at unge får tidlig, tilpasset og tett oppfølging helt fram til arbeid. Garantien gjelder for personer under 30 år som er registrert hos Arbeids- og velferdsetaten med behov for hjelp for å komme i ordinært arbeid.
For periodene 2007–2012 og 2016–2020
Dette er i tråd med anbefalinger i Nasjonal veileder om psykisk helse- og rusarbeid for voksne om at kommunen i planlegging av tjenestetilbudet til voksne med psykisk helse- eller rusmiddelproblemer bør vurdere en inndeling i tre hovedforløp.
Brukerplan er et verktøy for kommuner som ønsker å kartlegge omfanget og karakteren av rus- og/eller psykiske helseproblem blant brukerne av kommunens helse-, omsorgs- og velferdstjenester. Verktøyet brukes til kartlegging, kvalitetssikring, utvikling og planlegging av tjenester. Brukerplan kan også brukes som grunnlag for tjenesteforskning. Stavanger universitetssjukehus (SUS) drifter Brukerplan på oppdrag fra Helsedirektoratet.
Kartleggingen er avgrenset til personer som har økonomisk sosialhjelp som hovedinntekt
60 døgn eller mer per kalenderår
Lov om kommunale helse- og omsorgstjenester § 1-1, nr. 3. og lov om sosiale tjenester i arbeids- og velferdsforvaltningen § 1, første ledd.
Grunntilskudd til institusjonsbaserte tilbud for personer med rusmiddelproblemer og/eller erfaring fra salg og bytte av seksuelle tjenester
CND ble opprettet i 1946 og er i dag det styrende organet for FNs kontor for Narkotika og kriminalitet UNODC
Se eksempelvis Dokument 8:29 S (2017–2018) Representantforslag om ei offentleg utgreiing (NOU) om norsk ruspolitikk
Det vises til en kartlegging Nasjonal kompetansetjeneste TSB gjorde av TSB i 2021. Kompetansetjenesten har også utviklet en interaktiv oversikt over alle behandlingstilbudene i TSB i Norge som skal gjøre det enklere å finne frem i tjenestetilbudet, og gi grunnlag for behovsanalyser og tjenesteutvikling.
Mange bruker flere rusmidler og hovedrusmiddel kan variere. Ikke alle bi-diagnoser (avhengigheter) blir kartlagt like godt.
Hdir: Rusmiddeldiagnosen er ICD-10: F10-19 –uttrekk fra Norsk pasientregister
Utvalget foreslår at RHF etablerer ambulante helseteam tilknyttet alle barnevernsinstitusjoner.
Ikke-steroide antiinflammatoriske legemidler, de vanligste er ibuprofen, naproksen og diklofenak.
Helsepersonelloven omfatter alle som yter tjenester etter helse- og omsorgstjenesteloven. jf. helse- og omsorgstjenesteloven § 2-1. Det gjelder også personell som ikke er autorisert eller yter tjenester som er helsehjelp (Rundskriv Helsepersonelloven med kommentarer, Helsedirektoratet)