2 Om pasientskadeordningen
2.1 Innledning
Pasientskadeordningen i Norge er etablert for å gi pasienter som har blitt skadet som følge av svikt ved helsehjelp, lett tilgang til den økonomiske erstatning de har krav på. Det er Norsk Pasientskadeerstatning (NPE) som er ansvarlig, på vegne av staten.5 Både NPE og Pasientskadenemnda som klageinstans, er faglig uavhengige forvaltningsorganer.6 Bakgrunnen for den norske pasientskadeordningen er å ivareta skadelidtes interesser i sterkere grad enn det som følger av alminnelig erstatningsrett, blant annet å unngå de bevisproblemer og det fokus på enkeltpersoners feil og skyld som følger av de generelle reglene.7 Saksbehandlingen er gratis, og det er etatene som utreder saken og treffer enkeltvedtak.
Forløperen til pasientskadeloven som trådte i kraft 1. januar 2003, var midlertidige regler for somatiske sykehus (fra 1988). Disse ble utvidet til også å omfatte psykiatriske sykehus, poliklinikker, kommunelegetjenesten og kommunal legevakt fra 1. juli 1992. Før dette gjaldt alminnelige erstatningsrettslige regler. Privat helsetjeneste ble en del av pasientskadeordningen 1. januar 2009.
Boks 2.1 Finansiering av pasientskadeordningen
Saksbehandlingen i NPE og Helseklage er gratis for erstatningssøker.
Finansiering av pasientskadeordningen er regulert i pasientskadeloven kapittel 2, med nærmere bestemmelser i kapittel 5 i forskrift om Norsk Pasientskadeerstatning og Pasientskadenemnda. Helse- og omsorgsdepartementet «dekker kostnadene til driften» (§ 16 andre avsnitt). Tilskudd til dekning av erstatningsbeløpene ytes av helsetjenesten (§ 16), og det kan også kreves egenandel av skadevolder (§ 17).
Fordelingen av tilskudd mellom de fire regionale helseforetakene, blir beregnet ut fra hvor stor andel av erstatningsutbetalingene de siste fem årene det enkelte regionale helseforetaket står for. NPE beregner beløpene som skal betales, ut fra sin prognose for erstatningsutbetalinger. Et eventuelt avvik mellom innbetalt tilskudd og faktisk utbetalt erstatning justeres ved en avregning året etter.
Fylkene finansierer utbetalinger for den offentlige tannhelsetjenesten, og kommunene finansierer utbetalinger i forbindelse med den kommunale helse- og omsorgstjenesten. Fylkene og kommunene betaler en andel ut fra innbyggertallet.
Behandling av saker i privat helsetjeneste finansieres gjennom tilskudd fra private virksomheter som sysselsetter helsepersonell. Tilskuddene skal dekke alle utgifter knyttet til erstatningskravene, det vil si både erstatningsutbetalinger, utgifter til advokathjelp og driftsutgifter for NPE og Pasientskadenemnda.
I 2023 ble det utbetalt 1,4 mrd. kroner i erstatning.
Kilde: https://www.npe.no/no/Om-NPE/Organisasjon/Finansiering-av-ordningen/
De andre skandinaviske landene har også pasientskadeordninger. Sverige var først ute med innføring av sin i 1975.8 Felles for ordningene i de tre landene Norge, Sverige og Danmark er at skyld ikke er et vilkår for ansvar. Pasientene kan fremme erstatningskravet sitt for spesialiserte forvaltningsorganer og trenger dermed ikke å gå direkte til domstolene. Selv om ordningene grunnleggende sett har mye til felles, er det også ulikheter. Ekspertgruppen har ikke hatt anledning til å gå nærmere inn på regelverk og praksis i de øvrige skandinaviske landene for å identifisere mulige læringspunkter.
2.2 Kort om vilkår for erstatning m.m.
Ekspertgruppens mandat er knyttet til saksbehandlingen. Det gis derfor bare en helt kort oversikt over vilkårene for erstatning og tilgrensende spørsmål. For øvrig vises det til erstatningsrettslig litteratur om pasientskadeordningen.
Hva er en pasientskade?
En pasientskade er en skade som følge av svikt i behandlingen hos helsevesenet. Skaden kan være fysisk, psykisk eller av rent økonomisk art. Pasientskadeloven setter rammene for hva som anses som en pasientskade, hvilke behandlingssituasjoner som omfattes med mer.
Krav om erstatning må settes frem overfor NPE, se pasientskadeloven § 9.
Vilkår for erstatning
Det er tre vilkår som må være oppfylt for å få erstatning:
- Det må foreligge et ansvarsgrunnlag
- Det må være årsakssammenheng mellom ansvarsgrunnlaget og skaden
- Skaden må ha forårsaket et økonomisk tap og/eller varig medisinsk invaliditet
Nærmere om ansvarsgrunnlag
Pasientskadeloven § 2 omhandler ansvarsgrunnlaget. Det er oppstilt ulike alternative vilkår:
- § 2 bokstav a: Svikt ved ytelsen av helsehjelp.
Vurderingen av om det foreligger behandlingssvikt er knyttet til om behandlingen har vært i tråd med god medisinsk praksis. Også fravær av eller mangelfull informasjon om helsehjelp vil omfattes av denne bestemmelsen. Sviktbegrepet fanger opp feil og avvik, og omfatter både individuelle feil hos helsepersonell og systemfeil. Det er, som alt nevnt, ikke krav om utvist skyld.
- § 2 bokstav b: Teknisk svikt ved apparat, redskap eller annet utstyr som er brukt ved ytelsen av helsehjelp.
Det har vist seg at få saker omhandler teknisk svikt. Et konkret eksempel fra praksis er at et embryo (befruktet egg) ble ødelagt under oppbevaring i et kjøleskap som ikke virket.
- § 2 bokstav c: Smitte eller infeksjon, når dette ikke i hovedsak skyldes pasientens tilstand eller sykdom.
Infeksjonsbestemmelsen er ment å omfatte infeksjoner og smitte som helsetjenesten er nærmest til å verne pasientene mot. Pasienten har krav på erstatning så lenge infeksjonen eller smitten i hovedsak ikke skyldes pasientens tilstand eller sykdom.
- § 2 bokstav d: Vaksinasjon.
Bestemmelsen gir staten et objektivt ansvar for skader/upåregnelige skadevirkninger som følge av vaksine.
- § 2 tredje avsnitt: unntaksregel/sikkerhetsventil
Som hovedregel må det foreligge behandlingssvikt for at man skal kunne få erstatning etter pasientskadelovens regler. I pasientskadeloven § 2 tredje avsnitt er det gjort et unntak fra dette. Bakgrunnen er blant annet beskrevet i pasientskadelovens forarbeider.9 Bestemmelsen er ment å være en sikkerhetsventil og skal kun brukes i særlige tilfeller. Forarbeidene omtaler dette som tilfeller hvor det oppstår en svært sjelden og alvorlig komplikasjon «som ikke står i rimelig sammenheng med det forhold pasienten ble behandlet for». Målet er å fange opp pasienter som har kommet særlig uheldig ut av behandlingen, selv om det ikke foreligger behandlingssvikt. Kravet om årsakssammenheng er likevel gjeldende, og det må være den medisinske behandlingen som har ført til skaden.
Nærmere om årsakssammenheng
Selv om det foreligger svikt i behandlingen, må svikten i tillegg være årsaken til skaden som har oppstått. Dette fremgår blant annet i pasientskadeloven § 2: «Pasienten og andre som har lidt tap på grunn av en pasientskade, har krav på erstatning når skaden skyldes …»
Som ellers i erstatningsretten kreves det sannsynlighetsovervekt for at kravet til årsakssammenheng er oppfylt. Det betyr at det må være mer enn 50 prosent sannsynlig at svikten har ført til skaden.
Det er viktig å skille mellom skade som følge av grunnlidelsen og skade som følge av mangelfull behandling. I tillegg må det også foreligge såkalt rettslig årsakssammenheng. Dette innebærer at skaden ikke kan være en så upåregnelig, fjern og avledet følge av den mangelfulle behandlingen at det ikke er rimelig å knytte ansvar til den.10
Krav til skadeomfang
Det fremgår av pasientskadeloven § 4 at det økonomiske tapet må være på minst 10 000 kroner. Krav hvor vilkåret om tapets minstestørrelse i § 4 ikke er oppfylt, kan rettes direkte mot behandlingsstedet eller aktuelt helsepersonell. Ménerstatning omfattes av pasientskadeordningen, selv om det ikke foreligger et økonomisk tap. Skaden må imidlertid være «varig og betydelig», noe som innebærer at den må utgjøre minst 15 prosent medisinsk invaliditet og vare i minst ti år.11
Erstatningsberegning
Erstatningsberegningen gjøres etter kapittel 3 i skadeerstatningsloven, jf. pasientskadeloven § 4. Her finner vi regler om beregning av inntektstap, merutgifter, ménerstatning, barneerstatning og forsørgertap.
Eksempler på økonomisk tap er tap som følge av redusert eller bortfall av arbeidsevne, redusert hjemmearbeidsevne, utgifter til behandling og medisiner, utgifter til bil/økt transportbehov, gravferdsutgifter, boligtilpasning, merutgifter til pleie og omsorg, forsørgertap og tredjepersonstap.
For skader som oppfyller kravet om minst 15 prosent varig medisinsk invaliditet, skal det, som alt nevnt, tilkjennes ménerstatning. Ménerstatning er erstatning for et ikke-økonomisk tap, og skal kompensere for tapt livsutfoldelse som følge av pasientskaden. Erstatningen er her langt på vei standardisert ut fra størrelsen på varig medisinsk invaliditet. Størrelsen på varig medisinsk invaliditet fastsettes etter forskrift om menerstatning ved pasientskader. Pasientskader i saker som er meldt NPE før 15.03.2021 vurderes etter forskrift om menerstatning ved yrkesskader.
Utenfor pasientskadeordningen faller erstatning for tort og svie (oppreisningserstatning).
2.3 Etatene
2.3.1 Norsk Pasientskadeerstatning (NPE)
Norsk Pasientskadeerstatning (NPE) er et statlig forvaltningsorgan underlagt Helse- og omsorgsdepartementet, som behandler erstatningskrav fra pasienter som mener de har blitt påført skade etter behandling innen helsetjenesten. NPE er opprettet i medhold av pasientskadeloven § 6 og nærmere bestemmelser er gitt i forskrift.12
NPE har tre hovedoppgaver13:
- Behandle krav og utbetale erstatning for skader som omfattes av pasientskadelovens virkeområde.
- Sørge for at det blir utarbeidet og formidlet informasjon om erstatningsordningen og pasientskadeloven til helsepersonell og pasienter.
- Legge til rette for at opplysninger om statistikk og oversikt over skader, skadeomfang og risiko gjøres tilgjengelig i det skadeforebyggende arbeidet.
2.3.1.1 Organisering
NPE hadde i 2023 totalt 142,7 årsverk14, hvorav 103,1 jobbet med saksbehandling (inkludert ledere). Etaten er organisert med to avdelinger (A og B) som håndterer pasientskadesaker. NPE har syv saksbehandlingsseksjoner (markert i blått i figur 2.1) som er fordelt på de to avdelingene. Avdelingene er sidestilte, men med ansvar for forskjellig medisinske områder. Under avdeling A ligger seksjon for saksbehandling og tjenesteutvikling. Denne seksjonen skal i tillegg til saksbehandling drive med utvikling av oppgaver knyttet til digitale arbeidsprosesser. Seksjon for sakkyndig utredning er plassert under avdeling A. Etatens pasientsikkerhetsarbeid (fagsjef pasientsikkerhet) er lagt under avdeling B.
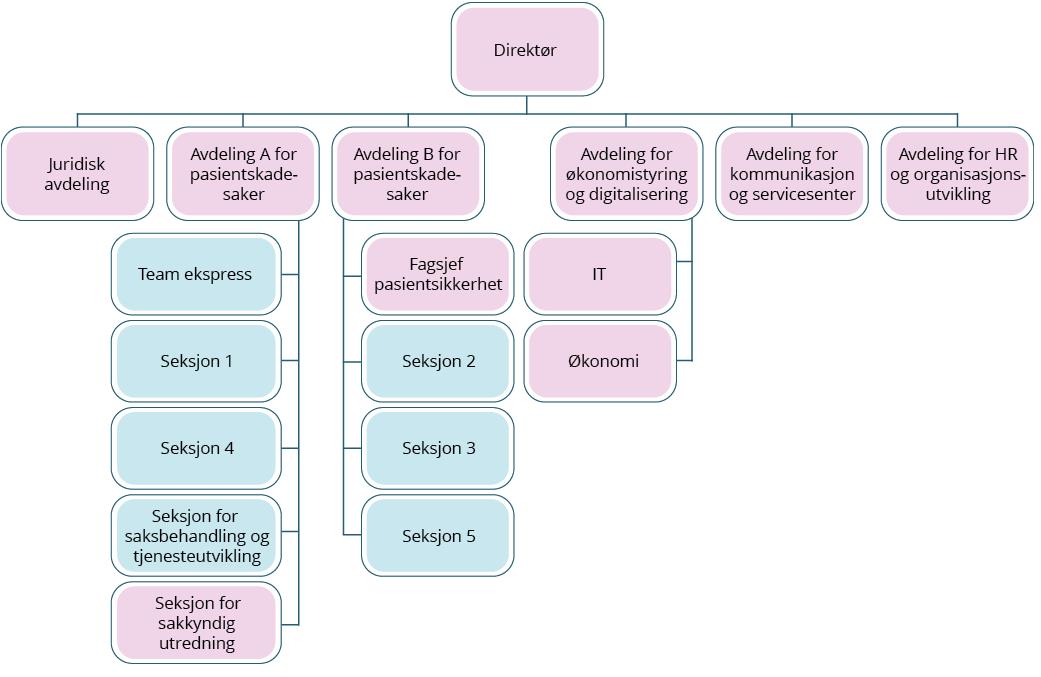
Figur 2.1 Organisasjonskart Norsk pasientskadeerstatning
Kilde: NPE
2.3.1.2 Styringskrav fra Helse- og omsorgsdepartementet
I tildelingsbrevet for 2024 satt Helse- og omsorgsdepartementet følgende hovedmål for NPE:
- «Rask og god saksavvikling skal ha høyeste prioritet i Norsk pasientskadeerstatnings arbeid.
- Balansen mellom grundighet og tidsbruk skal vurderes kontinuerlig»
Følgende styringsparametere ble satt for 2024:
- «80 % av sakene der erstatningssøkeren er tilkjent erstatning (medholdssakene) skal være ferdigbehandlet innen det har gått 24 måneder
- Gjennomsnittlig saksbehandlingstid for disse sakene skal ikke overstige 14 måneder
- 85 % av sakene der erstatningssøkeren ikke tilkjennes erstatning (avslagssakene) skal være ferdigbehandlet innen det har gått 12 måneder
- Gjennomsnittlig saksbehandlingstid for disse sakene skal ikke overstige 9 1/2 måneder
- NPE skal i 2024 ha under 3 % av saker som har vært under ansvarsvurdering lengre enn to år. Videre skal under 5 % av de løpende beregningssakene ha vært under beregning over to år»15
Styringsparameterne har vært forholdsvis stabile de siste fem årene med vekt på å redusere saksbehandlingstid (se tabell 1.1 i vedlegget).
2.3.2 Pasientskadenemnda og Nasjonalt klageorgan for helsetjenesten (Helseklage)
Pasientskadenemnda behandler klager på vedtak fra Norsk Pasientskadeerstatning (NPE) om helt eller delvis avslag på erstatning etter behandlingssvikt i helsetjenesten.16Helseklage er sekretariat for Pasientskadenemnda og utreder klagesakene for nemnda,17 eller fatter vedtak etter delegert myndighet. Helseklage er også prosessfullmektig (den som fører saken for retten) når staten ved Pasientskadenemnda blir saksøkt.18 Videre i rapporten vil betegnelsen «Pasientskadenemnda/Helseklage» benyttes om forhold som gjelder klageinstansen i pasientskadesaker (nemnda med Helseklage som sekretariat). Når det omtales forhold som spesifikt retter seg mot organisering og drift av sekretariatet, eller Nasjonalt klageorgan for helsetjenesten som egen enhet, vil benevnelsen «Helseklage» brukes. I de tilfellene ekspertgruppen viser til Pasientskadenemnda som egen enhet brukes «Pasientskadenemnda» eller «nemnda» som benevnelse.
2.3.2.1 Pasientskadenemda
Pasientskadenemnda er opprettet i medhold av pasientskadeloven § 16 og nærmere bestemmelser er gitt i forskrift om Norsk Pasientskadeerstatning og Pasientskadenemnda. Pasientskadenemndas medlemmer oppnevnes for tre år av gangen av Helse- og omsorgsdepartementet.19
Etter pasientskadeloven § 16 første avsnitt skal det oppnevnes leder, nestleder og medlemmer i nemnda. Nemnda settes sammen av jurister, leger og brukerrepresentanter. Nemnda har 25 medlemmer per 1. januar 2024, fordelt på de ovennevnte rollene. Hvordan oppnevning av medlemmer skjer er nærmere omtalt i punkt 10.2.2. Nemnda har møte omtrent en gang i uken, med unntak av ferietid. For å sikre forutsigbarhet, blir møteplanen satt opp på slutten av året for hele kommende år 20. Nemndmedlemmene som er jurister kan ha rollen som «fungerende leder» i møtene hvor nemndas leder ikke deltar.21 På grunn av nemndas møtehyppighet skjer dette ofte. I disse tilfellene signeres vedtaket med «fungerende leder». Nemnda skal «som hovedregel» settes med tre medlemmer,22 men nemndas leder kan bestemme at saker skal behandles av fem medlemmer når sakens vanskelighetsgrad nødvendiggjør det.23 I praksis settes det opp flest møter med tre medlemmer i løpet av et år, men det er også jevnlige møter med fem medlemmer.24
Pasientskadenemndas sammensetning i det enkelte møte er ikke fast, men rullerer blant medlemmene. For å sikre enhetlig praksis og forankring hos nemndas leder i mer prinsipielle saker, har nemnda etablert en ordning med «fast nemnd». Denne har en fast sammensetning, slik navnet tilsier. Ordningen er ikke direkte forankret i lov eller forskrift, men er utviklet internt. De som sitter i «fast nemnd» er nemndas leder og fire andre rutinerte nemndmedlemmer.
Den faste nemnda har tre møter jevnt fordelt over året. Dagsorden består av saker som andre nemndmedlemmer har bedt om skal behandles i fast nemnd, saker med tema som fast nemnd selv har bedt om, eller saker og problemstillinger som sekretariatet trenger avklaringer fra nemnda på. Fast nemnd har enkelte ganger også prinsipielle diskusjoner uten konkrete saker tilknyttet. På grunn av nemndas funksjon og sakenes karakter, legges det færre saker til fast nemnd enn ordinære nemndmøter. Dette for å sørge for tilstrekkelig tid til å diskutere de prinsipielle spørsmålene. Dersom det er plass, fylles det på med «vanlige» erstatningssaker. Slik utnyttes møtene i fast nemnd mest mulig effektivt.
2.3.2.2 Helseklage
Nasjonalt klageorgan for helsetjenesten (Helseklage) er et statlig forvaltningsorgan underlagt Helse- og omsorgsdepartementet som behandler klagesaker fra helse- og omsorgssektoren. Som alt nevnt er sekretariatsfunksjonen for Pasientskadenemnda lagt til Helseklage, jf. pasientskadeloven § 17 tredje avsnitt: «Nasjonalt klageorgan for helsetjenesten er sekretariat for nemnda og forbereder nemndas saker.» I rollen som sekretariat for Pasientskadenemnda, er Helseklage underlagt nemndas «faglige instruksjon».25
Helseklage har imidlertid flere oppgaver. Organet skal ivareta rettssikkerheten til brukere og ansatte i helsetjenesten, og er klageinstans for over 70 ulike sakstyper fra 14 offentlige instanser.26 Helseklage er sekretariat for tre uavhengige nemnder, Apotekklagenemnda, Statens helsepersonellnemnd og Pasientskadenemnda.27
Helseklage hadde i 2023 totalt 154 årsverk. To avdelinger arbeider med pasientskadeerstatning28, og disse hadde i 2023 68,5 årsverk.29 Saksbehandlerne jobber i team på tvers av pasientskadeavdelingene. Noen team er spesialisert på beregning, mens andre team er spesialisert på ansvarsspørsmål. Enkelte team er også spesialisert innenfor konkrete fagfelt, for eksempel psykiatrisaker. Teamene har hver sin liste over saker som teamet er ansvarlig for, hvor det er gjort et uttrekk fra sakskøen. Det finnes også et eget SIL-team som har ansvar for å håndtere saker som i utgangspunktet er vurdert å kunne håndteres raskt i sekretariatet og forventes å gå til nemnd.
Saksbehandlerne i avdelingene er i hovedsak jurister, men det er også noen med mastergrad i samfunnsvitenskap. Pasientskadeavdelingene er kun delt av administrative årsaker. De jobber med de samme typene av oppgaver og altså i team på tvers.
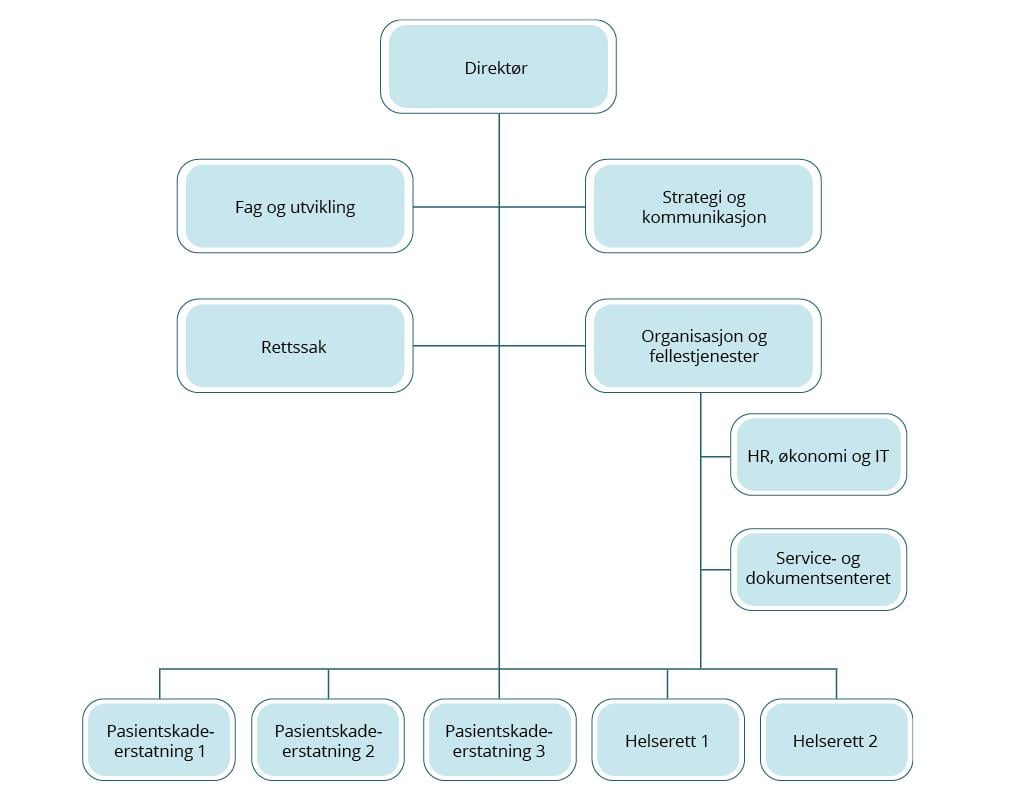
Figur 2.2 Organisasjonskart Helseklage
Kilde: Helseklage
2.3.2.3 Styringskrav fra Helse- og omsorgsdepartementet
I tildelingsbrevet for 2024 var de overordnede prioriteringene å redusere omfanget av eldre saker, og holde saksbehandlingstiden så lav som mulig innenfor vedtatte økonomiske rammer.
Generelle mål for Helseklage:
- «Opprettholde høy kvalitet i saksbehandlingen
- Sikre rask og god saksavvikling
- Gi alle som har en klagesak informasjon om hvordan saken vil bli behandlet og hvor lang tid det forventes å ta
- Avgjørelsene skal være godt begrunnede og forståelige for brukerne
- Helseklages virksomhet skal gjøres godt kjent for alle målgruppene og offentligheten generelt»30
For pasientskadeordningen ble det satt følgende styringskrav i 2024:
- «Gjennomsnittlig saksbehandlingstid skal ikke overstige 12 måneder pr. 31.12.2024
- Samlet saksavvikling i 2024 skal være større enn samlet sakstilgang i 2024.»
Det er altså færre styringskrav for pasientskadeordningen i Helseklage enn det er for NPE, men i likhet med kravene til NPE er kravene fokusert på å redusere saksbehandlingstid. I 2019–2024 har antallet styringskrav variert mellom to og fire, men innholdsmessig har de handlet om økt saksavvikling, redusert gjennomsnittlig saksbehandlingstid og avvikling av eldre saker (se tabell 1.2 i vedlegg).
2.3.2.4 Flytting fra Oslo til Bergen
I revidert nasjonalbudsjett for 2015 lanserte regjeringen planer for ny organisering i den sentrale helseforvaltningen, herunder etablering av Nasjonalt klageorgan for helsesektoren:
«Klagebehandlingen i helsesektoren samles i et større fagmiljø for å gi mer effektiv behandling og økt brukerorientering. Nasjonalt klageorgan for helsesektoren etableres som en ny etat bestående av sekretariatene for Pasientskadenemnda, Klagenemnda for behandling i utlandet, Preimplantasjonsdiagnostikknemnda og Statens helsepersonellnemnd. Relevante klagesaker som i dag behandles i Helsedirektoratet og Helfo, blir flyttet til det nye klageorganet. Det gjelder også relevante klagesaker som behandles i Helse- og omsorgsdepartementet.»31
Regjeringen besluttet også at Nasjonalt klageorgan for helsesektoren skulle lokaliseres i Bergen, og at etableringen skulle skje over tre år. Omstillingsperioden ble utvidet med et år, og i desember 2019 ble Oslo-kontoret avviklet.32 Fra Pasientskadenemndas sekretariat var det kun 3 av 97 ansatte som valgte å flytte med fra Oslo til Bergen. Totalt i Helseklage var det estimert at man skulle ha 100 ansatte i Bergen. Da flyttingen var ferdigstilt ved utgangen av 2019, var det 140 ansatte i Bergen, og tilnærmet alle var nyansatte. I praksis ble det derfor bygget opp en helt ny virksomhet. Rekruttering og opplæring av ansatte tok tid, noe som fikk konsekvenser for saksbehandlingstiden. I perioden 2016–2019 økte restanser og saksbehandlingstid.
2.4 Status og utviklingstrekk i sakstilfang
2.4.1 Norsk Pasientskadeerstatning (NPE)
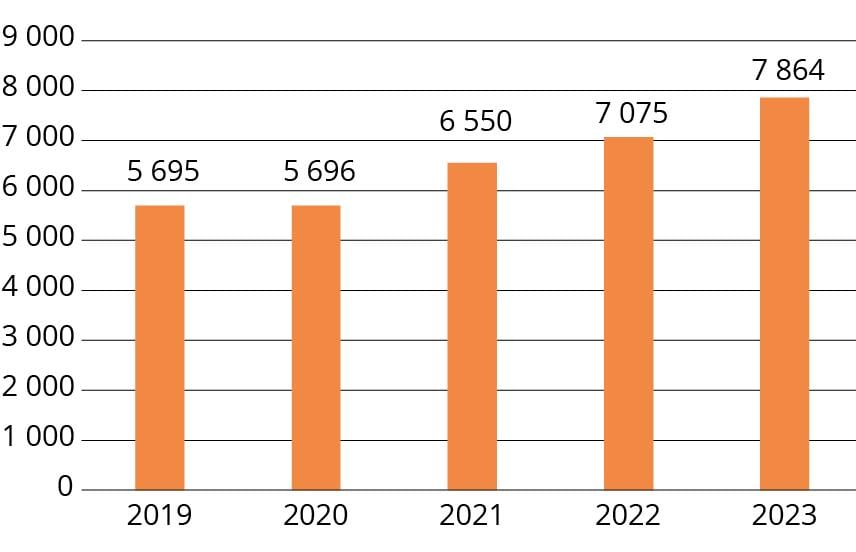
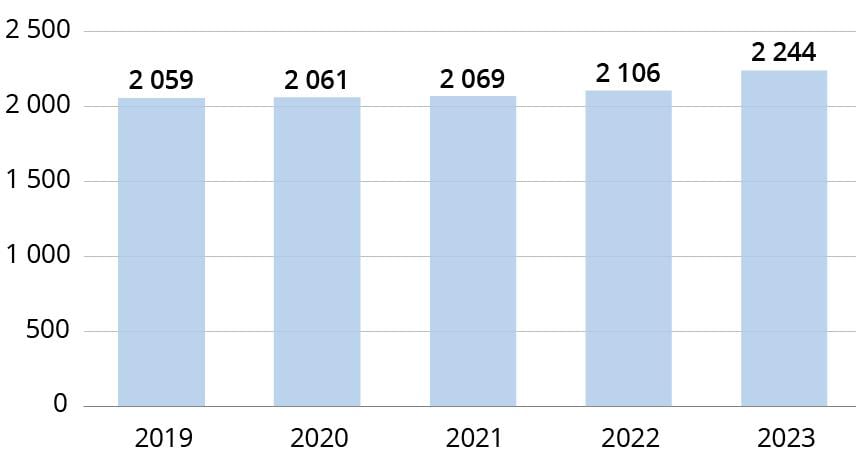
Figur 2.3 Antall mottatte saker i perioden 2019–2023
Antall mottatte saker hos NPE har økt hvert år siden 2020. Det ble mottatt 2167 (38 prosent) flere saker i 2023 enn i 2019. Det har vært en økning i saker både fra offentlig og privat helsetjeneste i perioden. Antall innkomne saker fra privat helsetjeneste har økt med 54 prosent, fra 742 i 2019 til 1144 i 2023. Dette skyldes i stor grad en økning i odontologi-saker. Økningen i saker fra offentlig helsetjeneste har vært mer beskjeden, fra 4727 saker i 2019, til 5242 saker i 2023. Dette tilsvarer en økning på om lag 11 prosent.
Ortopedi er det største fagområdet for erstatningssaker i NPE, og utgjorde 23 prosent av sakene i perioden 2019–2023. Fagområdene med størst vekst i antall saker fra 2019 til 2023, er vaksinesaker, psykisk helse, og odontologi, se figur 2.4.
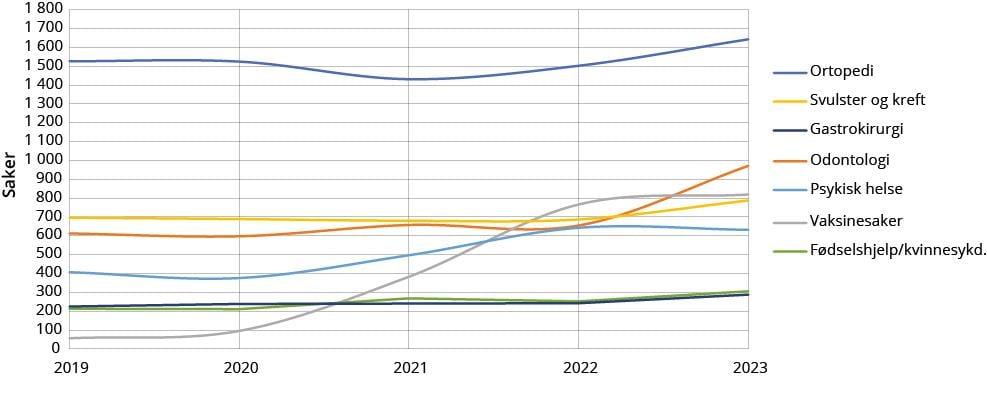
Figur 2.4 Utvikling i omfang av saker for de største fagområdene.
Saksbehandlingstid
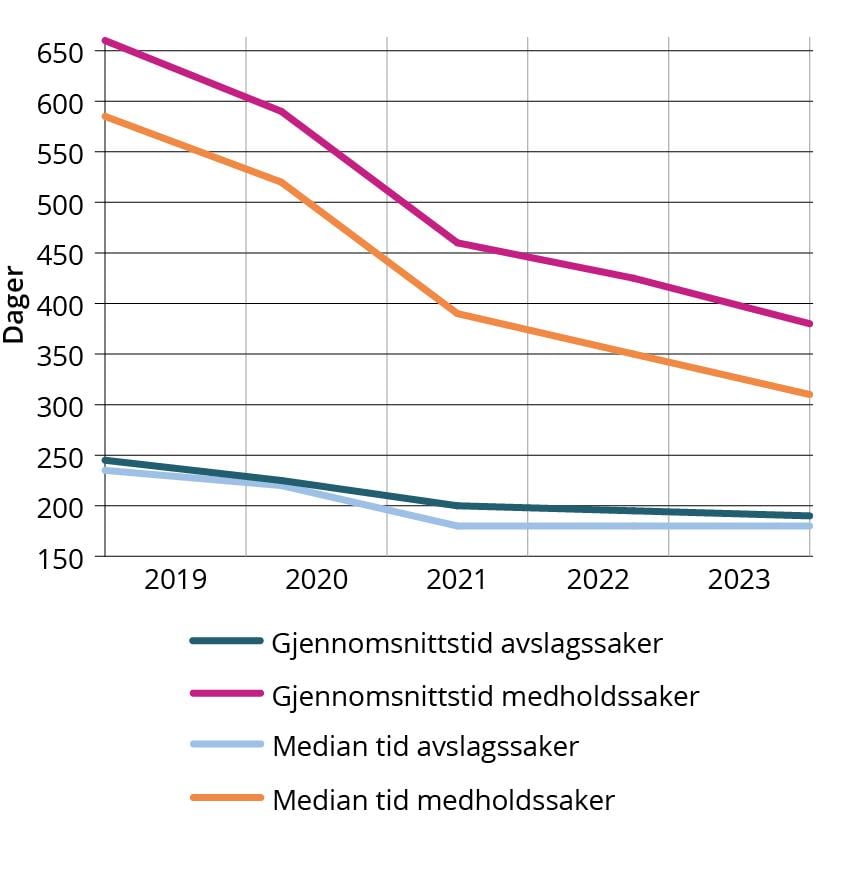
Figur 2.5 Saksbehandlingstid i NPE
Saksbehandlingstiden i NPE er betydelig redusert de siste årene. Det tar lengre tid å behandle en medholdsak enn en avslagssak på grunn av tiden som går med til beregning av erstatningssum. I 2023 var gjennomsnittlig saksbehandlingstid for medholdsaker 384 dager. Dette er en reduksjon på 275 dager, eller 42 prosent, siden 2019. Saksbehandlingstid for en avslagssak var i snitt 193 dager i 2023, en reduksjon på 49 dager, eller 20 prosent, fra 2019.
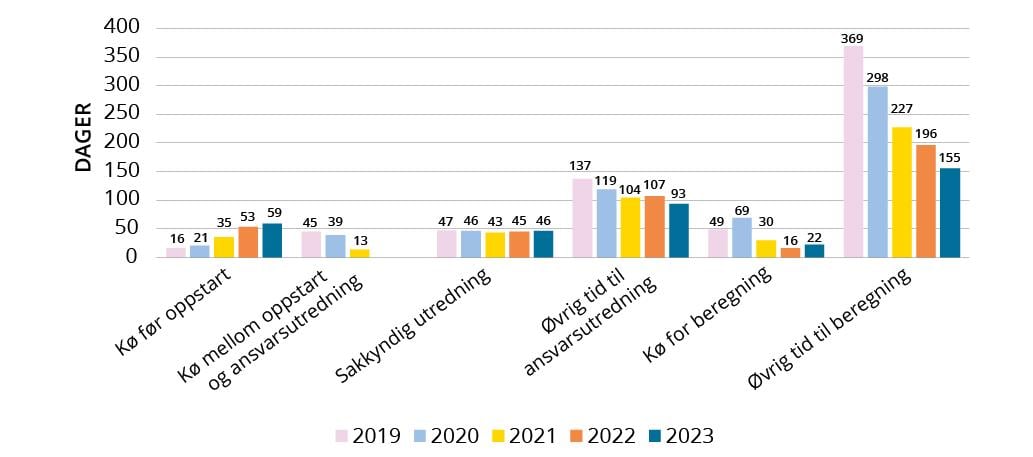
Figur 2.6 Saksbehandlingstid i ulike faser i NPE
Som det fremgår av figur 2.6 har den kraftigste reduksjonen i saksbehandlingstid vært i beregning av erstatningssum. Denne tiden er redusert fra i overkant av ett år i 2019, til 155 dager i 2023. Tiden saken bruker på å stå i kø for beregning er også redusert. Nedgang i dager saken står i kø til oppstart av ansvarsutredning, samt selve ansvarsutredningen, bidrar også til reduksjonen i saksbehandlingstiden. Ordningen med innledende saksbehandling – som køen mellom oppstart og ansvarsutredning viser til – er for øvrig under avvikling, se omtale under punkt 6.2.2.
Utvikling i antall og andel saker som får medhold
Figur 2.7 viser totalt antall medhold- og avslagssaker i NPE fra 2019 til 2023. Andelen saker som fikk medhold var lavest i 2023 på 28 prosent av alle saker, og høyest i 2021 på 34 prosent. Medholdsandelen har ligget relativt stabilt, med medhold på om lag av én av tre saker.
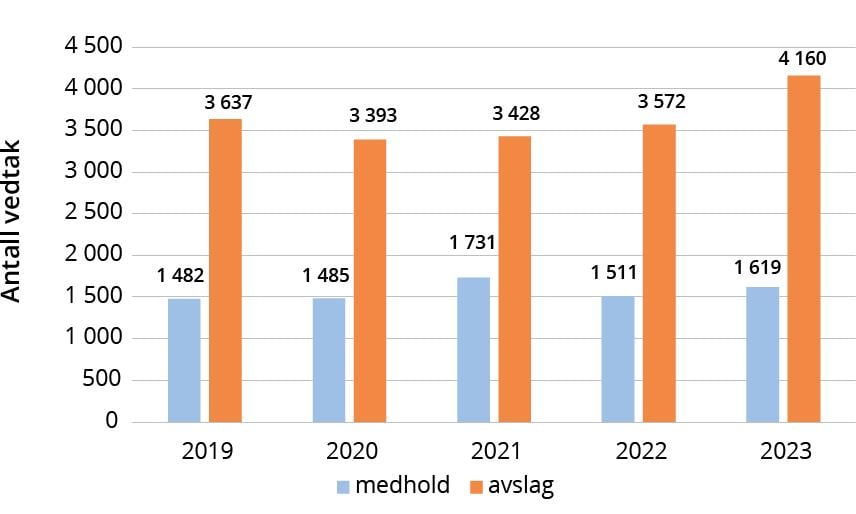
Figur 2.7 Utvikling i medhold- og avslagsvedtak
I 2023 var odontologi det medisinske området hvor det var størst andel medhold (53 prosent), etterfulgt av geriatri (48 prosent), og svulster og kreft (33 prosent). Det har vært en svært stor økning i medholdprosenten for vaksinesaker, fra 0,6 prosent i 2019 til 31 prosent i 2023.
2.4.2 Pasientskadenemnda/Helseklage
Antall nye klagesaker til Pasientskadenemnda/Helseklage har stabilt økt fra 2019 til 2023. Sammenlignet med 2019 hadde Pasientskadenemnda/Helseklage 185 flere innkomne saker på pasientskadeområdet i 2023, en økning som tilsvarer 9 prosent. Innkomne klagesaker til Pasientskadenemnda/Helseklage henger sammen med sakstilfang og saksavvikling i NPE. Den betydelige økningen i antall innkomne saker til NPE i 2021 gir først fullt utslag i økning i nye saker til Pasientskadenemnda/Helseklage i 2023.
Figur 2.8 Antall innkomne saker i Helseklage
Kilde: Helseklage
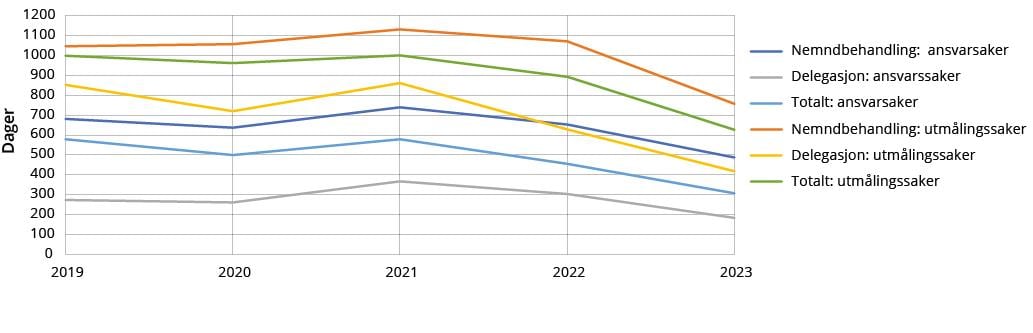
Figur 2.9 Gjennomsnittlig saksbehandlingstid i Helseklage.
Statistikken viser at behandlingen av saker som avsluttes i nemnda gjennomgående tar lenger tid enn saker hvor vedtak fattes på delegasjon av sekretariatet. Likt som hos NPE, tar beregningssaker lenger tid å behandle enn ansvarssaker.
Saksbehandlingstiden i Pasientskadenemnda/Helseklage har gått ned samlet sett siden 2021, og var på sitt laveste i 2023, jf. figur 2.9. Da var saksbehandlingstiden for ansvarssaker 307 dager (10,2 måneder), og 626 dager (20,9 måneder) for beregningssaker. Totalt sett for ansvarssaker og beregningssaker behandlet i nemnd og av sekretariatet på delegasjon, lå saksbehandlingstiden på 415 dager (13,8 måneder) i 2023. Dette er en reduksjon på 233 dager, eller 36 prosent. I første kvartal 2024 var saksbehandlingstiden for ansvarssaker 322 dager (10,7 måneder) og beregningssaker på 644 dager (21,5 måneder). En tilsvarende figur som 2.6 for Helseklage, som viser saksbehandlingstid delt opp i ulike faser, er ikke utarbeidet, da tallene ikke er tilgjengelig i tilsvarende detaljeringsgrad. I Helseklage følger saker i tillegg et mindre standardisert saksbehandlingsløp da det differensieres på type sak (ansvar og beregning) og ved at en sak kan behandles enten i nemnd eller på delegasjon av sekretariatet.
En lang gjennomsnittlig saksbehandlingstid per år gir uttrykk for at gamle saker er blitt behandlet. Når saksbehandlingstiden reduseres, tilsier dette at det blir færre gamle saker. Dette gjelder både for saker som behandles i nemnd og på delegasjon.